Tous nos articles Retraite
- Page 4
Comment constituer votre dossier retraite ? À quel âge partir à la retraite ? On vous donne tous les clés pour préparer votre retraite et en profiter pleinement.
Nouveautés en cardiologie : haro sur le cholestérol
Le cholestérol était à l’honneur, en cette édition 2017 du congrès européen de cardiologie (ESC, 27-30 août 2017, Barcelone), le rendez-vous annuel de la spécialité. La cardiologie dans ce qu’elle a de plus pointu mais toujours avec des retombées concrètes pour le patient. Morceaux choisis. Par Hélène Joubert, journaliste scientifique Le checkup complet des artères, vital chez le coronarien L’infarctus du myocarde et la maladie coronaire en général -liés à des artères du cœur rétrécies ou bouchées- sont dus à un phénomène d’athérosclérose : des plaques de cholestérol obstruent progressivement les artères. Lorsque cette maladie touche les coronaires, elle peut également toucher d’autres artères notamment l’aorte ou celles des jambes, donnant un anévrisme de l’aorte abdominale ou une artérite. Or, il existe une controverse sur l’intérêt de rechercher systématiquement une autre localisation d’athérosclérose qu’au niveau du cœur lorsque les patients ne se plaignent de rien, au prétexte que cette démarche engendrerait un coût voire des traitements ou des chirurgies inutiles. Une étude danoise (Viborg vascular -VIVA- randomized screening trial) a recherché de façon systématique une artérite des jambes et un anévrisme de l’aorte chez les personnes coronariennes sans symptôme et âgées de plus de 65 ans. Résultat, c’est tout bénéfice !Cette recherche a été fructueuse car elle s’accompagne à long terme d’une diminution de 7% de la mortalité, pour un coût modique (30 euros par patient en moyenne). Conclusion, en pratique, toute personne présentant une maladie des artères devrait bénéficier d’un checkup complet de son système artériel. Un anti-inflammatoire pour contrer le cholestérol L’excès de cholestérol bouche les artères. Toutefois, d’autres mécanismes complémentaires peuvent expliquer cette maladie comme la « théorie de l’inflammation » selon laquelle le rétrécissement des artères est accéléré par une inflammation générale de l’organisme. Cependant, aucun traitement n’avait jamais pu être proposé. En effet, cette inflammation est très particulière et les anti-inflammatoires classiques (ibuprofène etc.) sont inefficaces.L’étude CANTOS présentée cette année à l’ESC a testé une nouvelle molécule ayant propriétés anti-inflammatoires (canakinumab) avec un certain succès chez des personnes à haut risque cardiovasculaire. L’injection de ce nouvel anti-inflammatoire porteur d’espoir diminue non seulement les marqueurs de l’inflammation que l’on peut doser avec une prise de sang, mais réduit de 15% le nombre d’événements cardiovasculaires majeurs (infarctus du myocarde, décès etc.) chez les personnes traitées. Effet collatéral, la survenue et la gravité de certains cancers est moindre avec cet anti-inflammatoire, en particulier des poumons. Bien évidemment, ce sont des résultats préliminaires mais ils permettent d’imaginer un nouveau type de traitement contre l’athérosclérose pour freiner l’évolution des maladies cardiovasculaires. Pourquoi pas en complément des médicaments anticholestérol existant telle les statines. L’espoir d’un anticholestérol semestriel Le cholestérol est parfois difficile à traiter : le régime alimentaire ne fait pas tout, les traitements par médicaments contre le cholestérol, les statines principalement, sont parfois mal tolérés ou insuffisamment efficaces. L’étude FOURIER a montré début 2017 que l’adjonction d’un traitement injectable qui inhibe une protéine (PCSK9) en combinaison avec le traitement par satine permettait de diminuer encore plus le taux de cholestérol et les événements cardiovasculaires. Toutefois, ces traitements à vie sont contraignants. D’où la recherche de thérapeutiques plus faciles à administrer et plus espacées dans le temps. L’étude ORION a testé l’injection d’un « ARN antisens anti-PCSK9 ». Il s’agit d’insérer une information génétique qui empêche la fabrication d’une molécule-clé par les cellules du foie. Et en effet, dans l’étude, le taux de cholestérol est divisé par deux pendant au moins six mois, laps de temps au bout duquel il faut répéter l’injecter l’injection. Ces études sont préliminaires et l’on se pose la question des effets indésirables d’une telle approche. Si l’essai est transformé, le traitement du cholestérol sera simplifié à l’extrême. L’oxygène, inutile en cas d’infarctus ! L’infarctus du myocarde correspond à l’obstruction brutale d’une artère du cœur, ce qui prive la zone correspondant d’oxygène. Il est habituel d’appliquer un masque à oxygène en cas d’infarctus du myocarde pour compenser ce manque, ceci sans aucune preuve formelle. Au contraire, certains travaux suggéraient même une potentielle toxicité de l’oxygène dans ce cas de figure. L’étude DETOXX-AMI apporte sa pierre à l’édifice et pourrait bien changer les pratiques. En effet, dans cet essai, oxygène ou non, aucune différence n’apparait en termes de survenue d’évènements cardiovasculaires (mortalité, nouvel infarctus du myocarde, ré-hospitalisation). La mise sous oxygène serait donc inutile. L’hypothèse explicative la plus probable est que l’oxygène ne parvient pas jusqu’au cœur tant que l’artère est bouchée. Quoi qu’il en soit, le doute sur la toxicité est levé. La dénervation rénale dans l’hypertension, espoir déçu Depuis quelques années, certaines équipes essaient de cautériser les nerfs entourant les artères des reins pour diminuer l’hypertension artérielle. Après un certain engouement, les résultats des dernières années étaient décevants. L’étude SPYRAL HTN-OFF MED assène le coup de grâce, en testant la technique chez des personnes hypertendues modérées ne souhaitant pas prendre de traitement antihypertenseur. Chez elles, la pression artérielle diminue bel et bien, sans complication grave. Néanmoins, cette diminution est légère et en aucun cas suffisante pour atteindre les objectifs de pression artérielle que l’on vise habituellement (moins de 140/90 mmHg). L’effet de la dénervation est donc faible et moins important qu’un traitement pharmacologique.En direct du congrès européen de cardiologie (ESC, 27-30 août 2017, Barcelone), avec le Pr Patrick Henry, service de cardiologie, Hôpital Lariboisière, Paris.
min
7 idées reçues sur la sexualité des personnes âgées
La sexualité des personnes âgées semble bien mystérieuse pour les adultes jeunes, à l'image des interrogations que suscite cette phase de la vie à laquelle nous sommes de plus en plus nombreux à avoir accès. Voici un petit débriefing pour que tombent à jamais les idées reçues les plus tenaces sur le sujet.
3 min
Seniors : 10 conseils pour aménager sa maison
Avec l'âge, le risque de chute augmente, et de nombreux facteurs y contribuent, à commencer par une vue qui baisse, des articulations douloureuses et la prise de nombreux médicaments. Or les chutes représentent le premier facteur de mise en institution et de dépendance. La prévention s'impose donc, à commencer par quelques modifications d'aménagement intérieur. En effet, un logement sûr permet d'éviter bien des chutes... Présenté au salon des seniors, l'appartement du « bien-vieillir » permet d'éviter les chutes et aux personnes âgées de rester chez elles, un souhait partagé par plus de 8 Français sur 10. La bonne nouvelle est qu'il existe des moyens faciles et peu coûteux. Petite revue des plus simples, des plus innovants aux plus impératifs.
3 min
Mort subite : n'ayez pas peur du défibrillateur !
Le débat est tranché : suite à un arrêt cardiaque, la réanimation précoce par massage et défibrillation cardiaque sauve des vies. Avec les années, de plus en plus de personnes se forment aux gestes qui sauvent afin d'intervenir avant même l'arrivée des secours, augmentant ainsi considérablement les chances de survie en cas de "mort subite". Deux problèmes : les défibrillateurs automatiques externes ne sont pas judicieusement disposés en France et encore trop peu de personnes osent s'en servir. Conseils pratiques. Le défibrillateur externe double les chances de survie en cas de mort subiteChaque année, entre 40 000 et 50 000 personnes décèdent d'un arrêt cardiaque inopiné (ou mort subite) liée à un trouble du rythme cardiaque appelé fibrillation ventriculaire. C'est dix fois plus que les accidents de la route. En Ile-de France (Paris et Petite couronne) par exemple, 3 500 personnes en sont victimes chaque année : 450 seulement bénéficieront d'une prise en charge médicalisée et 150 survivront.En France, le taux de survie stagne aux alentours de 5%. Le défibrillateur automatisé externe (DAE) est autorisé en France dans les lieux publics depuis 2007 seulement. L'application d'un courant électrique pour que le coeur batte efficacement de nouveau (défibrillation) au cours des toutes premières minutes suivant l'arrêt permet une survie de la personne dans 85% des cas voire plus, contre 3 à 5 % si l'on ne fait rien**.Les décideurs politiques ne sont pas encore sensibilisés à la mort subite de l'adulte.Pourtant, la preuve de l'efficacité de la défibrillation précoce, sans attendre l'arrivée des secours n'est plus à faire : toute minute de perdue pour défibriller représente 10% de chance de survie en moins. L'analyse de la répartition sur le territoire japonais du défibrillateur cardiaque a mis un point final à la question de leur utilité : les témoins d'un arrêt cardiaque administrent plus souvent les chocs (défibrillation) avec un DAE avec une nette augmentation de la survie à un mois et avec des séquelles neurologiques minimes (survie de 14,4% contre 31,6% lorsqu'il y a une défibrillation précoce) (1).Dr François Braun, président du Samu-Urgences de France : « Le massage cardiaque et la défibrillation précoce sont les leviers majeurs pour améliorer les chances de survie après un arrêt cardiaque, avec un taux de survie plus que doublé à 30 jours (2). Néanmoins, les Français hésitent à intervenir, de peur d'une erreur de manipulation, lequel est inexistant. Aujourd'hui, il faudrait plutôt s'interroger sur les conséquences d'une non-utilisation d'un DAE en cas d'arrêt cardiaque sous nos yeux alors même qu'un DAE se trouve à portée de main ! ».Des défibrillateurs efficaces, mais insuffisamment utilisésEn France, la survie après un arrêt cardiaque au cours d'une activité sportive est extrêmement hétérogène sur le territoire, allant de moins de 10 % à 40 % (3). Il s'avère que le nombre de défibrillateurs automatisés externes disponibles est très clairement lié à une meilleure survie.Pr Xavier Jouven, cardiologue à l'Hôpital George Pompidou (Paris), responsable du Centre d'Expertise Mort Subite (Inserm, Université Paris-Descartes, Paris) : « L'autre explication à ces disparités géographiques vis-à-vis de la survie après une mort subite est que les campagnes régionales de formation aux gestes qui sauvent sont aussi plus efficaces que les campagnes nationales. Malgré tout, y compris dans les départements où la survie après une mort subite est la plus élevée, le taux d'utilisation du défibrillateur automatique externe reste faible. Les Suédois ont testé l'utilisation des téléphones portables pour géolocaliser les "bon samaritains" formés à l'utilisation des défibrillateurs : en effet, avec ce système, les DAE sont plus souvent utilisés (4) ».La mort subite frappe surtout dans les garesProblème de taille, la mort subite n'a pas la politesse de survenir aux endroits où l'on a implanté un défibrillateur. Pour faire coïncider le lieu d'implantation des défibrillateurs avec celui de la survenue des morts subites, encore faut-il savoir où elles surviennent. Surprise : selon le Centre d'expertise de la Mort Subite de l'adulte (Paris) plus que le nombre d'habitants, c'est la densité de mouvements (le flux de personnes) au sein d'une zone géographique qui compte. C'est dans les grandes gares que le risque d'être victime d'un accident cardiaque est le plus important. Les gares, qui ne couvrent que 1% de la surface de la capitale, concentrent 20% de tous les arrêts cardiaques ! Une bonne raison d'y installer davantage de défibrillateurs (5).Pr Jouven : « Il y a cinq fois plus d'arrêts cardiaques dans les gares que dans les musées, pourtant tout aussi fréquentés. Un stress psychique doublé d'un stress physique pourrait être une explication. Notre objectif avec l'Atelier parisien d'urbanisme (Apur) est de répartir au mieux les défibrillateurs pour qu'ils soient effectivement utilisés, non pas de façon homogène mais plus ciblée ». « Appeler le 15, masser et défibriller », la nouvelle chaîne de survieLes recommandations européennes* de 2015 définissent l'arrêt cardiaque comme l'état d'une « personne inconsciente qui ne respire pas ou ne respire pas de façon efficace » et estiment que désormais, le massage cardiaque n'est plus obligatoire avant l'utilisation d'un défibrillateur automatisé externe (DAE).Dr Braun : « Alors qu'auparavant, la chaîne de survie était « Appeler les secours (le 15), puis masser puis défibriller » (suivi d'une rééducation post-arrêt cardiaque), désormais c'est : « Appeler le 15, masser ET défibriller ». Il n'est plus indispensable de masser avant de défibriller si un DEA se trouve immédiatement disponible, les deux étant sur le même plan. Le massage est à pratiquer en attendant qu'un défibrillateur soit apporté au sauveteur. L'emploi du DEA impose quand même de masser immédiatement après (sauf "ressuscitation" évidente) ».Utiliser un défibrillateur automatisé externe, un jeu d'enfant ?L'intérêt d'une formation sur le maniement d'un défibrillateur automatisé externe, même courte (une heure), est important. Pour localiser les DAE, des applications pour smartphone existent mais appeler le SAMU en cas de mort subite a un triple avantage : faire venir les secours et une équipe de réanimation pré-hospitalière au plus vite sur les lieux, aider à géolocaliser le DAE le plus proche et accompagner le sauveteur novice à distance dans la réalisation du massage cardiaque et l'utilisation du défibrillateur.Deux étapes pour utiliser un DAE :1ère étape : S'assurer qu'il s'agit bien d'un arrêt cardiorespiratoire (mort subite). La personne ne répond pas à son nom, ne bouge pas lorsqu'on la secoue, sa poitrine ne se soulève plus, elle ne respire plus. Placer la tête en arrière et approcher l'oreille de sa bouche pour s'assurer de l'absence de souffle. Attention au piège des spasmes ventilatoires (gasps), car ils peuvent laisser croire à tort à une respiration alors que ce ne sont que des soubresauts réflexes.2nde étape : Commencer à utiliser le défibrillateur automatisé externe. Il faut ouvrir la fermeture éclair du DAE, appuyer sur le bouton et la machine se met à parler. Elle indique comment placer les deux électrodes sur la poitrine dénudée de la personne inanimée. Des pictogrammes sur ces électrodes indiquent où les positionner. Certains appareils contactent automatiquement les secours dès lors qu'on les utilise et permettent de ce fait au personnel du SAMU de guider dans l'utilisation du défibrillateur. Source : e-santé Hélène Joubert, journaliste scientifique
4 min
Seniors : 10 conseils préventifs pour les vacances d'été
Synonyme de soleil, légèreté, voyages pour la majorité d'entre nous, l'été peut virer au cauchemar pour les personnes âgées comme l'a montré la canicule de 2003. La santé des seniors en été peut être synonyme de grosse chaleur, d'isolement, de dépendance... Comment faire pour que nos aînés Seniors passent les vacances d'été en toute sécurité, avec ou sans nous ? 1 - On boit de l'eau pétillante« La perception de soif s'émousse avec l'âge, c'est pourquoi les personnes âgées ne boivent pas assez par rapport à leurs besoins. C'est encore pire quand il fait chaud », explique le Dr Olivier Henry, gériatre à l'hôpital Émile Roux en banlieue parisienne. Pour éviter de se déshydrater, les séniors doivent boire un verre d'eau toutes les heures, en plus de ceux des repas.« L'idéal est l'eau pétillante car on la sent mieux passer, cela leur évite de faire une fausse route et de s'étouffer. Idem si on boit chaud », précise le spécialiste.L'hydratation passe aussi par l'assiette avec aux menus d'été des fruits, des salades de légumes gorgés d'eau (concombres, courgettes, tomates...), des yaourts, des sorbets.2 - On rafraîchit l'atmosphèreD'abord, on évite de sortir aux heures chaudes, entre 10 h 30 et 16 h, et on s'habille léger. En vieillissant, la température du corps se régule moins bien qu'avant. A tel point que les personnes très âgées ne transpirent pas quand il fait chaud, du coup, elles ne pensent pas à se rafraîchir. En cas de canicule, à défaut de climatiseur, quelques gestes simples suffisent à se protéger : utiliser un ventilateur en mettant une bouteille de glaçons devant si nécessaire pour que l'air soit encore plus frais, se servir d'un brumisateur d'eau (aider la personne à s'en servir si elle ne peut pas), prendre un bain de pieds, s'humidifier les chevilles, les poignets et la nuque, disposer un linge humide sur le corps... L'été, on peut avoir envie de prendre plus de douches : pensez au tapis anti-dérapant pour ne pas glisser.3 - On consulte son médecin avant de partirMaladies chroniques, douleurs... Seulement 10% des plus de 65 ans ne prennent aucun médicament. Avant de partir en vacances, une visite chez le médecin s'impose pour faire le point d'autant qu'il vaut mieux prendre ses médicaments à sa pharmacie habituelle.Dr Henry : « Une personne âgée a l'habitude des génériques que lui donne son pharmacien. Si elle part loin de chez elle avec son ordonnance, la pharmacie de son lieu de vacances peut lui fournir un autre générique qui n'aura pas la même forme, la même couleur, le même conditionnement... Il y a un risque de confusion et d'accident médical ».En cas de départ à l'étranger, se mettre à jour des vaccinations à commencer par le DT Polio : après 65 ans, un rappel est nécessaire tous les 10 ans.Dans l'avion, ne pas laisser ses médicaments en soute, les prendre avec soi en cabine.4 - On pare à l'isolementL'été, beaucoup de personnes âgées se retrouvent seules chez elles.« La famille doit y penser, il faut s'assurer qu'il y ait des voisins qui puissent faire les courses et passer de temps en temps, sinon il faut contacter l'assistante sociale de secteur, souligne le Dr Henry. L'important est que la personne soit suffisamment approvisionnée pour s'alimenter correctement ». Portage des repas, aide-ménagère, auxiliaire de vie... plusieurs relais peuvent être mis en place mais la demande doit être faite suffisamment à l'avance pour être sûr d'avoir une aide car en juillet et août, les flux en personnel sont tendus.Se renseigner auprès du Centre Local d'Information et de Coordination (Clic) ou au Centre Communal d'Action Sociale (Ccas) de la mairie.Si vous partez en vacances et que vous laissez un proche seul, vous pouvez renforcer la sécurité en lui faisant installer un système de télé-alarme : en cas de problème, une intervention peut être déclenchée 24 h sur 24.5 - On fait appel à une associationSi vous vous occupez d'un proche dépendant et que vous avez envie de souffler un peu, il est possible de lui trouver un hébergement temporaire dans une Ephad par exemple. Il sera pris en charge le temps de vos vacances. Des associations comme France Alzheimer, par exemple, proposent aussi des séjours de vacances où les aidants peuvent avoir un peu de répit pendant que des bénévoles s'occupent de leurs proches malades. L'association Baluchon peut également prendre soin d'un conjoint ou d'un parent pendant 4 à 14 jours si vous voulez qu'il reste dans son environnement familier pendant votre absence. Pour pallier la solitude des personnes isolées, Les Petits Frères des Pauvres proposent des visites à domicile. Renseignez-vous à votre mairie : d'autres associations peuvent sûrement vous aider.6 - On continue ses activitésLes vacances sont faites pour se reposer mais ce n'est pas pour autant qu'il faut tout mettre entre parenthèses. Au contraire : « Il faut continuer à faire ses activités habituelles. C'est le meilleur moyen de renforcer son autonomie. En un mois, une personne âgée qui avait l'habitude de marcher peut tout perdre si elle arrête de le faire. L'essentiel est de rester socialisé de quelle que manière que ce soit en allant au café, en jouant aux cartes ou avec ses petits-enfants, en rencontrant d'autres personnes au cours de son voyage... C'est ça la vraie vie », signifie le Dr Olivier Henry.Néanmoins, n'exigez pas que vos aînés fassent les mêmes choses que vous si vous êtes ensemble : ils n'ont pas les mêmes capacités que vous, il faut donc respecter leur rythme. Les vacances ne doivent pas devenir épuisantes pour eux.7 - On adapte l'environnement et on s'adapte nous-mêmesSi vous emmenez vos parents en vacances avec vous, soyez conscient qu'avec le grand âge, ils s'adaptent moins bien à l'environnement. Moralité : c'est à l'entourage de s'adapter.Dr Henry : « Si votre maman est Alzheimer, ne l'emmenez pas au restaurant japonais en pensant lui faire plaisir, elle sera perdue avec les baguettes. Emmenez-la dans un restaurant classique où elle connait les ustensiles ».Vérifier aussi certains détails pratiques de la maison de vacances qui peuvent avoir leur importance pour une personne âgée : chambre et toilettes au rez-de-chaussée, salle de bain sécurisée, absence de tapis et de fils de téléphone sur le passage qui favorisent les chutes, coin d'ombre...8 - On est attentif aux signes d'alerte« Lorsqu'une personne âgée n'est pas comme d'habitude, il faut se demander pourquoi et éventuellement appeler le médecin », avertit le Dr Henry. Les douleurs étant nombreuses à un certain âge, il faut penser à lui demander si elle a mal quelque part car elle n'ose pas forcément le dire. Affaiblissement, fatigue, crampes, agitation inhabituelle, difficultés à se déplacer, fièvre... sont des signes qui doivent alerter.9 - On surveille les petits bobosLes petits bobos aussi méritent une attention particulière : une blessure en jardinant ou en marchant sur le sable doit être immédiatement nettoyée avec de l'eau et du savon puis avec un désinfectant. En cas de rougeur ou de gonflement persistant, il faut consulter un médecin ou joindre son médecin traitant. Après une balade en forêt, vérifiez soigneusement que vous n'ayez pas été piqué par une tique ou demander à un membre de votre famille de vous examiner, notamment les aisselles, la nuque, le nombril, les jambes et les cheveux.10 - On a les numéros utiles sous la mainUn vertige, une chute, un malaise... Où que vous soyez en vacances, à l'intérieur ou à l'extérieur lors d'une promenade, ayez votre portable et les numéros d'urgence avec vous pour parer au plus pressé en cas de problème, et demandez à vos proches Seniors de faire de même : le 15 pour avoir le Samu. le 18 pour accéder aux pompiers. le 112 permet d'appeler les urgences gratuitement dans toute l'Union européenne. Source : e-santé Brigitte Bègue, journaliste santé
7 min
Maladie d'Alzheimer : la recherche mise sur le diagnostic précoce
Pourquoi s'acharner à vouloir diagnostiquer la maladie d'Alzheimer plus tôt ? Parce que lorsque symptômes il y a, la maladie a déjà atteint un stade avancé. Diagnostiquer plus précocement permettrait de pouvoir agir en amont, de freiner cette maladie et d'améliorer la qualité de vie des personnes atteintes. Explications du Dr Nathalie Cartier-Lacave, chercheur au Laboratoire « Biothérapie des maladies neurodégénératives » de l'INSERM au Commissariat de l'Énergie Atomique de Fontenay-aux-Roses, et dont les travaux de recherche sur la maladie d'Alzheimer sont soutenus par la Fondation pour la Recherche Médicale.
3 min
Presbytie : les conseils du Docteur Olivier Laplace
La presbytie est un défaut de la vision que nous sommes tous amenés à subir avec l’âge. Pour y faire face, il existe différentes solutions correctrices possibles, selon divers critères, à commencer par le confort personnel de chacun. Le Docteur Olivier Laplace, chirurgien ophtalmologiste à l’Hôpital des Quinze-Vingt, nous aide à y voir plus clair? E-Santé : Qu’est-ce qui est l’élément déclencheur de la visite chez l’ophtalmologiste suivie de l’acte d’achat de verres correcteurs ? Dr O. Laplace : Nous devenons presbytes en moyenne entre 40 et 50 ans. Or, il faut bien se rappeler que la presbytie n’est pas une maladie mais un vieillissement des performances de notre cristallin, donc ce qui va induire la personne à consulter, c’est un problème visuel, lorsqu’on ne peut plus exécuter des activités qui sollicitent la vision de près. Ce défaut de la vision de près se rajoute aux défauts de la vision qui existaient auparavant chez la personne. E-Santé : Quelles sont les différentes méthodes correctrices de la presbytie ? Dr O. Laplace : Il y a les verres correcteurs, les lentilles de contact et la chirurgie. Les lunettes sont adaptées à tout le monde. Il y a différents types de verres : les verres qui corrigent uniquement la vision de près, et les verres progressifs qui permettent de corriger à la fois la vision de loin (partie supérieure du verre) et la vision de près (partie inférieure). Les verres progressifs sont de loin la solution la plus utilisée dans la vie courante car ils permettent de ne pas changer continuellement de lunettes selon ses activités de la journée. Ils corrigent bien entendu tous les troubles de la réfraction : myopie, astigmatisme, hypermétropie? E-Santé : Existe-t-il des difficultés d’adaptation particulières aux verres progressifs ? Dr O. Laplace : Après un temps d’adaptation de plus en plus court compte tenus des progrès de fabrication des verres, les verres progressifs sont presque à la portée de tout le monde. Certaines situations cliniques ne sont pas compatibles avec les verres progressifs et justifient une prise en charge au cas par cas : strabisme, paralysie oculomotrice ou autres maladies oculaires avec handicap visuel. Les verres progressifs existent en version solaire, ou bien qui se teintent de façon variable en fonction de la luminosité. Enfin, pour les personnes qui passent beaucoup de temps devant leur ordinateur, il est possible d’ajouter un filtre limitant le rayonnement spectral bleu émis par les écrans ou lampe de type LED. Bref, pour tous les types de verres existants, votre opticien est là pour tout vous expliquer, cela fait partie de son travail ! E-Santé : que pensez-vous de l’achat de lunettes correctrices sur internet ? Dr O. Laplace : Une paire de lunette, ce n’est pas seulement une prescription médicale. Bien sûr, une fois que l’ordonnance est rédigée par le médecin, indiquant la correction nécessaire pour chaque ?il, il sera toujours possible de l’envoyer par mail à un site d’optique en ligne. Mais cela prive le patient de tous les conseils en direct dont il peut bénéficier avec l’opticien sur le choix des verres (cf ci-dessus) et sur les montures? La consultation de l’opticien est une étape importante pour l’arrivée de la presbytie dans la vie d’une personne. Et avec l'e-commerce, on peut bénéficier de conditions financières avantageuses, la prise en charge de la sécurité sociale et de la mutuelle peut s'avérer parfois insuffisante. Mais attention, l'analyse de vos besoins ni le suivi ne sont pas les mêmes que chez un opticien E-Santé : il existe aussi la solution des lentilles de contact pour corriger la presbytie ? Dr O. Laplace : Le port de lentilles correctrices est une alternative aux verres correcteurs. Il faut s’assurer de l’absence de contre-indication aux ports de lentilles ou de pathologie de la surface oculaire. Ensuite, il existe des personnes qui éprouvent des difficultés à la mise en place des lentilles, d’autres n’apprécieront pas le dispositif visuel et le rendu. Il existe différents types de lentilles progressives. Plusieurs essais sont parfois nécessaires avant de trouver la bonne prescription avant de trouver le confort visuel tant en vision de loin que de près. On propose parfois « une bascule » c’est-à-dire qu’on corrige un ?il pour la vision de loin, l’autre ?il pour la vision de près. E-Santé : Dans quel cas allez-vous proposer la chirurgie pour corriger une presbytie ? Dr O. Laplace : Je propose la chirurgie rarement avant 55 ans, il faut que la presbytie soit bien installée. On opère en une seule fois, avec des techniques de laser sophistiquées. La chirurgie de la presbytie par la mise en place d’un implant intraoculaire multifocal lors d’une chirurgie de la cataracte est une alternative très séduisante et fiable permettant la restauration de la vision de loin et de près. L’indication de la chirurgie et le choix de la technique se font vraiment au cas par cas. La chirurgie permet de retrouver un très bon confort visuel pour les tâches de la vie courante. Seulement 10% des personnes opérées auront besoin d’utiliser des verres correcteurs par la suite et seulement pour certaines situations particulières. La très grande majorité des patients vivront sans verres. Marion Garteiser, journaliste santé
3 min
Lombalgie chronique : se soigner avec la Méditation Pleine Conscience
La Méditation Pleine Conscience est la mode, à la fois dans une optique de développement personnel mais aussi au plan médical. Une étude suffisamment robuste pour être rapportée au congrès des spécialistes de la douleur (SFETD, 24-26 octobre 2016) a évalué la réduction du stress par la Méditation Pleine Conscience dans la lombalgie chronique. Et celle-ci s’en sort plutôt bien sur la douleur et la mobilité. La Méditation Pleine Conscience impacte notre santé Le principe de la Méditation Pleine Conscience fondée sur la réduction du stress (Mindfulness-Based Stress Reduction) est de travailler au moyen de la méditation laïque c’est-à-dire exempt de spiritualité ou de religion, sur les émotions plutôt que sur la réflexion et les comportements. Le postulat est que les émotions influencent la manière d’appréhender le monde, avec un impact sur la santé et en l’occurrence dans la lombalgie chronique. A cette fin, trois outils sont à la disposition de tous : L’intention : Accepter et accueillir tout ce qui se passe avec bienveillance envers soi-même. L’attention : Reconsidérer une expérience interne. La pleine conscience : Accorder une attention délibérée, au moment voulu, sans jugement de valeur envers soi-même ou ce que l’on fait. La Mindfulness s’apprend en groupe de douze personnes au cours de séances de 2h30 pendant 8-10 semaines. Cette phase d’apprentissage est suivie d’une pratique quotidienne (45 minutes/jour, 6 jours/semaine). La Méditation Pleine Conscience, efficace contre le mal de dos Une étude publiée par des médecins de Seattle (Etats-Unis) *, qui travaillent depuis de nombreuses années sur les thérapies cognitivo-comportementales et spécifiquement sur l’intérêt de la Méditation Pleine Conscience fondée sur la réduction du stress (Mindfulness-Based Stress Reduction), s’avère plus robuste que la majorité des études déjà publiées sur le sujet. Elle a comparé pendant un an, chez près de 350 lombalgiques chroniques (âge moyen 50 ans, le plus souvent des femmes, avec des douleurs évoluant depuis plus de 7 ans), les thérapies cognitivo-comportementales habituellement utilisées en pratique clinique versus la Méditation Pleine Conscience fondée sur la réduction du stress. Verdict : match nul entre les deux techniques, qui s’avèrent toutes les deux bénéfiques sur les douleurs et la mobilité des vertèbres lombaires (bas du dos). Au final, la gêne due à la douleur est globalement réduite de 40% et celle sur la fonction/mobilité de 25%. La particularité - une grande première - est que cet effet positif a été vérifié sur 52 semaines. Pr Françoise Laroche, responsable du centre de la douleur (CETD, Hôpital Saint Antoine, Paris) : « Que ce soit la Méditation Pleine Conscience ou les thérapies cognitivo-comportementales habituelles, ces deux types de thérapie se valent et font mieux que le traitement usuel (prise en charge pharmacologique de la douleur etc.), à la fois sur la mobilité et sur la douleur lombaire. La majorité des études se rejoignent : ces techniques fonctionnement mais l’effet reste cependant modeste. Attention, il faut passer une étape : certaines personnes ressentent au contraire plus fortement la douleur au début du programme. Je les rassure en leur disant qu’au contraire, s’ils constatent cet effet, c’est qu’ils nécessitent vraiment ces techniques pour lutter contre la douleur, en l’occurrence ici celle de la lombalgie chronique. Même réflexion pour ceux qui me disent que chez eux cela ne fonctionne pas ou que ça les énerve : ce sont eux qui en ont le plus besoin ! ». Marion Garteiser, journaliste santé
3 min
Sport sur ordonnance : ce qu'il faut savoir !
À partir du 1er mars, les médecins pourront prescrire une activité physique adaptée à leurs patients souffrant d'affections de longue durée (ALD) comme un diabète, une insuffisance cardiaque etc. Mais un flou artistique persiste.
4 min
Maladie de Parkinson : les techniques de rééducation intensive
Dans l’esprit du grand public, la maladie de Parkinson est une affection qui fait trembler, ralentit les mouvements, voute le dos? Cette image d’une personne grabataire est bien éloignée de la réalité : l’âge moyen au moment du diagnostic est de 58 ans, chez de jeunes seniors souvent actifs. D’où l’intérêt des techniques de rééducation intensive, surtout lorsqu’elles sont adaptées aux différentes disciplines -ergothérapie, orthophonie, kinésithérapie, stimulation cognitive - au sein d’un programme complet. Un problème de « retour de son » La maladie de Parkinson entraîne des difficultés à percevoir son corps et ses mouvements dans le temps et l’espace mais aussi à se situer par rapport à son environnement. Cela entraîne un problème de « retour de son » : au fur et à mesure de l’évolution de la maladie, l’amplitude des gestes du malade diminue. Non seulement pour des raisons de dégradation biologique impliquant la dopamine au sein du système nerveux central, mais aussi parce que le mouvement que pense réaliser le malade ne correspond pas à la réalité, du fait de ce manque de « retour de son ». Petit à petit, celui-ci va réduire son amplitude de mouvement, mais aussi sa voix, sa posture. Sans s’en rendre compte. Dr Denis Obert, médecin spécialisé en médecine physique et réadaptation et concepteur des programmes interdisciplinaires PARK « Programmes spécifiques de rééducation des personnes atteintes de la maladie de Parkinson adaptés au parcours de soins du patient » (Centre de réadaptation fonctionnelle et de soins Zander d’Aix les Bains) : « Peu à peu, le malade va se « déprogrammer », se « déconditionner » par rapport à ce qu’il serait capable de réaliser. Par exemple, pour attraper un objet en hauteur, il lui manquera 30° d’amplitude, puis 40°, puis 60°? alors même qu’il croit faire le bon geste pour l’atteindre. Processus identique avec la posture où les malades se penchent sur le côté sans s’en rendre compte mais aussi avec la voix (de plus en plus inaudible) ainsi que la notion de temporalité. La rééducation cherche à faire prendre conscience au malade de son corps dans le temps et dans l’espace ». Une rééducation intensive avec des effets sur la durée Les techniques de rééducation intensive (mouvement rapide de grande amplitude, voix projetées) améliorent les capacités du malade, mais quelques semaines après, c’est le retour à la case départ si le malade n’a pas su intégrer sa motricité en temps réel. C’est pourquoi l’objectif est que les parkinsoniens, à l’aide de systèmes de feed-back (retour d’information), comme des miroirs, des vidéos et un contrôle visuel, comprennent bien le type de mouvement qu’ils réalisent comparé à celui qu’ils pensent faire. Ils réajustent alors d’eux-mêmes leur mouvement. Dr Denis Obert : « La rééducation comporte deux volets : activer le filtre sélectif dans le cerveau qui laisse moins bien passer le mouvement et la voix au moyen d’une rééducation intensive avec de l’engagement, de la force et de l’amplitude. Le complément est de travailler sur la modulation de cette amplitude : c’est la reprogrammation, complément à la rééducation intensive. Cette reprogrammation du calibrage, du réajustement, conduite de façon progressive permet d’en conserver les bénéfices sur la durée ». Une rééducation tous azimuts Dans chaque discipline (ergothérapie, orthophonie, kinésithérapie, stimulation cognitive et activité physique) les deux aspects de la rééducation ? intensif/engagement puis précision/modulation- vis-à-vis des mouvements et de la voix seront présents : Ergothérapie. Le travail d’engagement comporte des mouvements toniques des membres supérieurs. La précision du geste est ensuite travaillée avec une préhension plus fine, du graphisme etc. Orthophonie. La rééducation de la voix mais aussi de la déglutition est essentielle.Après des années d'évolution de la maladie, le risque de fausse route devient majeur. Le fait de baver à un fort impact social et la voix peut devenir presque incompréhensible. Kinésithérapie. L’exercice aérobie (« le cardio ») va non seulement oxygéner le cerveau et protéger les neurones, mais aussi relancer la production de dopamine (la maladie de Parkinson est une destruction des neurones à dopamine du cerveau). Ensuite, le patient travaille l’équilibre, le transfert de poids, fait du step. Stimulation cognitive. Les parkinsoniens sont peu à peu incapables de conduire deux actions en simultané. D’où un travail par exemple de pédalage tout en résolvant des exercices cognitifs. La diversité des exercices proposés en séance mobilise de manière considérable leurs ressources attentionnelles et cognitives. Rééducation multidisciplinaire, de multiples bénéfices Amélioration de la marche tant du point de vue de la qualité que de l’endurance, des capacités cognitives, du sommeil, de la gestuelle, de la voix et de la posture mais aussi des troubles urinaires (la maladie de Parkinson entraîne des impériosités mictionnelles) ? les répercussions positives à six mois sont diverses. Dr Denis Obert : « Dans les programmes PARK, les malades sont suivis en groupe, lors de sessions de 3h30 chaque jour, sur sept semaines. Notre objectif n’est pas que les malades soient très performants en fin de séjour, mais qu’ils reprennent confiance en leurs capacités, se réapproprient leur corps, bien souvent condamné après l’annonce du diagnostic, construisent des projets de vie -réalistes- mais porteurs d’espoir, de motivation, de lien social et élaborent des solutions concrètes à mettre en place au quotidien pour y parvenir. Par exemple, se donner les moyens d’améliorer ses capacités de marche pour oser repartir en vacances ou ressortir jouer aux cartes avec des amis, retrouver l’intérêt d’aller chez le coiffeur etc. ». PARK est le programme initial. Puis ont été créés « Park-Pro » (personnes en activité professionnelle), « Park-Pro Relance », pour consolider des acquis ou compléter la formation initiale, « Park-Stim » destiné aux personnes traitées par neurostimulation ou en attente de chirurgie et dernièrement, PARK « Drôles de dames » sur le thème de la féminité. PARK est à ce jour unique, car le seul à proposer des programmes spécifiques et multidisciplinaires aux personnes en activité professionnelle ou ayant bénéficié de la neurostimulation. Marion Garteiser, journaliste santé
5 min
Maladie de Parkinson, pourquoi l’orthophonie est indispensable
Dès le début de l’évolution de la maladie de Parkinson, et surtout dès le moindre signe de trouble du langage ou de la déglutition, un bilan orthophonique s’impose. Seule une rééducation par un orthophoniste peut rendre la parole à ces personnes et éviter toute fausse-route, première cause de décès prématuré dans cette population. Parkinson : être vigilent vis-à-vis des troubles de la déglutition Après huit à dix ans d’évolution de la maladie, lorsqu’une personne atteinte de la maladie de Parkinson ne peut s’empêcher de baver, évite certains aliments ou mange de plus en plus lentement, il est temps de réagir. Car si les troubles de la déglutition (dysphagie) sont courants, ils sont encore trop rarement pris en charge. Le risque majeur est la fausse route, définie comme un accident dû à l'inhalation dans les voies aériennes, de liquide ou de particules alimentaires normalement destinés à l'?sophage. Avec un risque d’étouffement mais aussi d’infection pulmonaire. Dr Denis Obert, médecin spécialisé en médecine physique et réadaptation (Centre Zander, Aix les Bains) : « Les personnes atteintes de la maladie de Parkinson ont des difficultés avec certaines textures (crudités) et, de plus, ne vont pas déglutir automatiquement car le cerveau ne reçoit pas l’information que de la nourriture est prête à être déglutie. D’où un travail sur la déglutition volontaire lors de la rééducation, sur la prise de conscience de ce qu’on a en bouche, sur les textures à privilégier mais aussi sur les conditions optimales du repas. En effet, un parkinsonien peut difficilement mener deux actions en simultané. Le risque de fausse route est présent lorsque qu’il mange et parle en même temps ou écoute des conversations, la télévision etc. ». Rééduquer les troubles de la déglutition Selon les études, 60 à 80% des parkinsoniens sont atteints de troubles de la déglutition (dysphagie) ; le principal symptôme étant la fausse route. Le médecin devrait systématiquement poser la question et prescrire un bilan orthophonique, sans attendre que ces troubles ne soient installés et, de ce fait, plus difficiles à prendre en charge. Anne Rittié-Burkhard, orthophoniste (Reims) : « Sur prescription médicale, l'orthophoniste réalisera un bilan afin de définir précisément les troubles de déglutition. Puis un plan de rééducation sera mis en place, avec des exercices portant sur la force musculaire, la rapidité du geste et la tonicité en fonction du problème spécifique (langue, joues etc.). Il existe aussi des techniques indirectes, comme le choix de certaines textures pour faciliter la déglutition (épaissir les liquides, mixer certains aliments difficiles à mâcher), l'éviction de certains aliments jugés à risque (le riz qui se disperse, la salade qui colle ou le poireau dont l'aspect filandreux peut gêner la déglutition) ou encore la mise en place de postures (inclinaison de la tête au moment d'avaler). Nous enseignons aussi des man?uvres pour améliorer la coordination qui est généralement déficitaire. La déglutition supra-glottique par exemple permet de déglutir de manière plus sûre grâce à une décomposition du mouvement en trois étapes (mise en apnée, déglutition puis toux). Les patients atteints de maladie de Parkinson se plaignent souvent de baver ; ce peut être dû à une augmentation de la sécrétion salivaire (les glandes salivaires sont surexcitées par des mouvements incessants de la langue) ou une diminution de la fréquence de déglutition. Ce bavage est très mal vécu au niveau social ». Les troubles de la parole ne sont pas une fatalité La personne affectée par la maladie de Parkinson peut également présenter des difficultés à parler à une intensité vocale adaptée. On parle d’hypophonie. Le patient a l’impression de s’exprimer à un niveau sonore normal mais en réalité, il se situe bien en deçà. En effet, le cerveau est équipé d’une jauge qui évalue le niveau sonore ambiant. Pour se faire entendre, le cerveau saura alors s’il faut élever ou diminuer l’intensité de la voix. Cette boucle de calibrage est déficitaire chez les parkinsoniens. Leur voix s’éteint, parfois inaudible. Il existe aussi une atteinte au niveau des variations mélodiques : la fréquence de leur voix reste identique, d’où un parler monocorde. Leur débit de parole est perturbé avec des accélérations en fin de phrase notamment. Enfin, les muscles impliqués dans la parole peuvent perdre en tonicité (hypotoniques), d’où une articulation floue. Selon Anne Rittié-Burkhard : « Des protocoles de travail efficaces existent pour améliorer l’intensité de la voix, les variations mélodiques, les changements de rythme et le souffle. Les séances d’orthophonie permettent aussi de travailler les mimiques, l’expressivité du visage. C’est important pour le lien social car les parkinsoniens ont souvent des visages figés ». Le chant pour rééduquer la voix Le chant permet de travailler l’ensemble des paramètres de la voix (modulation, intonation, articulation et débit de paroles). Agilité, puissance, vélocité mais aussi rythme et variations d’octaves? les multiples possibilités offertes par le chant en font un outil très intéressant chez les parkinsoniens. Les bénéfices sont certains sur l’intensité de la voix, la gestion du souffle, la compréhension des paroles par l’entourage. Par ailleurs, travailler la voix améliore souvent de façon indirecte les troubles de la déglutition. Irène Girard, orthophoniste (Centre Zander, Aix les Bains) : « Après un échauffement corporel, un travail sur la respiration et les mimiques faciales, des jeux d’onomatopées (soupirs sonores etc.) et des vocalises, le chant peut débuter. Le rythme peut être aussi marqué par des maracas, afin de travailler en simultané sur la motricité. Une heure par jour d'échauffement et de chant ou de travail sur la voix projetée pendant quatre semaines est l’entraînement intensif initial, à poursuivre très régulièrement au domicile pour ne pas perdre les acquis ». Marion Garteiser, journaliste santé
1 min
Mémoire : 10 conseils pour l’entretenir toute sa vie
Depuis notre naissance, la mémoire est notre meilleure ennemie. Bien qu’intimement liée au développement cérébral pour tous les humains, nous ne sommes pas égaux face à elle. Et lorsque nous avançons en âge, les choses se compliquent ! Mais pas de panique : si nous passons notre temps à perdre nos lunettes ou nos clefs, si nous sommes incapables de nous rappeler le titre du film de la veille, rien de grave, il suffit juste de muscler notre mémoire au quotidien grâce à ces 10 conseils accessibles à tous. 1 - Être actif toute la vie Notre mémoire se nourrit de nos expériences. Il est important de les multiplier tout au long de la vie, de rester intellectuellement actif, de rechercher la connaissance. Tout est bon pour stimuler la mémoire, il n’y a pas d’activité miracle. Chaque nouveau problème résolu va faire naître des connexions neuronales, qui sont les vrais supports de notre mémoire? N’arrêtez jamais d’apprendre ! On pense qu’un niveau d’instruction élevé permet d’utiliser son cerveau de différentes manières, donc de faire face à d’éventuelles pertes mnésiques. Les activités recommandées sont celles de la vie de tous les jours. Par exemple, jardiner ou voyager nécessitent de nombreuses tâches de planification? Ou encore lire le journal, écouter la radio ou jouer aux cartes, qui sont aussi bénéfiques pour la mémoire? L’intérêt étant de varier les plaisirs pour ne pas se lasser. Les échanges sociaux, facteurs de rencontres, la pratique d’Internet ou l’optimisme seraient aussi salutaires. 2 - Organiser et structurer l’information A mesure que l’on avance en âge, les informations s’accumulent dans notre mémoire. « Il n’y a guère que durant l’enfance qu’on retienne automatiquement? après, il faut réfléchir ! Dès 30 ans, la mémoire, riche de données, a besoin d’être organisée, structurée, classée. Inutile d’essayer d’enregistrer sans regrouper les infos, les trier et les baliser grâce à des stratégies cognitives », explique le Dr Bernard Croisile, neurologue et auteur de ’Alzheimer et les maladies apparentées’ (Larousse). Exemples : pour retenir un texte, on peut relier chaque paragraphe (dont on a imaginé le contenu) à une pièce de son domicile dans l’ordre d’une visite? Pour un numéro de téléphone, on a intérêt à diviser les numéros par blocs de deux ou trois chiffres? Pour le contenu d’un texte, mieux vaut se représenter les scènes à plusieurs reprises. 3 - La tactique du? post-it ! Même si nous avons tous des capacités de mémorisation différentes, la richesse de la mémoire augmente avec les années. Résultat : « Dès 30 ou 40 ans, il devient plus long de classer les infos, puis de les rappeler? Et c’est normal ! Cela ne veut pas dire qu’on perd la mémoire, explique Bernard Croisile. Ce n’est pas parce qu’on ne sait plus où l’on a mis ses clés qu’on est atteint de troubles mnésiques graves ! La mémoire à court terme paraît moins efficace, mais il lui faut juste un peu plus de temps », précise le neurologue. D’où l’intérêt de s’offrir ce qu’on appelle des « béquilles » : on a tous besoin de post-it, de listes de courses, de pense-bêtes... qui, rassurez-vous, ne nuisent pas aux capacités mnésiques. 4 - Des aliments stimulants Le cerveau est un grand consommateur d’énergie : à lui seul, il consomme 20% de l’énergie dépensée par l’organisme. D’où la nécessité de bien l’alimenter et de bien l’hydrater. Notre matière grise a besoin d’un demi-litre d’eau par jour et de glucides complexes (pain, pâtes, riz). Il faut miser sur les produits frais, riches en acides aminés, et sur les vitamines. La vitamine B12 (crustacés, foie, poisson, produits laitiers) a des effets directs sur la mémoire. Bien sûr, les fruits et légumes si précieux pour la santé en général, sont à l’honneur pour notre mémoire. Leurs antioxydants renforcent les parois des neurones, tout comme les lipides polyinsaturés (huile de colza ou poisson). 5 - Un sommeil de qualité Le sommeil est indispensable au bon fonctionnement de la mémoire. En manquer peut provoquer des troubles graves de la mémorisation. Car votre mémoire travaille aussi la nuit ! Toutes les phases de sommeil sont concernées et remplissent chacune leur propre rôle : Durant le sommeil paradoxal, on consolide sa mémoire procédurale (celle qui permet de se souvenir comment faire du vélo, par exemple). Pendant le sommeil lent, on réactive et consolide ses souvenirs personnels. Se priver d’un seul cycle, c’est empêcher son cerveau de fixer les informations emmagasinées durant la journée. 6 - Des substances à éviter Certaines substances altèrent la mémoire : L’alcool à fortes doses, qui peut provoquer des pertes de mémoire de plusieurs heures. Le tabac, dont la nicotine bloque l’activité de certains récepteurs cérébraux. Certains médicaments courants (sédatifs, bétabloquants, antiépileptiques, antidiabétiques, benzodiazépines, dérivés d’atropines utilisés en gastro-entérologie et en urologie, antidépresseurs tricycliques, neuroleptiques?). Des excitants comme le café ou le thé qui peuvent, à haute dose, accentuer l’irritabilité et nuire à la concentration. 7 - Savoir être attentif Il ne faut pas tout mettre sur le dos des capacités mnésiques de chaque individu. Entretenir sa mémoire, cela impose aussi d’être réceptif aux stimuli, et donc d’être attentif au monde qui nous entoure. On ne peut se souvenir correctement d’une donnée que si on l’a enregistrée dans de bonnes conditions. Avoir une bonne mémoire, c’est d’abord être capable d’encoder correctement une information dans son intégralité, avant de la stocker pour éventuellement la rappeler plus tard. Inutile, donc, de vouloir se souvenir des détails d’un film quand on a oublié ses lunettes lors de la projection. Difficile également de retenir le nom de son voisin de table, si le brouhaha couvre les voix durant le repas ou si l’on accuse ne serait-ce qu’une légère baisse d’audition? Un exposé oral aura d’autant plus de chance d’être retenu qu’on sera resté concentré jusqu’à la fin? Cultiver la mémoire auditive et la mémoire visuelle, c’est avant tout faire le choix de ne pas se laisser distraire en cours de route. Un exercice bienvenu pour les étudiants pour se doter des meilleures chances de réussite à leurs examens. 8 - Lutter contre fatigue, stress et déprime La fatigue, le stress, le surmenage ou un état dépressif peuvent perturber le processus d’apprentissage... Déjà parce que pour se souvenir, il faut se placer dans une attitude mentale réceptive, ce qui est rarement le cas lorsqu’on vient d’apprendre une mauvaise nouvelle, ou que l’on traverse une difficulté qui phagocyte notre énergie, et fait flancher notre moral? Ensuite, parce que le stress et la nervosité sont liés à la production de cortisol, une hormone néfaste pour l’hippocampe (partie du cerveau qui transfère les souvenirs vers la mémoire à long terme). Et enfin, parce qu’une émotion négative, une inquiétude ou une préoccupation compliquent fortement le rappel des données emmagasinées dans la mémoire? 9 - Savoir succomber au plaisir? Notre mémoire nous joue des tours dès l’âge de 20 ans, un seuil après lequel on perd 6 % de ses récepteurs à la dopamine par tranche de 10 ans. Avec la maturité, le cerveau, et plus précisément ses synapses (connexions entre neurones) sont de moins en moins sensibles à ce neuromédiateur (hormone), pourtant fortement lié au sentiment de plaisir et? à la concentration. Pour cette raison, on est donc à la fois plus distrait et plus vulnérable côté mémoire à court terme? A moins, peut-être, de veiller à se faire régulièrement plaisir ! Allez voir des comédies, lisez des livres amusants, riez enter amis ! 10 - Opter pour des compléments alimentaires Il n’y a pas de pilule magique. Aucune supplémentation ne peut remplacer une alimentation équilibrée, et toute prise de ces compléments alimentaires ne doit se faire qu’après avis médical. Toutefois, sachez que les vitamines B (1, 2, 3, 5, 6, 9, 12) sont bénéfiques pour le cerveau. Elles limitent l’excès d’homocystéines, des substances toxiques liées à une mémoire défaillante. La vitamine E est elle aussi recommandée. C’est un antioxydant, elle ralentit le processus de destruction des neurones. Marion Garteiser, journaliste santé
7 min
6 astuces connectées utiles pour la santé des séniors
Les séniors sont de plus en plus connectés et donc à l’écoute de l’offre grandissante en matière de nouveautés high tech, notamment quand elles sont en lien avec la santé, le sport ou le bien-être. Voici six objets connectés qui peuvent être d’une grande utilité dans le quotidien des séniors qui veulent rester autonomes le plus longtemps possible, ou qui prennent tout simplement soin de leur santé… Les trackers d’activité pour rester en forme Sous forme de montres ou de bracelets, les trackers d’activité incitent l’utilisateur à bouger. Ils sont pour la majorité équipés de quatre types de capteurs : Un podomètre, pour comptabiliser le nombre de pas quotidiens. Ainsi, l’utilisateur peut se fixer des objectifs facilement atteignables et avoir une motivation supplémentaire pour rester actif. Un accéléromètre, qui enregistre tous les mouvements du corps et permet ainsi le fonctionnement du podomètre, le calcul du nombre de kilomètres parcourus, la surveillance du sommeil et l’estimation de la dépense énergétique. Un capteur cardiaque, pour suivre le rythme du cœur au repos et à l’effort. Un baromètre, qui indique entre autres le nombre de marches montées dans la journée. Un bon moyen de bouger de manière ludique : on peut faire le bilan de sa journée le soir et même lancer des défis aux autres utilisateurs. Le tensiomètre connecté De nombreuses marques ont développé une nouvelle génération de tensiomètre poignet ou brassard qui se connectent via une application à un Smartphone, afin d’assurer un suivi renforcé pour les patients souffrant d’hypertension artérielle. Certains tensiomètres utilisent la technologie MAM (Mesure Artérielle Moyenne) qui consiste en la réalisation de 3 mesures successives à des intervalles de 15 secondes. Ainsi, on obtient une valeur plus précise et grâce à une application sur le téléphone, il est plus facile d’interpréter, de sauvegarder et au besoin de partager avec un professionnel de santé ses données de tension artérielle. Les piluliers connectés pour bien suivre son traitement Pas facile de penser à prendre tous ses médicaments au quotidien, surtout quand on est traité pour plusieurs pathologies. Pour les séniors, les piluliers connectés s’avèrent extrêmement utiles pour améliorer le suivi de la prescription médicale. Le pilulier peut être préparé à l’avance par le patient, un membre de son entourage ou son pharmacien, puis la case dans laquelle se trouvent les médicaments que le patient doit prendre s’illumine au bon moment. En cas de non prise, le patient et/ou son entourage peuvent être informés : un bon moyen de rassurer les aidants et de prévenir les conséquences parfois graves de l’oubli des médicaments. Les bijoux de téléassistance On connait depuis plusieurs dizaines d’années les bracelets d’urgence, munis d’un bouton sur lequel le porteur appuie s’il est victime d’une chute ou d’un malaise. Ce service d’alerte qui encourage le maintien à domicile en toute sécurité, est maintenant utilisé par 15 % des plus de 80 ans. Afin de rendre ce dispositif plus esthétique, il existe désormais sous forme de bijoux connectés. Colliers, bracelets ou petit cadran à glisser dans sa poche : il y en a pour tous les goûts ! Avec toujours la promesse d’être secouru(e) en cas de problème à son domicile avec un système d’assistance 24h/24 7j/7. Les bracelets détecteurs de chutes Les chutes sont la première cause d’hospitalisation chez les personnes âgées et peuvent entrainer une perte d’autonomie irréversible. Les objets qui permettent une prise en charge rapide des chutes sont donc très recherchés par les séniors. En général couplés à un système d’alerte manuel comme pour la téléassistance classique, les nouveaux bracelets analysent également les mouvements de l’activité quotidienne et détectent les anomalies comme les chutes brutales ou les malaises. Ils déclenchent alors automatiquement une alerte vers le centre d’assistance. La canne connectée C’est le dernier né des objets connectés pour séniors : une canne 3 en 1, utile pour s’aider lors des déplacements, mais en plus munie d’un bouton d’urgence et d’un détecteur automatique de chutes. En effet, la canne est équipée d'un accéléromètre et d'un gyroscope qui détectent les mouvements de son utilisateur : le système va apprendre et comprendre les habitudes de l'utilisateur pour ensuite pouvoir détecter une situation inhabituelle : réveil tardif, absence de mouvement. Le dispositif étant relié à un service de téléassistance classique, les proches en sont alors informés.
min
Peau des seniors, quels soins ?
A partir de 50 ans et de la ménopause, la peau des seniors a de nouveaux besoins. Des soins appropriés aident à retrouver une hydratation optimale et une certaine souplesse. Zoom sur les spécificités et la prise en charge cosmétique des peaux matures.
4 min
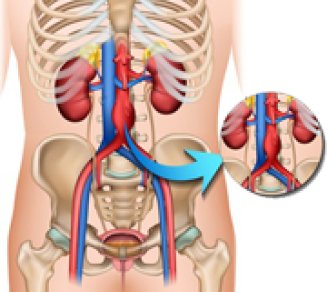
Anévrisme de l’aorte abdominale, une première française
L’anévrisme de l’aorte abdominale… un terme complexe pour désigner une maladie relativement fréquente : entre 5 à 10 % des hommes de plus de 60 ans sont opérés, sans quoi l’issue peut être fatale. Des médecins français ont réussit l’exploit de concevoir une prothèse « sur mesure » ...
4 min
Quel bilan après une chute chez une personne âgée ?
Une chute chez une personne âgée de 65 ans et plus n’est jamais à banaliser, un bilan est nécessaire : outre les éventuelles conséquences traumatiques immédiates telles qu’une plaie ou une fracture à prendre en charge, il faut ...
3 min
Taches de vieillesse ou lentigo : que faire ?
Les taches de vieillesse, également appelés lentigo, sont des taches brunes, lisses et plus ou moins grandes, qui surviennent généralement après 40 ans sur les zones les plus exposées : le dos des mains, le visage, le décolleté, le crâne pour les hommes... Comment prévenir les taches de vieillesse et que faire lorsqu'elles sont là ? Différentes des taches de rousseur ou des grains de beauté, les taches de vieillesse correspondent à une réorganisation locale de la mélanine dans la peau, pigment responsable de la couleur cutanée. Peut-on prévenir les tâches de vieillesse ? Oui, en se cachant du soleil. Il faut toujours mettre de la crème solaire et rester à l'ombre (particulièrement entre 11 h et 16 h). Et toute l'année, soleil ou pas, utilisez une crème de jour incorporant un filtre anti-UV. Bonne nouvelle, vous vous protégez ainsi des taches de vieillesse, mais également des cancers cutanés ! Ceci dit, plus on avance en âge, plus le risque d'avoir des taches de vieillesse augmente et leur nombre aussi. Et lorsqu'elles sont là, ces recommandations sont encore plus valables. En effet, l'hérédité peut jouer un rôle dans la survenue des taches de vieillesse, mais probablement pas autant que les expositions au soleil, surtout depuis la mode du bronzage. De toute façon le lentigo peut porter un préjudice esthétique et certaines personnes souhaitent les faire disparaître. Quelles sont les solutions contre les taches de vieillesse ? Attention, de nombreuses crèmes proposent de faire disparaître les taches, mais aucune n'y a jamais réussi. Dépigmentaires ou censées blanchir la peau, elles peuvent même être dangereuses car elles contiennent des substances non autorisées ou donnent des résultats inesthétiques (tache devenue trop blanche par rapport à la couleur normale de la peau). Demandez impérativement l'avis de votre médecin, dermatologue ou pharmacien au préalable ! L'azote liquide Certains dermatologues proposent d'appliquer de l'azote liquide sur chaque tache brune. La peau étant ainsi brûlée en surface, on la force à se renouveler. À savoir : l'azote liquide est aussi utilisé pour brûler les verrues. C'est donc un traitement agressif dont il faut se méfier ! Le peeling Le peeling chimique utilise des molécules qui agissent plus ou moins en profondeur, pour redonner de l'éclat en décollant les cellules mortes en surface, pour rajeunir la peau, en faisant peler la peau, ou carrément pour renouveler la peau en profondeur. Le laser C'est peut-être la meilleure solution. Cette technique consiste à faire éclater par la chaleur les cellules pigmentaires. On élimine ainsi localement et progressivement toute coloration excessive et non homogène. Après une séance, la tache fonce jusqu'au noir avant de se détacher. On peut aussi utiliser une lampe flash. On retiendra que tous les traitements laissent des marques sur la peau pendant quelques jours. Il convient de protéger sa peau du soleil et souvent d'appliquer des crèmes aidant à la cicatrisation. Faut-il surveiller ? Oui ! Toute tache sur la peau, comme les taches de vieillesse et les grains de beauté, est à surveiller. Des taches qui prennent de l'épaisseur, dont le contour devient irrégulier et qui grandissent, peuvent indiquer la présence d'un mélanome, un dangereux cancer cutané. Isabelle Eustache
min
10 questions-réponses pour mieux comprendre les problèmes de mémoire
Oublier un nom, perdre ses clefs, chercher ses mots… Ces petits ratés de la mémoire nous agacent et se multiplient au fil des années. Cependant, bonne nouvelle : la mémoire s’entretient ! Une hygiène de vie équilibrée et active permet de muscler sa mémoire et de retarder les effets du vieillissement sur celle-ci. Mais, attention, des troubles persistants accompagnés d’autres symptômes peuvent être révélateurs et doivent être considérés sérieusement. 1. Sommes-nous tous égaux face aux troubles de la mémoire ? Si le vieillissement normal s'accompagne habituellement d'une diminution de la mémoire et des performances cognitives, certains y résistent mieux que d'autres. Les femmes, d’avantage touchées par la maladie d’Alzheimer du fait de leur espérance de vie plus longue, sont également protégées par les effets des œstrogènes sur la croissance des fibres nerveuses. Ainsi, celles bénéficiant d’un traitement hormonal substitutif de la ménopause pourraient réduire leur risque de développer la maladie. Les activités intellectuelles et interactions sociales peuvent, par ailleurs, faire la différence : elles auraient pour effet de retarder les effets du vieillissement de la mémoire. Les personnes souffrant de certaines pathologies sont, enfin, susceptibles de souffrir davantage de troubles de la mémoire. Parmi ces affections figurent la dépression, l’épilepsie, l’apnée du sommeil, la sclérose en plaques, l’accident vasculaire cérébral, l’hypertension, ou encore le diabète… 2.Existe-t-il des exercices efficaces pour doper la mémoire ? Pour entretenir votre « souplesse » cérébrale et donc votre mémoire, il faut varier les activités et les interactions sociales. Bricolage, musique, cinéma, jeux de cartes, discussion sont autant de manières ludiques de booster la plasticité neuronale de votre cerveau – c’est-à-dire sa capacité à faire évoluer les connexions entre neurones. Le sport améliore également les performances de votre mémoire grâce à la sécrétion d’endomorphines, qui stimulent le volume sanguin et irriguent les cellules grises. Enfin, pensez à la méditation pour améliorer votre mémoire immédiate. 3.Certains aliments sont-ils bons pour la mémoire ? Plusieurs études suggèrent qu'il existe un lien entre nutrition et cognition. Poissons, fruits et légumes sont bénéfiques pour les capacités mentales, notamment grâce à leurs teneurs élevées en acides gras oméga 3 et en vitamines B, D et E. Contenu dans les viandes rouges, les abats, le boudin noir, les mollusques, les légumes verts, les céréales et les légumineuses, le fer favorise l’oxygénation du cerveau. Enfin, attention à la déshydratation pouvant causer une baisse de la concentration ! 4. Faut-il s'inquiéter en cas d'amnésie passagère ? La perte de mémoire peut être rétrograde avec oubli des souvenirs anciens, antérograde avec oubli des événements au fur et à mesure qu'ils se présentent alors que la mémoire des faits anciens est conservée, ou lacunaire avec une perte de mémoire concernant certaines périodes alors que les autres souvenirs restent intacts. L’ictus amnésique est une amnésie globale bénigne et généralement unique touchant 25 personnes sur 100 000 entre 50 et 70 ans. Au premier plan apparaît une amnésie antérograde massive, s’accompagnant de troubles mnésiques rétrogrades. En une demi-heure à quelques heures, le trouble disparaît : la mémoire redevient normale mais il persiste une amnésie partielle couvrant la période de l'ictus. 5. Pourquoi le sommeil est-il indispensable pour la mémoire ? Le sommeil est fondamental pour le développement cérébral, l’apprentissage et la mémorisation. C’est pendant que l’on dort que notre cerveau traite les informations cumulées pendant la journée. Des dizaines de milliers de synapses - les jonctions entre les neurones- se créent ou disparaissent pendant le sommeil, pour ne garder que les pertinentes. 6. A quel âge a-t-on la meilleure mémoire ? C'est à 20 ans qu'on fait preuve de nos meilleures capacités de concentration et d’apprentissage. Jusqu'à 30-40 ans, les capacités de mémorisation sont optimales. Ensuite, ces capacités se dégradent naturellement avec le vieillissement physiologique du cerveau. 7. Quel rôle l’effet Google joue-t-il sur l’entretien de la mémoire ? Une étude américaine met en avant le fait que l’internaute fait moins d’efforts de mémorisation quand il sait qu’il pourra retrouver l’information par la suite. De, même, quand il ne connaît pas la réponse à une question, il se tournera quasi systématiquement vers un moteur de recherche. C’est ce qu’on appelle le « réflexe Google ». Cependant les moteurs de recherche renvoient souvent vers des sites comportant des éléments de texte, des photos, du son… Ces multiples supports facilitent la mémorisation car ils sont plus susceptibles de toucher les différents types de mémoires (visuelle, auditive, motrice…). 8. Comment reconnaître les premiers symptômes de la maladie d'Alzheimer ? Les troubles de la mémoire, notamment récente, la difficulté à exécuter des gestes simples du quotidien et la désorientation dans le temps et l’espace sont les indices les plus saillants, ceux qu’il faut considérer sérieusement. A noter que la maladie d’Alzheimer – liée à la dégénérescence des neurones du cerveau - est une maladie rare avant 65 ans. Moins de 2 % des cas de maladie d’Alzheimer surviennent avant cet âge. 9. Quels sont les traitements de la maladie d'Alzheimer ? La prise en charge de la maladie d'Alzheimer est multidisciplinaire. La kinésithérapie, l'orthophonie, l'ergothérapie ou la psychomotricité permettent de maintenir l’autonomie et de retarder l’aggravation des symptômes de la maladie. Certains médicaments (inhibiteurs de la cholinestérase et antiglutamate) sont utilisés pour ralentir la progression de la maladie et plusieurs traitements sont également en cours de développement. La piste la plus développée actuellement étant celle de l’immunothérapie. 10. Comment utiliser les objets connectés pour parer aux troubles de la mémoire ? Les nouvelles technologies peuvent accompagner le maintien de l’autonomie, notamment grâce aux objets connectés. Le Pilulier intelligent, par exemple, envoie un signal d'alerte (sonore, SMS...) si vous oubliez de prendre votre traitement. Le bracelet connecté quant à lui permet de localiser grâce à un GPS intégré la localisation d’une personne, voire de lui envoyer des notifications pour rappel. Il peut même être relié à une plateforme d'écoute et de recherche opérationnelle 24h/24 et 7J/7, qui permet, en cas de besoin, de situer précisément la personne qui se serait égarée – ayant oublié son adresse, perdu ses repères familiers…- et de contacter l'aidant.
min
Les solutions pour aider ses parents âgés à bien manger
Avec l’âge, il arrive que l’appétit diminue. Le risque est alors celui de la dénutrition. Les conseils du Pr Bruno Lesourd, gériatre et ancien chef de service du CHU de Clermont-Ferrand, pour maintenir de bonnes habitudes alimentaires.
3 min
Quelles sont les formalités pour obtenir ma retraite ?
BIEN SE PRÉPARER Aborder la retraite commence … par quelques formalités simples. Je demande ma retraite La retraite n’est pas versée automatiquement. Environ quatre mois avant la date prévue pour votre départ en retraite, vous devez effectuer les démarches de sa mise en route pour percevoir votre pension. Ni votre employeur ni votre caisse de retraite ne le feront à votre place ! Mais, rassurez-vous, les procédures se sont largement simplifiées … Elles varient en fonction du statut professionnel. Vous êtes salarié Affiliés au régime général (9 Français sur 10), faites deux demandes parallèles : Une demande pour la retraite de base auprès de la CNAV (Caisse nationale d’assurance vieillesse), par Internet (site de l’assurance retraite) ou par courrier. Ensuite, remplissez et signez l'imprimé intitulé « Demande de retraite personnelle », joignez les pièces justificatives exigées, comme la photocopie de la carte d'identité, un RIB, les derniers bulletins de salaire, un justificatif de cession d'activité ou le dernier avis d'imposition, et envoyer le tout à la Cnav ou à la Carsat (Caisse d'assurance retraite et de la santé au travail). Une demande pour la retraite complémentaire par téléphone ou par internet auprès de l’Agirc-Arrco: Arcco pour les non-cadres, Agirc pour les cadres. Trois sites indispensables pour vous orienter et effectuer vos formalités : www.lassuranceretraite.fr www.arrco.fr www.agirc-arrco.fr Vous êtes artisan, commerçant ou profession libérale Une seule et simple demande doit être effectuée, via internet, pour votre retraite de base et votre retraite complémentaires à la dernière caisse à laquelle vous avez cotisé. Renseignez-vous sur www.info-retraite.fr Vous êtes fonctionnaire La démarche est très simple : adressez votre demande au service du personnel de l'administration dont vous dépendez. Renseignez-vous sur www.vosdroits.service-public.fr Si vous avez cotisé à plusieurs organismes, faites la demande auprès de la caisse dont relève votre dernière activité professionnelle.
min
A la retraite, changer de mutuelle
Vous êtes à la retraite ou vous y serez prochainement ? C'est le bon moment de vous interroger sur votre mutuelle. En changer permet de l’adapter à vos nouveaux besoins et de la choisir « sur mesure », ce qui n’était pas possible lorsque vous étiez salarié. Comment ? Ces quelques informations vous y aideront..
2 min
Tout savoir sur le tremblement
Regardez bien : tous les tremblements ne se ressemblent pas Le tremblement est par définition " une oscillation rythmée, involontaire, que décrit tout ou partie du corps autour de sa position d'équilibre ". Il en existe trois grandes familles, dont les caractéristiques sont différentes. Le tremblement essentiel : très fréquent, très embêtant, mais pas grave… Connu également sous le mauvais nom de " tremblement sénile ", le tremblement essentiel est plus ou moins précoce et gène l'attitude, c'est-à-dire le mouvement intentionnel. Pour bien comprendre, faites le test suivant : les deux bras tendus en avant, paume en bas, doigts écartés, puis recherchez un tremblement fin, rapide, irrégulier ; pour corser un peu, pointez les index l'un en face de l'autre, sans les toucher. Une fois installé, ce " cadeau " de l'âge devient parfois pénible dans la réalisation de certains gestes de la vie quotidienne (écriture, gestes fins). Il disparaît pourtant au relâchement musculaire complet. Le tremblement essentiel atteint les membres (aux extrémités ou à la racine) des deux côtés, parfois la tête (mouvement de négation ou d'affirmation), la voix (voyelle longue), mais épargne la face, le tronc et les membres inférieurs. Le médecin consulté trouvera toujours un examen neurologique normal et ne découvrira aucune cause médicamenteuse. Le tremblement de repos : souvent signe de maladie de Parkinson À l'inverse du précédent, le tremblement de repos est maximum à la relaxation et disparaît lors de la contraction musculaire. Par exemple, la main tremble lorsqu'elle est posée sur les genoux, mais peut porter une cuillère pleine à la bouche sans la moindre oscillation. Il est de ce fait peu gênant pour les gestes fins de la vie quotidienne. D'installation rapide, il touche au départ et traditionnellement l'extrémité des membres (supérieurs et/ou inférieurs), d'un seul côté. Enfin, il est plus lent et plus régulier que le tremblement essentiel et épargne la tête. Le problème est qu'il fait craindre un syndrome parkinsonien (de la maladie de Parkinson) et le médecin trouvera des signes neurologiques. Les autres tremblements : toujours penser aux médicaments ! On ne pense jamais assez aux effets indésirables des médicaments. Les seniors y sont particulièrement exposés en raison de l'augmentation du nombre des maladies avec l'âge. Les tremblements d'attitude, d'apparition ou d'aggravation récente, peuvent être dus à la prise d'antidépresseurs, d'hormones thyroïdiennes ou de certains traitements pour le cœur. L'apparition de tremblement de repos, quand il n'est pas lié à une maladie de Parkinson est exclusivement le fait d'une prise (même ancienne) de neuroleptiques. Quels examens complémentaires faut-il faire ? Lorsque les tremblements sont caractéristiques, aucun examen n'est indispensable. Dans les cas plus difficiles, il sera parfois utile de faire un enregistrement musculaire. Le scanner ou l'IRM restent exceptionnellement nécessaires. Peut-on traiter ou soulager un tremblement ? Les réponses sont différentes selon le type de tremblement, mais les résultats ne sont pas toujours spectaculaires. Néanmoins, l'important est de considérer la gêne réelle ressentie par chacun. Le tremblement essentiel : le traitement de choix est le bêtabloquant, sous réserve que le cardiologue élimine toute contre-indication (électrocardiogramme obligatoire). En cas d'impossibilité, certains médicaments contre l'épilepsie ou l'anxiété sont parfois efficaces. On propose quelquefois des injections de toxine botulique dans les muscles de la nuque pour améliorer les tremblements de la tête. Le tremblement de repos : son traitement repose sur des anti-parkinsoniens, dont l'efficacité est habituellement retardée de quelques mois… Les autres tremblements : ils cessent en général à l'arrêt des médicaments responsables. Les effets des neuroleptiques peuvent néanmoins persister plusieurs mois. On peut encore citer la chirurgie du tremblement qui, compte tenu des risques propres aux interventions sur le cerveau, reste réservée à des cas très particuliers. Elle n'est pas proposée aux sujets âgés. Connaître et s'interroger sur le type de tremblement dont on souffre est important. Souvent, il faudra faire avec, mais c'est une erreur que de tirer cette conclusion d'emblée. Le vieillissement n'explique ou n'excuse pas tout. Le médecin pourra toujours faire le point sur votre état de santé et sur la facon de maintenir votre qualité de vie. De Stéphanie Lehmann, actualisé par Isabelle Eustache
4 min
La vue aussi prend de l'âge
Près de 2 millions de Français présentent une déficience visuelle, affection dont la fréquence augmente avec l'âge : 61% des déficients visuels sont âgés de plus de 60 ans. Dans environ 8% des cas, ce déficit est dramatique, se manifestant par une forte perte de l'acuité visuelle ou même une cécité. Néanmoins, il est surprenant de constater que certains problèmes de vision graves ne sont pas diagnostiqués. Quelques questions simples, un examen de l'acuité visuelle et l'application de certaines recommandations, suffiraient pourtant à détecter et parfois améliorer des troubles dont les répercussions sur la vie quotidienne sont particulièrement catastrophiques.Le vieillissement joue sur la vision ...La presbytie est typiquement liée à l'âge. Elle donne aux gens la furieuse envie de voir leurs bras s'allonger pour lire le journal. La “ lentille ” intraoculaire ou cristallin s'épaissit, devient moins élastique, ce qui limite son pouvoir d'accommodation. Le vieillissement normal est également responsable de la diminution du champ visuel, d'une atténuation de la vision des couleurs (sombres et pastel) et des contrastes. Il entraîne aussi une gêne accrue dans la vision nocturne.Mais moins que certaines maladies Les principales pathologies oculaires de la personne âgée sont la Dégénérescence Maculaire de la rétine Liée à l'Age (DMLA), la rétinopathie diabétique, la cataracte et le glaucome. Dans chacune de ces maladies, la perte visuelle est réelle, avec des symptômes et des prises en charges spécifiques.La DMLA : responsable de pertes graves de la vision. C'est la vision centrale qui est perturbée, avec une sensation de brouillage et de distorsion de l'image. Quinze pour cent des personnes de plus de 80 ans sont touchées, en particulier quand elles ont des antécédents familiaux de cette maladie. Les hypermétropes et les fumeurs sont plus exposés également. Les lésions étant irréversibles, la DMLA doit être dépistée tous les ans en consultant un ophtalmologiste à partir de 55 ans ou de 50 ans en cas de facteur de risque. Le traitement, quand il est possible (uniquement la forme humide), consiste à détruire les vaisseaux anormaux apparus sous la rétine : photocoagulation au laser, photothérapie (utilisation d'une substance photosensibilisante), molécules anti-angiogéniques (régression des vaisseaux en bloquant un facteur VEGF).La rétinopathie diabétique : affection chronique de l'appareil micro circulatoire de la rétine. Particulièrement crainte, cette maladie est à l'origine de 33% des cas de cécité chez les personnes âgées diabétiques. Il s'agit surtout de prévenir son apparition en régulant au mieux, dès le début de la maladie diabétique, le taux de sucre dans le sang. L'utilisation du laser permet de limiter les lésions rétiniennes et de réduire les risques de perte visuelle.La cataracte : le cristallin s'opacifie. Les causes de ce phénomène sont multiples : l'âge, les traumatismes, le diabète ou certains médicaments (corticoïdes, traitement contre le cancer). La cataracte rend sensible aux éblouissements, elle fait parfois percevoir un halo autour des objets. Certains collyres peuvent améliorer la gêne, mais c'est l'intervention chirurgicale, possible sous anesthésie locale, qui permet l'ablation du cristallin et son remplacement par un implant. La vision est ainsi efficacement restaurée.Le glaucome : augmentation de la pression à l'intérieur de l'oeil qui entraîne une destruction progressive et irréversible du nerf optique, menant, en l'absence de diagnostic et de prise en charge, à une réduction du champ visuel et de l'acuité visuelle. Le glaucome évoluant pendant des années sans aucun symptôme, cette maladie se dépiste tous les ans à partir de 45 ans, voire 40 ans en cas de prédisposition familiale. L'ophtalmologiste procède à une simple mesure de la pression intraoculaire. Le traitement peut être médical (collyres ou médicaments par voie générale) ou chirurgical. Le glaucome aigu est quant à lui très douloureux et s'accompagne d'autres signes (oeil rouge, perte visuelle, maux de tête, nausées, etc.). Il s'agit alors d'une véritable urgence thérapeutique.Lutter contre la basse vision, c'est adapter l'environnementLe bilan ophtalmologique doit apprécier le retentissement des troubles visuels sur les activités de la vie quotidienne. Une fois les déficits établis, il faut choisir des objectifs et des aides réalistes.Les aides techniques : une loupe, associée à un bon éclairage, est déjà d'un grand recours. D'autres systèmes optiques peuvent s'adapter à la gravité du déficit : loupe mono ou binoculaire, éventuellement montée sur les lunettes ; prismes pour augmenter le champ de vision ; télé agrandisseurs (caméra sous laquelle on dépose un texte ou un livre, permettant de le grossir de 5 à 40 fois). Ces équipements imposent un apprentissage et obligent à changer certaines habitudes. C'est pourquoi il vaut mieux les utiliser le plus tôt possible. Les “ trucs ” simples qui facilitent le quotidien :- Adapter dans toutes les pièces un bon éclairage, évitant les zones d'ombres.- Utiliser des codes de couleurs (ranger la soupe de tomate dans une boîte marquée de larges bandes rouges ou la soupe de poulet dans une boîte marquée de bandes jaunes), afin d'éviter le recours permanent à une loupe pour lire le contenu des boîtes.- Utiliser des lunettes de soleil ou des casquettes à l'extérieur (contre l'éblouissement).- Ne jamais laisser les portes entrouvertes ou les chaises dans un passage.- Faire participer les aidants. Eviter de dire : “ asseyez vous ”, mais “ prenez la chaise rouge contre le mur blanc à votre droite ”.- Préférer pour le lieu de vie des couleurs vives, de hauts contrastes.- Ne pas négliger l'abord psychologique : la basse vision est un véritable handicap.On retiendra que des visites régulières chez l'ophtalmologiste sont indispensables pour dépister certains troubles visuels, stopper leur évolution et/ou les corriger. Source : e-santéDr Stéphanie Lehmann
min
Quelles aides pour faciliter le maintien à domicile d’une personne âgée ?
De nombreuses personnes âgées souhaitent demeurer chez elles le plus longtemps possible. Le point sur les solutions alternatives au placement en structure spécialisée. Les aides à domicile Les soins à domicile. Seules les infirmières et les aides-soignantes sont habilitées à pratiquer les soins à domicile. Ces prestations sont réservées aux personnes âgées de plus de 60 ans, malades ou en situation de dépendance. La demande de prise en charge est établie par le médecin traitant. En l’absence de réponse de la caisse primaire d’Assurance maladie dans un délai de dix jours, celle-ci est considérée comme acceptée. Ces soins sont pris en charge à 100 % par l’Assurance maladie. Les actes de la vie quotidienne. Selon le degré de dépendance de la personne, il est possible de recourir à une aide-ménagère, une auxiliaire de vie ou une garde-malade. Leur mission est d’accompagner la personne âgée (de plus de 65 ans) au quotidien : repas, courses, sorties, ménage… Mais seule l’auxiliaire de vie est à même de pratiquer des soins d’hygiène. Quant au garde-malade, sa présence peut être occasionnelle ou permanente. Recourir à l’une ou l’autre de ces personnes donne droit à une aide de la part des organismes sociaux ou de retraite (non cumulable avec l’allocation personnalisée d’autonomie). Vous pouvez aussi bénéficier, selon les cas, d’un crédit d’impôt maintien à domicile. Le portage des repas. Toute personne de plus de 65 ans peut en bénéficier, de façon ponctuelle ou régulière. En cas de faibles revenus, l’aide sociale départementale peut prendre en charge une partie des dépenses. Pour les actes de la vie quotidienne et le portage des repas, contactez le Centre communal d’action sociale (CCAS) de votre commune. Les aides financières L’APA. L’allocation personnalisée d’autonomie (APA) est versée aux personnes de plus de 60 ans qui ont besoin d’une aide pour les actes essentiels de la vie ou dont l’état nécessite une surveillance régulière. Son montant dépend du degré de dépendance, mais aussi des revenus. Retirez un dossier auprès du CCAS (mairie) ou du Conseil général. L’aide « Bien vieillir chez soi ». Elle est attribuée aux plus de 65 ans, à condition de ne pas bénéficier de l’APA. Son montant dépend des ressources de la personne âgée. Elle peut également être accordée sous forme de services (ménage, surveillance, etc.). Adressez-vous à votre mairie ou à la Caisse nationale d’assurance vieillesse (Cnav). Aménager le logement Pour bien vieillir à domicile, il faut avant tout que la personne se sente en sécurité chez elle (risque de chute minimisé). Main courante dans l’escalier, monte-escalier, barre d’appui dans la baignoire, dispositif de téléassistance… De nombreuses associations et organismes ont pour but d’aider les personnes cherchant à aménager leur domicile. L’Agence nationale pour l’habitat (Anah) et le Conseil général proposent des aides pour financer ces travaux. La Cnav accorde également des subventions en fonction des revenus. En savoir plus : www.service-public.fr Cnav : 110 av. de Flandre 75951 Paris cedex 19. Tél.: 3960 (prix d’un appel local).
min
Personnes âgées : la solitude n’est pas une fatalité
En France, une personne de plus de 60 ans sur trois souffre de solitude. Même les personnes âgées qui ont une famille se retrouvent souvent livrées à elles-mêmes quand viennent les vacances. Un problème qui nous concerne tous. Quelles solutions pour éviter que nos aînés se retrouvent isolés durant l’été ?
3 min
Seniors : gare aux risques insoupçonnés des médicaments !
Alors qu'ils devraient guérir ou maintenir en forme, les médicaments peuvent nuire. Quatre à cinq médicaments par jour, c'est en moyenne ce que consomme une personne de plus de 70 ans. Parce que le nombre de maladies augmente avec l'âge, les ordonnances s'allongent. En conséquence, après 80 ans, 20% des hospitalisations incombent aux effets indésirables des médicaments, ce qui représente un véritable problème de santé publique en France et dans les pays à démographie vieillissante. L'association de plusieurs traitements est bien souvent indispensable, mais suivre certaines règles élémentaires diminue le risque de faire des mélanges explosifs ! Médicaments contre les chutes, confusion mentale, malaises et syncopes, problèmes digestifs... Un médicament, même utilisé isolément, est souvent responsable d'effets indésirables. La plupart du temps désagréables, ceux-ci deviennent parfois graves.Ainsi, les molécules intervenant sur la tension (hypotenseurs), le sommeil (benzodiazépines), le système nerveux (neuroleptiques) ou les muscles (corticoïdes, hypolipémiants) sont fréquemment responsables des chutes.Les malaises ou les syncopes sont régulièrement le fait d'une baisse brutale de la tension lors des changements de position (couché-debout) ou de troubles du rythme cardiaque et beaucoup de traitements sont incriminés, comme les diurétiques, les laxatifs au long cours, les bêtabloquants et autres médications utilisées en cardiologie...Les problèmes digestifs sont très variés : altération du goût des aliments (certains antibiotiques), nausées, anorexie ou diarrhée (certains antibiotiques, anti-inflammatoires), constipation (certains traitements pour le coeur ; dérivés de la morphine : traitement contre la douleur).Parfois et c'est plus grave, le fonctionnement des reins ou du foie est perturbé. Médicaments : ' Le cachet rouge pour le coeur, le jaune pour le cholestérol, le blanc pour le sucre, le bleu pour dormir... ' Sachant qu'un seul médicament est source d'effet indésirable, on imagine un peu ce que les mélanges risquent de provoquer. Chez les seniors, certaines associations sont responsables de vrais problèmes de santé. En effet, l'organisme vieillit et les maladies aiguës ou chroniques augmentent sa fragilité. L'effet bénéfique du médicament est contrecarré par les risques qu'il fait courir. Pourtant, il est possible d'éviter la moitié des effets indésirables en respectant quelques principes : 1- Consultez votre médecin de familleIl vous connaît, souvent depuis longtemps et sait ce qui est indiqué ou non pour vous. Si d'autres praticiens (cardiologue, ophtalmologue) vous prescrivent des médicaments, indiquez leur votre traitement habituel. De plus, chaque médecin appliquera les principes suivants : dans la mesure du possible, traiter la cause de la maladie au lieu de multiplier les remèdes pour chacune de ses manifestations ; ne prescrire un médicament que si nécessaire, c'est-à-dire après l'échec des règles simples d'hygiène de vie (régime contre le cholestérol par exemple) ; adapter la dose en fonction de l'âge, du poids et surtout du fonctionnement des reins et du foie ; expliquer très précisément la prescription : son intérêt, les effets à surveiller par le patient ou son entourage, les interactions dangereuses ; surveiller et remettre systématiquement en question les traitements au long cours : faut-il poursuivre ? Dans quel but ? avoir toujours à l'esprit qu'un nouveau symptôme peut être d'origine médicamenteuse, même quand on n'y pense pas ! 2- N'ajoutez rien, n'enlevez rien à votre ordonnance...Le problème avec certains traitements au long cours, c'est qu'ils sont parfois contraignants et compliqués à suivre. Chacun peut-être tenté d'enlever l'un ou l'autre remède ou même de le remplacer... De plus, la facilité d'accès à toute une panoplie de médicaments présentés sur les comptoirs de pharmacie incite au danger, c'est-à-dire à traiter de son propre chef les petits désagréments passagers (nausées, toux, douleurs etc). Sans compter avec la grande tentation de reprendre une boîte laissée au fond de l'armoire qui n'avait pas si mal marché la dernière fois, ou d'accepter cette autre que vous tend votre voisin en vous disant qu'elle est mi-ra-cu-leuse !C'est établi : 1/3 des personnes prennent en automédication des molécules qui, utilisées dans de mauvaises conditions, ne sont pas sans risque (aspirine, anti-inflammatoires non stéroïdiens, laxatifs au long cours). 3- Pour ne plus prendre n'importe quel médicament, n'importe comment, faites (ou faites faire) le ménage dans votre armoire à pharmacie !Vous verrez qu'il y a toujours fort à faire, quand on s'attaque au problème... Vérifier les dates de péremption. Enlever tout ce qui n'est pas le traitement en cours. Prenez l'habitude de rapporter les médicaments non terminés au pharmacien, cela vous aidera à faire place nette. Ne jamais reprendre, sans l'avis préalable de son médecin, un traitement prescrit quelque temps plus tôt (antibiotiques, anti-inflammatoires). À fortiori, ne jamais accepter un remède d'un proche et ne pas puiser dans la réserve du conjoint ! Bien connaître le rôle de chaque médicament. En cas de doute, le pharmacien et le médecin peuvent vous aider. Le traitement médicamenteux d'un senior est à gérer avec beaucoup plus de finesse que celui d'un adulte Avec l'âge, le risque d'être malade augmente et avec lui le danger de la multitude médicamenteuse. Le grand problème est que la médecine d'aujourd'hui, “ basée sur des preuves scientifiques ”, ne propose que très peu d'études cliniques et thérapeutiques intégrant des sujets âgés et très âgés. Ainsi, des domaines parfaitement maîtrisés pour les adultes sont encore inexplorés sous l'angle du sujet âgé, ce qui impose la plus grande prudence.Garder un peu de bon sens aide à ne pas avoir à souffrir des remèdes eux-mêmes. Il faut comprendre que, pour un senior, un traitement est toujours compliqué. Rajouter ou enlever inconsidérément un seul médicament, lorsqu'on en prend déjà 3 ou 4, c'est risquer la pagaille. Dr Stéphanie Lehmann
6 min
L’indemnité de départ volontaire à la retraite fiscalisée à 100%
Vous avez décidé de partir à la retraite ? Si vous êtes salarié, vous avez droit à une indemnité de départ. Depuis le 1er janvier 2010, elle est soumise à l’impôt sur le revenu dans sa totalité. Qui est concerné ? Tout salarié qui quitte, de façon volontaire, son entreprise pour partir à la retraite peut toucher une indemnité de départ à deux conditions : être âgé d'au moins 60 ans et avoir au moins 10 ans d’ancienneté. Jusqu’ici, cette somme était exonérée d’impôt sur le revenu dans la limite de 3 050 € et imposable au-delà.Le régime fiscal change… La loi de finances 2010 a supprimé cette exonération partielle « afin de ne pas accorder aux revenus de remplacements un régime fiscal plus favorable que celui appliqué aux revenus du travail », comme précisé par le ministère des finances. En conséquence, les indemnités de départ volontaire à la retraite versées à compter du premier janvier 2010 sont soumises à l’impôt sur le revenu dès le premier euro. Les indemnités versées en cas de plan social toujours exonérées Cette nouvelle disposition ne s’applique que sur les indemnités versées à partir du 1er janvier 2010, sur les impôts payés en 2011. Celles versées en 2009 demeurent exonérées à hauteur de 3050 €. De même, les indemnités de départ à la retraite versées dans le cadre d’un plan de sauvegarde de l’emploi (PSE) continuent de bénéficier d’une exonération totale. Plus d'informations
2 min
Grosse fatigue de la soixantaine : où en est votre thyroïde?
Vous avez 60 ans ou plus et vous vous sentez parfaitement bien, en dehors d'une fatigue tenace apparue depuis peu. Vous décidez de consulter votre médecin traitant, qui, après vous avoir examiné, vous prescrit un bilan de la fonction thyroïdienne en plus des examens sanguins habituels... Tout au long de la vie, le bon fonctionnement de la thyroïde est une condition de bonne santé La thyroïde est une glande, située à la base du cou, qui utilise de l'iode pour fabriquer deux hormones : la thyroxine (T4) et la triiodothyroxine (T3). Cette production d'hormones thyroïdiennes est sous contrôle de l'hypophyse, située dans le cerveau, régulant l'ensemble grâce à un messager chimique que l'on dose très bien dans le sang, la TSH. De facon très schématique, il faut voir la thyroïde comme un modulateur de vitesse du métabolisme, sous contrôle d'un pilote automatique, l'hypophyse. Ainsi, lorsque les hormones thyroïdiennes manquent, la TSH augmente pour en stimuler la fabrication. Si, au contraire, il y a surproduction, la TSH diminue. On peut diagnostiquer de ce fait deux types de problèmes. L'hypothyroïdie, ou insuffisance de production de T3 et T4, est responsable du ralentissement de beaucoup de fonctions métaboliques, à l'origine de : fatigue, apathie, constipation, frilosité, prise de poids, sécheresse cutanée etc. L'hyperthyroïdie correspond quant à elle à un surplus hormonal, provoquant énervement, tachycardie avec possibilité de souffrance cardiaque, perte de poids, diarrhées, épuisement etc. Parfois, les perturbations biologiques précèdent les répercussions physiques patentes, c'est pourquoi il est justifié de faire des dosages de la TSH au moindre doute, surtout en cas de signes cliniques sans causes évidentes. La thyroïde aussi prend de l'âge... L'effet du vieillissement n'est pas négligeable sur beaucoup de fonctions hormonales et la production thyroïdienne n'y échappe pas. Pour autant, lors du vieillissement normal, on ne remarque pas de changement notable des taux mesurés dans le sang. La fabrication des hormones thyroïdiennes diminue effectivement, mais en même temps, leur utilisation est moins importante. C'est ainsi que la T4 reste à un taux normal dans le sang, de même que la TSH, même si l'on peut parfois remarquer une discrète diminution de la T3. La forme de la thyroïde peut également se modifier avec l'âge et l'apparition de nodules est relativement fréquente. Ces modifications sont généralement détectées par la simple palpation de la glande thyroïde à la base du cou. Dans ces conditions, il faut toujours faire réaliser des examens complémentaires (bilan sanguin, échographie, voire scintigraphie thyroïdienne), pour éliminer toute malignité. L'âge n'excuse pas toujours tous les malaises... L'hypothyroïdie et l'hyperthyroïdie sont des maladies relativement fréquentes chez le sujet âgé, puisqu'elles touchent 10 à 15 % de cette population pour l'hypothyroïdie, et 1 à 3 % pour l'hyperthyroïdie. Il est donc tout à fait important de penser à rechercher des déséquilibres qui, même mineurs, suffisent à causer certains troubles banaux (fatigue, stress, constipation, diarrhées, etc.) dont il serait facile de méconnaître l'origine véritable. C'est tellement plus facile d'accuser les outrages du temps ! On peut encore remarquer que les femmes sont plus souvent touchées que les hommes et que les causes de ces deux pathologies sont extrêmement nombreuses. Cependant toute fatigue, même avec des taux de TSH perturbés, n'est pas forcément d'origine thyroïdienne Attention, les facteurs susceptibles de perturber l'évaluation de la fonction thyroïdienne sont très nombreux et divers, à commencer par la prise de certains médicaments (Amiodarone contre les troubles du rythme cardiaque, Dopamine, Lithium, Oestrogènes, Propranolol, etc.), très fréquente chez les seniors, la présence d'une affection sévère ou encore d'une dépression. Enfin, le médecin complète le bilan clinique et biologique par une échographie thyroïdienne (à la recherche d'un goitre, de nodules, de kystes) et par une scintigraphie thyroïdienne, qui donnera souvent la cause du mauvais fonctionnement de la glande thyroïde. Lorsque, finalement, les problèmes thyroïdiens se confirment, que faire ? En cas d'hypothyroïdie : l'insuffisance de production d'hormones thyroïdienne est comblée par une forme médicamenteuse de la T4, dont les doses sont à adapter à chaque cas. L'important étant bien sûr d'éviter la bascule vers l'hyperthyroïdie. En cas d'hyperthyroïdie : la surproduction hormonale peut être freinée par des médicaments spécifiques : les antithyroïdiens de synthèse, dont les effets indésirables ne sont pas négligeables et obligent à une surveillance stricte. Parfois, le médecin proposera un traitement bêtabloquant, prescrit seul ou en association avec de faibles doses d'antithyroïdiens de synthèse. L'utilisation d'iode radioactif (qui se fixe sur la glande thryoïde pour bloquer la fabrication d'hormones) est une autre alternative, mais expose à l'hypothyroïdie, qu'il faudra alors traiter à vie. Parfois, une simple surveillance, avec le renouvellement des examens sanguins, sera suffisante, surtout quand les anomalies biologiques ne s'accompagnent pas de signes physiques gênants. En cas de nodule thyroïdien : dont le nombre augmente avec l'âge, il faudra toujours éliminer une formation maligne (tumeur cancéreuse). Si le cancer de la thyroïde est relativement rare et ne représente que 10 % des nodules découverts, il est légitime d'en faire au moins l'ablation chirurgicale. Les lésions parfaitement bénignes ne seront quant à elles enlevées que si leur volume devient gênant et si l'état général permet une intervention. Dr Stéphanie Lehmann, adapté par Isabelle Eustache
3 min
Dénutrition : un vrai risque chez nos seniors. Causes et symptômes...
Selon les grandes études épidémiologiques européennes ou américaines, environ 4% des personnes âgées qui vivent à domicile sont dénutries. Parmi les personnes âgées vivant à domicile, la dénutrition est plus fréquente chez celles qui présentent une perte d'autonomie (25 à 30%). Et en institution, cette prévalence est de 15 à 38%.De quoi s'inquiéter pour nos proches...Dénutrition des seniors : l'important est de bien surveiller et de tirer la sonnette d'alarme aux premiers symptômes.Dénutrition des plus de 70 ans : des chiffres alarmantsQu'est-ce que la « dénutrition » ? La dénutrition est un état nutritionnel caractérisé par un manque d'énergie et une carence en protéines et en d'autres nutriments augmentant le risque de faiblesse, de diminution de la force musculaire, d'infection, de complication, de rétablissement plus lent et même de décès en cas de maladie !Souffrir de dénutrition, voilà qui peut paraître paradoxal dans notre société occidentale où de plus en plus de personnes subissent les conséquences de la suralimentation, comme le surpoids, le diabète, l'hypercholestérolémie, etc.Pourtant, 4% des plus de 70 ans qui vivent à domicile souffrent de dénutrition dans notre pays, dont 25 à 30% parmi ceux qui sont dépendants. En institution, le pourcentage de personnes dénutries atteints les 15 à 38%. Des chiffres alarmants qui amènent à s'interroger sur un lien éventuel entre vieillesse et dénutrition. Dénutrition des seniors : causes et symptômesDes causes diversesLe fait de vieillir ne provoque pas la dénutrition, dont les causes peuvent être diverses. Toutefois, avec l'âge, les facteurs qui amènent les seniors à moins s'alimenter se multiplient :changement du goût (parfois dû à la prise de médicaments),problèmes pour déglutir ou mâcher,troubles moteurs,régression intellectuelle,dépression (se retrouver isolé(e) après la perte de son compagnon ou de sa compagne),moyens financiers insuffisants,et d'une manière générale dépendance.Les signaux d'alarmeLe signal d'alarme le plus important de la dénutrition est la perte de poids involontaire : plus de 3 kg en un mois ou plus de 6 kg en six mois.Les autres symptômes sont : la fatigue, l'apathie, un visage creusé, des cheveux ternes, la peau sèche, une poigné de main molle, une diminution des interactions sociales, une absence d'intérêt pour son environnement, etc. « C'est la tâche du médecin généraliste de détecter la dénutrition et d'envoyer les seniors chez une diététicienne », explique Karin Delanghe, responsable du département de diététique à l'UZ Brussel.Si vous notez ces signaux d'alarme chez vos parents ou l'un de vos proches, prévenez au plus vite le médecin. Même à un âge plus avancé, prévenir vaut aussi toujours mieux que guérir. Prévenir la dénutrition : des conseils alimentaires professionnelsDans la dénutrition, souvent ce n'est pas la personne atteinte qui pourra résoudre le problème, mais plutôt ses proches.Plusieurs stratégies peuvent être mises en place : programmer les visites au moment des repas pour que la personne soit motivée à manger, organiser la livraison de plats tout prêts pour que l'effort de cuisiner ne soit pas une barrière, etc. N'hésitez pas non plus à solliciter les conseils alimentaires d'un professionnel. Une diététicienne calculera les besoins nutritionnels du patient, analysera ses habitudes alimentaires et d'hydratation, et dressera ensuite un programme sur mesure. Elle y mettra l'accent sur les aliments riches en énergie et en protéines, les compléments alimentaires et les en-cas.Dans tous les cas, rappelez-vous que la dénutrition avance main dans la main avec la perte d'autonomie. Y prêter attention est la meilleure manière d'assurer à vos proches des jours tranquilles à la maison. Source : e-santéEmily Nazionale, journaliste santé
min
Devenir parents de ses parents
Conséquence du fort allongement de la durée de la vie, de plus en plus de personnes sont aujourd’hui confrontées au vieillissement de leurs propres parents, instaurant ainsi une nouvelle forme de relation. Une expérience humainement riche mais souvent complexe. Que faire alors ?
3 min
La prévention, secret de la forme
Mieux vaut prévenir que guérir ; l’adage a raison ! Et vous le savez. Mais entre le savoir… et le faire, il y a souvent un grand pas. Mais, c’est décidé, on s’y met ! Alors, place à la prévention, par l’activité physique et l’alimentation, aidé par les objets connectés, nouveaux alliés ludiques de votre santé..
2 min