Tous nos articles Retraite
- Page 2
Comment constituer votre dossier retraite ? À quel âge partir à la retraite ? On vous donne tous les clés pour préparer votre retraite et en profiter pleinement.
Accident vasculaire cérébral : aider le patient aphasique à communiquer
L'accident vasculaire cérébral survient toujours brutalement. Il faut alors réagir très rapidement, de façon à limiter les risques de mortalité ou de handicap. Parmi les handicaps possibles, il y a l'aphasie, qui laisse la victime d'AVC en incapacité de communiquer. Comment peut-on alors aider la personne aphasique à recouvrer cette fonction vitale ?
4 min
Graisse abdominale : les 7 conseils du diabétologue pour la vaincre
L'accumulation de graisse abdominale, c'est-à-dire située à l'intérieur du ventre, est à prendre au sérieux. C'est une des anomalies du syndrome métabolique qui, à terme, peut favoriser l'apparition d'un diabète de type 2. Une maladie qui touche aujourd'hui 422 millions de personnes dans le monde, quatre fois plus qu'en 1980, et 8% de la population française. Pour l'éviter, voici les conseils du Dr Boris Hansel, diabétologue à l'hôpital Bichat à Paris.
5 min
Maladie d'Alzheimer : comment gérer l'agressivité ?
L'agressivité est un comportement courant chez les personnes atteintes de la maladie d'Alzheimer. L'entourage en est souvent ébranlé. Que faut-il savoir sur ce mode d'expression agressif ? Comment gérer la situation ? Pourquoi les malades d'Alzheimer ont des comportements agressifs ?
4 min
Les initiatives pour pallier l’isolement des seniors
Lettres Tu N’es Pas Seul, Covid Fight Club, NosVieux... Depuis le début du confinement, beaucoup d’initiatives citoyennes visent à préserver le moral des seniors et les aider dans leur vie quotidienne. “Quand le confinement a commencé, j’ai directement pensé à la solitude que pourraient ressentir les personnes hospitalisées si elles n’avaient plus de visites, explique Maria Hernandez-Mora, l’une des fondatrices de Lettres Tu N’es Pas Seul. Et j’ai ensuite réfléchi à tous les gens dans le même cas - ehpad, centres d’hébergement pour personnes handicapées, cliniques psychiatriques, etc. - et je me suis dit qu’il fallait les aider.” C’est ainsi qu’est né Lettres Tu N’es Pas Seul : les gens confinés écrivent pour les gens isolés dans ces établissements, et envoient leurs lettres à lettrestunespasseul@gmail.com. Elles sont ensuite transmises aux différentes structures via un lien internet. Chaque jour, le stock de lettres est renouvelé. “Elles sont toutes pleines de réconfort et de soutien, poursuit Maria Hernandez-Mora. Il y a des récits de vie, des poèmes, des dessins d’enfants, des histoires marrantes, etc.” Les lettres sont anonymisées et les auteurs ne savent pas qui les lira. Mais les destinataires peuvent envoyer leurs réponses à Lettres Tu N’es Pas Seul, qui les publiera ensuite sur son compte instagram. #NosVieux, pour mettre sa contribution sur les réseaux sociaux Sur le même principe, l’association 1 lettre 1 sourire récolte des lettres à destination des résidences pour personnes âgées en France, au Luxembourg, en Belgique, au Québec et en Suisse. Les volontaires écrivent directement sur le site internet (https://1lettre1sourire.org/) et les lettres sont ensuite envoyées, par packs de 150, aux établissements demandeurs. “Nous proposons aussi aux établissements de rembourser leurs frais d’encre et de papier”, souligne Horthense Vuron, l’une des fondatrices de l’association. Avec 1 lettre 1 sourire, les auteurs peuvent signer leurs lettres et laisser leurs coordonnées pour une éventuelle réponse. “Il y a de superbes histoires, s’exclame Horthense Vuron. Par exemple, une jeune femme de 25 ans a eu une réponse par téléphone d’une dame de 102 ans et depuis, elles s’appellent régulièrement !” De son côté, le groupe Alenvi a lancé l’initiative #NosVieux qui permet d’envoyer une pensée à une personne âgée isolée. Il suffit de prendre en photo ce que l’on souhaite transmettre - dessin, poème, lettre, photo, pliage, etc. - et de le poster sur les réseaux sociaux (Facebook, Twitter, etc.) avec le hashtag #NosVieux. Ainsi, les professionnels de santé y ont directement accès et peuvent les montrer aux personnes âgées ou leur imprimer. Covid Fight Club, un groupe d'entraide intergénérationnel Autre initiative, le Covid Fight Club : une page et un groupe facebook qui met en lien des personnes âgées isolées et des jeunes partants pour leur rendre service. “Les particuliers peuvent poster des demandes pour leurs proches, développe Louis Villard, l’un des fondateurs du Covid Fight Club. Par exemple, des petits enfants éloignés de leurs grand-parents ont signalé qu’ils avaient besoin d’aide pour les courses.” Une fois les demandes postées, les plus de 3000 jeunes du groupe Facebook, en fonction de leurs lieux de résidence, essaient d’y répondre. En parallèle, les fondateurs du groupe sont aussi en lien avec d’autres initiatives, dont 1 lettre 1 sourire, et relaient leur besoin de main d’œuvre sur le site. Une belle initiative pour que les jeunes confinés puissent aider leurs aînés. Léa Casian
min
Rhumatismes : petits gestes pour soulager arthrite et arthrose
Usure du cartilage et inflammation provoquent des raideurs et des douleurs des articulations. L’arthrose et l’arthrite sont des rhumatismes très fréquents. Les médicaments anti-inflammatoires apportent un soulagement efficace, mais certains gestes et autres astuces peuvent aussi contribuer à atténuer vos douleurs rhumatismales. A tester sans risque d’effets secondaires.
2 min
Je réalise mes rêves et envies
BIEN EN PROFITER Vous en rêvez depuis longtemps, mais faute de temps, vous n’avez pu réaliser ce rêve ou cette envie : voyager, apprendre le piano, randonner, sauter en parachute … Profitez de votre liberté et de votre forme pour transformer ce(s) projet(s) en réalité ! Osez les voyages ! A la retraite, vous avez le temps de dénicher « le » bon plan, vous pouvez partir et revenir quand vous voulez, vous profitez des périodes creuses … 3 bonnes raisons de réveiller le voyageur qui est en vous. Et puisque vous voyagez hors saison, demandez des ristournes, hôteliers et tour-operators sont ravis de vous accueillir ! Idées, bons plans, infos sur seniorsenvacances.ancv.com Un conseil : abonnez-vous aux alertes des sites de voyage, pour être les premiers informés. C’est le meilleur moyen de profiter des offres les plus intéressantes au meilleur moment. Osez le plaisir ! Marcher, peindre, chanter, danser … toutes ces activités qui vous font envie et qui vous procureront du plaisir sont à votre portée, via les clubs et les associations ... ou tout seul ! Il n’y a aucune raison de ne pas en profiter, même si, et c’est bien normal, vous hésitez un peu avant de vous lancer. Osez l’inédit ! Vous avez des envies inassouvies : sauter en parachute, piloter une Ferrari, former un groupe de musique, vous entraîner pour marcher jusqu’à Compostelle, voir le cap Horn, suivre intégralement le tour de France ? … Bien sûr, on peut toujours dire « oui mais » … Mais on peut aussi dire « oui » tout court. D’autres l’ont fait et en ont été heureux, pourquoi pas vous ? Des idées : www.kisskissbankbank.com ou fr.wikihow.com Osez apprendre encore ! Et si vous profitiez de la vague des MOOC ? Ces outils de formation et d’apprentissage en ligne se sont récemment multipliés. Faites votre choix ! Facilement accessibles, destinés à tous les niveaux et couvrant une large palette de thématiques, ils font venir le savoir chez vous, quand vous le souhaitez. Simple, pratique et enrichissant ! www.france-universite-numerique.fr ou www.mooc-francophone.com Ils n’ont pas remplacé, heureusement, les enseignements donnés par des structures adaptées : universités du temps libre ou du temps partagé, cycles de conférences, par exemple. Renseignez-vous auprès de votre mairie.
min
Seniors : comment profiter de l’été en toute sécurité
Doigts de pied en éventail ou voyage à l’étranger, quelle que soit l’option, l’été est de toutes les saisons celle qui se présente généralement sous les meilleurs auspices. Attention toutefois à prendre certaines précautions pour passer des vacances en toute sérénité ! Gare aux coups de soleil Il n’y a pas d’âge pour prendre des coups de soleil. Avec le temps, la peau a tendance à se fragiliser, ayant plus ou moins épuisé son « capital soleil ». Témoin, les tâches de soleil qui, chez certaines personnes, ont essaimé sur toutes les parties du corps. D’où l’intérêt de montrer au moins une fois par an, à votre médecin traitant ou à un dermatologue, vos grains de beauté pour repérer une éventuelle anomalie. Pour qu’une exposition ne vous fasse pas rougir, utilisez une crème solaire dont l’indice est au moins égal à 30 et restez à l’abri entre midi et 16 heures. Renouveler chaque année votre crème solaire, car les filtres UVB et UVA, particulièrement instables, perdent de leur efficacité au cours du temps. En cas de coups de soleil, il est préférable de couvrir la zone du corps « rougie », et d’éviter les expositions les deux ou trois jours suivants. Et pensez, pour apaiser la sensation de chaleur, à mettre une crème après-soleil, voire à prendre conseil auprès d’un pharmacien. Protégez vos yeux à la mer ou à la montagne Les troubles de la vision (glaucome, DMLA, cataracte) peuvent s’accentuer avec l’âge ; pour s’en prémunir, il est conseillé de porter des lunettes de soleil, répondant à certaines normes, et garantissant une vraie protection contre les rayons ultra-violets. Un chapeau est tout aussi indiqué. Il protègera et vos yeux et votre visage des rayons solaires, voire le haut du crâne. Grosse chaleur ou pollution En cas de forte hausse du mercure, il est recommandé de s’hydrater régulièrement : que vous ayez soif ou non, c’est minimum 1,5 litre par jour ! Privilégiez l’eau minérale, de préférence riche en sodium (sauf avis médical contraire), et faites-vous plaisir avec certains fruits, jus de fruits ou soupes, notamment froides, qui contribuent aussi à compenser les pertes liées à la transpiration. Et parce qu’on est moins résistant, mieux vaut limiter sorties et efforts, notamment aux heures les plus chaudes. Pensez aussi à calfeutrer votre habitation en maintenant les volets fermés durant la journée. Ces précautions valent également en cas de pic de pollution. Baignades ou montagne Au bord de la mer, privilégiez les zones de baignades surveillées et respectez la couleur des drapeaux : vert, la baignade est autorisée, orange, elle est déconseillée, rouge, elle est interdite. Mieux vaut entrer progressivement dans l’eau pour prévenir tout risque d’hydrocution. Et si vous partez avec vos petits-enfants, donnez-leur des repères et des consignes et surtout ne les quittez pas des yeux et, selon leur âge, mettez-leur un brassard adapté à leur taille. A la montagne, pensez évidemment à vous munir de bonnes chaussures de marche et de vêtements adaptés. Des bâtons de randonnée peuvent compléter la panoplie. Avant de vous élancer, renseignez-vous sur la difficulté du parcours choisi, indiquez l’itinéraire que vous empruntez à un tiers. Enfin, outre de l’eau, prévoyez un en-cas contre un éventuel coup de fatigue et un vêtement chaud en cas de changement soudain de météo. Vous partez à l’étranger ? Pour l’Europe, pensez à demander votre carte européenne d’assurance maladie, valable un an, au moins quinze jours avant votre départ. Les frais médicaux seront pris en charge selon la législation en vigueur dans le pays visité. En dehors du vieux continent, vérifiez avant de partir les montants plafonds de prise en charge de vos contrats d’assistance médicale à l’étranger (carte de crédit, assurance voiture…). Pensez également à faire le point sur vos vaccins et si vos enfants ou petits-enfants vous accompagnent, emportez leur carnet de santé. Si vous prenez l’avion, les médicaments liquides ne pourront voyager qu’en soute, sauf si vous disposez d’une prescription médicale vous autorisant à les ranger dans votre bagage à mains. Pensez-y si vous suivez un traitement régulier. Le plein de vitamines L’été, légumes et fruits abondent ! C’est le moment d’en déguster. Si vous cherchez de nouvelles recettes, rendez-vous sur le site « On mange quoi ? », le programme de nutrition en ligne de La Mutuelle Générale. Quoi qu’il en soit, les fruits et les légumes, c’est au moins cinq par jour. En suivant ce régime-là, riche en vitamines et antioxydants, vous aurez la pêche tout l’été …
4 min
À quel âge puis-je partir à la retraite ?
En France comme ailleurs, le mouvement actuel est au recul de l’âge de la retraite, pour l’ensemble des actifs. La dernière réforme, en 2013, a fixé de nouvelles règles et de nouveaux âges de départ à la retraite, en fonction de différents critères pour les salariés du secteur privé. Comment connaître votre situation personnelle ? Avant toute chose, il est important de faire la distinction entre l’âge où la loi vous autorise à demander votre mise à la retraite et l’âge où vous disposerez d’une retraite à taux plein. Le premier est fixé par la loi ; le second dépend de votre situation personnelle et de votre durée de cotisation. Qu’est-ce que l’âge légal ? Il s’agit de l’âge à partir duquel, pour un salarié du privé, il est possible de bénéficier de sa retraite calculée selon le nombre de trimestres de cotisations. Ainsi, si vous n’avez pas cotisé assez pour percevoir une pension à taux plein, vous bénéficierez alors d’une pension minorée L’âge légal de départ dépend de votre année de naissance. Si vous êtes nés entre le 1er juillet 1951 et le 31 décembre 1954, il oscille entre 60 ans et 4 mois et 61 ans et 7 mois. Par contre, pour toute personne née à partir de 1955, il est aujourd’hui fixé à 62 ans. Les situations ouvrant droit à la retraite à 60 ans sont aujourd’hui limitées à deux cas : carrière longue (avoir cotisé au moins 5 trimestres à la fin de l’année de ses 20 ans, par exemple) ou pénibilité (présenter un taux d’incapacité permanente d’au moins 10 % à la suite d’une maladie ou d’un accident professionnel ou avoir été exposé pendant au moins dix-sept ans à des facteurs de risque). La retraite, un droit, pas une obligation Partir à la retraite sitôt atteint l’âge légal n’a rien d’impératif, votre employeur n’a pas le droit de vous mettre à la retraite. Vous pouvez également décider de travailler jusqu’à 70 ans. A partir de cet âge-là, l’employeur peut prononcer une mise à la retraite d’office. Si vous êtes salarié et que vous avez l’âge pour bénéficier d’une pension retraite de la Sécurité Sociale à taux plein, soit 66 ans et 2 mois si vous êtes né en 1953, votre employeur a seulement la possibilité de vous interroger annuellement sur votre intention de quitter l'entreprise pour prendre votre retraite. Cet âge limite recule ensuite progressivement jusqu’à atteindre 67 ans pour les personnes nées à partir de 1955. La demande de l’employeur est faite par écrit, 3 mois avant sa date d'anniversaire. Le salarié répond dans le mois qui suit la date à laquelle l'employeur l'a interrogé. Pour vous aider Si le système des retraites tend depuis quelques années à se simplifier, il demeure assez complexe en raison de la grande diversité des situations. Pour vous accompagner dans vos démarches et répondre à vos questions,l'assurance retraite dispose de nombreux services (simulateurs de retraite, reconstitution de carrière, etc.) qui sont autant d’aides précieuses. L'Arrco (Association pour le régime de retraite complémentaire des salariés) et l'Agirc (Association générale des institutions de retraite des cadres), régimes de retraite complémentaire des cadres et des salariés du privé, ont lancé un simulateur permettant de déterminer le montant de votre retraite en fonction de l'âge de départ, du taux d'activité, des périodes de chômage et de la situation personnelle. Vous pourrez trouver ce simulateur en cliquant sur ce lien. Pour résumer : les âges clés de la retraite 60-62 ans (en fonction de l’année de naissance ; voir ci-dessus), âge légal à partir duquel un salarié peut décider de rompre son contrat de travail pour prendre sa retraite. 65-67 ans (en fonction de l’année de naissance) : âge légal auquel un salarié a droit à la retraite à taux plein, quel que soit le nombre de trimestres. 70 ans : âge auquel l’employer peut décider d’une mise à la retraite d’office sans que le salarié puisse s’y opposer.
3 min
Je garde la forme
BIEN EN PROFITER Vous êtes en forme … et vous voulez le rester ! Pour cela, chassez les idées reçues sur l’alimentation, dosez vos activités physiques et privilégiez la prévention ! Rien de contraignant mais une efficacité prouvée. 3 idées reçues : vrai ou faux ? Les graisses nous veulent du mal ! Faux. Toutefois il faut choisir les bonnes et limiter les autres. Il n’y a aucune raison de supprimer toutes les graisses. Celles qui contribuent à l’excès de cholestérol sont les acides gras saturés, principalement d’origine animale (beurre, crème, charcuteries...). Celles-là, il faut les limiter. À l’inverse, les acides gras insaturés des huiles (oméga 3, 6, 9) de soja, maïs, tournesol qui aident à lutter contre le mauvais cholestérol (LDL), sont essentiels à l’organisme et participent au bon fonctionnement cérébral et aux défenses immunitaires. Enfin, les huiles sont nos meilleures sources de vitamine E, qui compte parmi les antioxydants. Sauter un repas aide à perdre du poids ! Faux. Car, alors, votre corps compense la perte d'énergie en conservant ce que vous avez mangé auparavant et en ralentissant le métabolisme. Il est mauvais de manger entre les repas ! Vrai et Faux. Car répartir l’apport calorique en trois repas et deux encas au lieu de trois gros repas peut aider à se sentir suffisamment nourri tout au long de la journée et diminue donc le risque de trop manger à l'heure du repas. Bien choisis, les encas peuvent également contribuer à équilibrer l’alimentation tout en se faisant plaisir. Tous nos conseils sur notre site On mange quoi ? ou sur www.mangerbouger.fr Bouger plus pour vivre plus Pour être au top de sa forme, il est bon d’alterner des exercices physiques d’intensité variable. Non seulement c’est efficace mais ça évite la monotonie ! Exemple : Lundi- mercredi- vendredi : 45 ‘, au choix : marche lente, arrosage du jardin, pétanque, vaisselle, repassage, danse de salon. Mardi- jeudi- samedi : 30’, au choix : marche d’un bon pas, nettoyage de vitres, jardinage léger, vélo, natation douce, aquagym, golf, taï-chi. Dimanche : 20’, au choix : marche avec dénivelé, bêchage, jogging, VTT, natation rapide, tennis. 10 000 pas par jour Vous faites 7000 pas par jour sans vraiment vous en rendre compte et sans réel effort. Il n’en manque que 3000 pour arriver au « bon » chiffre de 10 000, gage de forme. Alors, saisissez toutes les occasions – nombreuses ! - dans la vie quotidienne. Par exemple, choisissez un commerce de proximité qui vous plaît même un peu plus éloigné. Ça fait faire de l’exercice et ça réjouit le palais … Pour savoir où vous en êtes, rien de mieux qu’un podomètre ? Ce petit instrument, peu onéreux (à partir de 15 €), se révèle un allié précieux pour mesurer le chemin parcouru et … à parcourir. 3 priorités à l’exercice : éviter la fonte musculaire ; entretenir ses fonctions cardiovasculaires ; prévenir l’ostéoporose. La meilleure garantie : la prévention Consulter régulièrement votre médecin et votre dentiste permet de prévenir les risques liés à votre santé. Et profitez tous les cinq ans du bilan santé proposé par votre complémentaire santé : un outil de prévention particulièrement efficace ! Beauté : la sérénité est contagieuse ! Et si la plus belle marque de beauté extérieure était la sérénité … intérieure ? Montrer aux autres un visage serein, c’est-à-dire positif, optimiste, accueillant … Pour cela, il faut être en forme, bien dans son corps, bien dans sa tête. Et cette beauté-là est contagieuse, en plus … ALLER PLUS LOIN Consultez nos articles du blog La prévention, secret de la forme
min
Je partage mon expérience
BIEN EN PROFITERVos compétences, votre temps, votre curiosité, vos enthousiasmes, vos talents : un trésor … à partager avec les autres ! Et si vous partagiez vos compétences ?On n’y pense pas toujours, et c’est dommage. Mais pourquoi ne pas faire profiter de vos compétences et de vos expériences des personnes ou des groupes qui en ont besoin ? Aide aux entreprises, soutien scolaire, partage de compétences … Il existe aujourd’hui de nombreuses possibilités de partager vos savoir-faire. Cela valorise votre expérience tout en aidant les autres ! Et si vous transmettiez vos savoir-faire et vos talents à vos petits-enfants ?Votre complicité avec eux passe aussi par la transmission : de savoirs, d’expériences, de techniques, de plaisirs … Vous avez les connaissances, ils ont la soif d’apprendre … Alors ? Pourquoi ne pas leur apprendre à jardiner, à pêcher, à bricoler, à cuisiner, à connaître les étoiles … Et tisser ainsi ensemble des liens et des souvenirs. En n’oubliant pas qu’apprendre … c’est aussi s’amuser !Et si vous conjuguiez autrement la solidarité ?On appelle ça pompeusement l’économie participative, ou collaborative. Aider ses voisins, offrir un peu de son temps pour rendre des services, épauler ponctuellement ceux qui en ont besoin, ou participer à la vie communale ou citoyenne … La solidarité, aujourd’hui, se recentre beaucoup sur les besoins locaux, loin des grosses structures associatives nationales, et s’exerce souvent de manière ponctuelle : un besoin, une réponse ! Vous avez du temps et envie de partager. Pour les actions communales, le meilleur interlocuteur demeure votre mairie. Et pensez aux associations caritatives qui seront toujours heureuses de bénéficier d’un peu de votre temps.
2 min
Je reste actif
BIEN EN PROFITER Vous avez envie d'utiliser vos compétences professionnelles, ou à l'inverse de pratiquer une activité qui vous a toujours tentée ? De plus en plus de retraités reprennent une activité professionnelle pour rester actif. Certains créent leur entreprise, d'autres effectuent des petits travaux à temps partiel. Cumuler emploi et retraite Sachez que vous pouvez cumuler 100% de votre retraite et les revenus d'une nouvelle activité, sous certaines conditions. Quelles démarches ? Il vous suffit d'informer vos différentes caisses de retraite de votre nouvelle situation dans les 30 jours suivant la signature du contrat de travail ou la reprise de l’activité. Pour en savoir plus, renseignez-vous auprès de votre caisse de retraite. Continuer à apprendre Pourquoi ne pas mettre à profit votre temps libre pour cultiver votre curiosité et vous former ? C'est le moment d'assouvir un rêve cher : commencer la peinture ou apprendre à jouer d'un instrument de musique. Vous aimerez peut-être vous initier aux nouvelles technologies, comme les objets connectés ou les réseaux sociaux. Des personnes expérimentées peuvent vous accompagner dans des clubs proches de chez vous. Vous pouvez également reprendre vos études ou suivre des cours pour maintenir une activité et garder une vie sociale. Quel que soit votre choix, continuer à apprendre apporte un réel bien-être. Où vous adresser ? Votre mairie, votre paroisse, les permanences associatives et la presse locale. Pensez également aux annuaires de la vie associative sur Internet. Devenir bénévole Vous souhaitez vous impliquer dans une mission bénévole ? Aujourd'hui, près d'un bénévole sur deux est retraité. Chacun peut apporter sa contribution, pour les enfants et l’éducation, l’accompagnement de personnes en difficultés, la culture, les animaux ... Créer des liens avec des personnes qui partagent les mêmes intérêts que vous, vous sentir utile, enrichir en permanence votre expérience, vivre vos valeurs, donner du sens à votre nouvelle vie … Pour vous, les bénéfices sont grands. Comment faire ? Déterminez les terrains d'action qui vous intéressent, le temps que vous désirez y consacrer et le type de bénévolat, avec ou sans engagement. Puis rencontrez les associations dédiées dans votre mairie, département ou région. Et n’hésitez pas à échangez avec des bénévoles avant de vous engager à votre tour.
3 min
Seniors et dépression, avantage aux psychothérapies
De nouvelles recommandations de la Haute Autorité en Santé française viennent de paraître fin 2017 dans la dépression. Chez le senior, elles font la part belle aux psychothérapies, associées si besoin aux antidépresseurs. Si ces médicaments se révèlent aussi efficaces que chez le sujet jeune, ils sont néanmoins à manier avec prudence dans cette tranche d’âge. La France, 3ème consommateur européen d'antidépresseurs En novembre 2017, la Haute autorité de santé (HAS) a revu ses recommandations de bonne pratique pour aider les médecins à gérer les épisodes dépressifs chez l’adulte (1). Les symptômes d’un épisode dépressif caractérisé sont codifiés et pour poser le diagnostic de dépression, la personne doit répondre à au moins deux symptômes principaux (humeur dépressive ; perte d’intérêt, abattement ; perte d’énergie, augmentation de la fatigabilité) auxquels s’ajoutent au moins deux des autres symptômes (concentration et attention réduite ; diminution de l’estime de soi et de la confiance en soi ; sentiment de culpabilité et d’inutilité ; perspectives négatives et pessimistes pour le futur ; idées et comportement suicidaires ; troubles du sommeil ; perte d’appétit). Cependant, chez le senior, le diagnostic d’un épisode dépressif caractérisé est souvent difficile en raison de troubles cognitifs (mémoire, réflexion etc.) ou de plaintes somatiques au premier plan. Notamment, les personnes âgées auront plutôt tendance à se plaindre d’un autre symptôme que d’une humeur dépressive. Leur comportement doit aussi alerter : refus de boire, manger ou de prendre ses médicaments ou, à l’inverse, prise accrue de tranquillisants ou d’alcool, troubles de la mémoire, douleurs, amaigrissement et divers symptômes médicaux. Un épisode dépressif caractérisé peut également inaugurer ou être secondaire à une maladie neuro-dégénérative (maladie d’Alzheimer, maladie de Parkinson, etc.) Quelle est la réalité du risque lié à la dépression chez le senior ? Une étude publiée dans une revue scientifique de premier plan (1) vient de chiffrer le phénomène : ils sont 14% à souffrir de dépression après 55 ans et 2% vivent des épisodes dépressifs majeurs (2). Jusqu’à plus d’un tiers des résidents en institution de type EHPAD en souffrirait. Par ailleurs, tout épisode dépressif caractérisé chez le sujet âgé comporte un risque suicidaire élevé. Selon les derniers chiffres en date, 28% des suicides en 2011 ont concerné les plus de 65 ans (enquête Cépic-Inserm). Ces suicides sont, pour une grande part, dus à la méconnaissance d’une dépression sous-jacente et, de ce fait, à l’absence de traitement qui aurait probablement pu prévenir le passage à l’acte. La part belle aux psychothérapies Chez le senior, les antidépresseurs ne sont pas systématiques. Les psychothérapies sont mises en avant car, estiment les experts, elles pourraient produire chez eux un effet supérieur à celui des antidépresseurs. Plus personne ne conteste aujourd’hui que les sujets âgés tirent profit des mêmes psychothérapies que celles recommandées chez l’adulte non âgé. Plusieurs précautions doivent cependant être prises, à commencer par s’assurer de l’absence d’altération cognitive, ce qui perturberait la mise en œuvre de ces thérapies. En cas de dépression légère à modérée, la démarche est de débuter par une psychothérapie, quitte à ajouter un antidépresseur par la suite si les résultats ne sont pas à la hauteur de ceux espérés. En revanche, si la dépression est d’emblée sévère, la démarche est inverse avec, en premier lieu, la prescription d’un médicament antidépresseur, associé ensuite à une psychothérapie dès les premiers signes d’amélioration. Il arrive parfois que ces deux types de traitement soient débutés conjointement. Entre 5 et 7 séances peuvent être programmées, à la suite desquelles un bilan s’impose. L’expérience montre que les seniors sont davantage orientés vers les thérapies brèves ciblées sur le problème et les symptômes. Quant à la nature de la psychothérapie (individuelle, familiale ou de groupe), les plus usuelles et ayant fait leurs preuves sont la psychothérapie de soutien, les thérapies cognitivo-comportementales (TCC), les psychothérapies psychodynamiques ou d’inspiration analytique et les thérapies systémiques. D’autres existent, comme la psychothérapie interpersonnelle (TIP) ou la thérapie d'acceptation et d'engagement. Faute de données comparatives suffisantes, ces psychothérapies peuvent toutes être mises en œuvre. Vigilance avec les antidépresseurs chez les plus de 75 ans Que la personne soit jeune ou moins jeune, le choix de l’antidépresseur se fait de la même manière, guidé par l’expérience antérieure avec un antidépresseur par la personne, les maladies associées (comorbidités comme un diabète, une maladie cardiovasculaire, une insuffisance rénale etc.) et les effets indésirables de l’antidépresseur, qui nécessitent à ces âges une surveillance d’autant plus étroite. En effet, certains effets indésirables des antidépresseurs sont plus fréquents chez les sujets âgés avec, parmi les effets secondaires une perte osseuse, un syndrome sérotoninergique/excès de sérotonine dans le système nerveux central, des effets cardio-vasculaires, des nausées, une somnolence, un risque de chutes et de fractures, une hyponatrémie/diminution de la concentration plasmatique de sodium pouvant induire une confusion, des saignements gastro-intestinaux etc. En pratique, le médicament est instauré à dose faible. Une posologie augmentée ensuite jusqu’à la dose minimale efficace. L’efficacité de l’antidépresseur doit être évalué six à douze semaines après. Un fait est à prendre en compte : chez les personnes âgées, la réponse aux antidépresseurs est plus lente que chez les plus jeunes : au lieu de trois semaines, on ne peut conclure à l’inefficacité d’un traitement bien conduit avant au moins six semaines chez le senior. Attention aussi aux rechutes. Chez la personne âgée, il vaut mieux prévoir la prescription d’un antidépresseur jusqu’à un an après la rémission, car le risque de rechute est particulièrement élevé en cas de maladie associées. (1) Épisode dépressif caractérisé de l’adulte : prise en charge en soins de premier recours. https://www.has-sante.fr/portail/jcms/c_1739917/fr/episode-depressif-caracterise-de-l-adulte-prise-en-charge-en-premier-recours; (2) JAMA. 2017;317(20):2114-2122. doi:10.1001/jama.2017.5706 Hélène Joubert, journaliste
4 min
Dépistage du cancer colorectal : c’est maintenant !
L’édition 2019 de Mars Bleu passera-t-elle moins inaperçue que les précédentes ? Mois de sensibilisation au dépistage organisé du cancer colorectal, cette manifestation vise à rappeler aux 50-74 ans l’importance de se faire détecter. Encore des doutes ? Dix ans après la généralisation de son dépistage, on fait le point.
min
Les bénéfices santé de l’hypnose chez les seniors
Contrairement à ce que l’on a longtemps pensé, l’hypnose s’avère souvent utile chez les personnes âgées. Elle peut être proposée quel que soit l’âge et même en cas de troubles neurocognitifs, dans la douleur ainsi que dans certaines maladies neurodégénératives. Le point avec le Dr Marie Floccia, médecin gériatre et algologue à l’hôpital de Bordeaux et la Société Française de Gériatrie et Gérontologie.
3 min
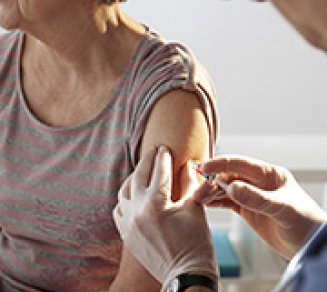
Vaccin antigrippal : les seniors, encore un effort !
Comme chaque année, le coup d’envoi de la vaccination antigrippale a été donné au début de l’automne. Sauf que pour s’en prémunir cet hiver, la composition du vaccin a dû être modifiée pour partie, ajustée à la réalité du terrain c’est à dire aux différentes souches virales qui devraient bientôt circuler en France. Seniors, pensez-y ! Vaccin antigrippal, le cru 2018 Le vaccin antigrippal nouveau est arrivé. Depuis le 6 octobre, il est possible de se faire vacciner avec un vaccin dont la composition en matière de souches virales a été revu, calqué sur celles ayant circulé dans l’hémisphère sud qui, lui, sort de l’hiver et qui devraient nous atteindre dans les prochains mois. Les autorités de santé françaises, sur les recommandations de l’Organisation Mondiale de la Santé (OMS) ont validé le quatuor viral du vaccin 2018 : un virus de type A/Michigan/45/2015 (H1N1) pdm09, un virus de type A/Singapore/INFIMH-16-0019/2016 (H3N2), un virus de type B/Colorado/06/2017 (lignée B/Victoria/2/87), un virus de type B/Phuket/3073/2013 (lignée B/Yamagata/16/88).Quatre vaccins sont donc disponibles en pharmacie et pris en charge par l’Assurance Maladie (INFLUVACTETRA, VAXIGRIPTETRA, FLUARIXTETRA et le vaccin trivalent INFLUVAC en quantité limitée). Si les professionnels de santé, y compris ceux exerçant en libéral doivent se faire vacciner pour protéger leurs patients, certaines catégories de personnes comme les seniors, les femmes enceintes, les personnes obèses et l’entourage familial des nourrissons de moins de six mois présentant des facteurs de grippe grave sont fortement incités à se protéger de cette infection. Il en va de même pour les personnes porteuses de certaines pathologies chroniques comme l’asthme, le diabète ou l’insuffisance cardiaque, ainsi que les personnes vivant en collectivité (EHPAD par exemple). En particulier, les plus de 65 ans sont une des populations les plus vulnérables face à la grippe saisonnière vis-à-vis de la mortalité. Pourtant, la couverture vaccinale des seniors reste très en dessous de l’objectif attendu en France. Les conséquences de cette attitude sont mesurées chaque année. L’épidémie de grippe 2016-2017 avait débuté mi-décembre pour une durée totale de 10 semaines (1). Près des trois quarts des personnes hospitalisées suite au passage aux Urgences pour syndrome grippal avaient 65 ans ou plus. Cette tranche d’âge a représenté 67% des 1 479 cas de grippe admis en réanimation. Cette épidémie a également été marquée par un excès de mortalité estimé à 14 400 décès attribuables à la grippe, dont plus de 90% chez les personnes de 75 ans et plus. Les seniors, une population vulnérable à convaincre Chez les personnes âgées, une meilleure couverture vaccinale (pourcentage de personnes vaccinées pour une population donnée) permettrait d’éviter des centaines, voire des milliers de décès chaque année en France (environ trois mille décès pour une couverture vaccinale à 75%). Cependant, depuis 2010-2011, à la suite de la pandémie grippale de 2009 et de la polémique médiatique autour de la campagne de vaccination, la couverture vaccinale contre la grippe saisonnière est en chute libre et se maintient depuis 2013-2014 autour de 50% chez les plus de 65 ans. Dans la population générale adulte, sept Français sur dix n'avaient pas l'intention de se faire vacciner contre la grippe cette année (2). Pourquoi ? Ce que pensent les principaux intéressés de la vaccination nous éclaire. Le baromètre santé qui vient de sortir (1) nous renseigne sur la perception des seniors vis-à-vis de la vaccination antigrippale, reposant parfois sur de fausses croyances. Si, selon eux, la grippe est une infection grave, ils craignent notamment que ce vaccin provoque des effets secondaires. 45,9% des 65-75 ans déclaraient s’être fait vacciner contre la grippe lors de l’hiver 2015-2016. Ils considéraient la grippe comme grave (81,3%) et fréquente (92,1%). Le vaccin est efficace selon 64,3% des personnes interrogées, mais près de la moitié (46,9%) pensait qu’il peut provoquer des effets secondaires graves ! Pour rappel, il est considéré sans danger par l’OMS. Or même avec une efficacité modérée, et au vu de sa balance bénéfice/risque positive, la vaccination antigrippale permet d’éviter des cas de grippes graves et des excès de mortalité chez les personnes âgées. D’où le remboursement du vaccin à 100% dès l’âge de 65 ans. La vaccination en pratique Les assurés éligibles à la vaccination sont normalement incités au cours du mois de septembre à se faire vacciner d’ici janvier 2019.Pour les personnes déjà vaccinées au cours des trois dernières années, l’injection peut être réalisée par un médecin mais aussi une infirmière ou une sage-femme (sauf enfants et femmes enceintes). Si ça n’est pas le cas, le vaccin peut être prescrit par un médecin ou une sage-femme, mais l’injection réalisée par l’infirmière doit se faire sur prescription médicale. Près de 47% des 65-75 ans pensent que ce vaccin peut provoquer des effets secondaires graves. Ceux-ci sont pourtant en général bénins et transitoires : réactions au site de l'injection tels une douleur, une rougeur ou un gonflement, des céphalées, des douleurs musculaires ou myalgies, une fièvre, un malaise.Leurs contre-indications habituelles sont rares, comme l'hypersensibilité avérée aux substances actives, à l'un des excipients, aux protéines de l'œuf, aux substances présentes à l'état de traces. Faites-vous vaccinez chez le pharmacien ! Cette idée est pour l’instant encore au stade de l’expérimentation. Dans quatre régions -Auvergne-Rhône-Alpe, la Nouvelle Aquitaine, les Hauts de France et l’Occitanie - les pharmaciens volontaires et autorisés par l'Agence Régionale de Santé peuvent vacciner les assurés adultes pour lesquels le vaccin est gratuit et qui ont déjà été vaccinés au cours des trois dernières années (à l'exception des femmes enceintes). Cela concerne déjà 30% des pharmaciens de ces deux régions et de nouveaux volontaires viennent chaque jour grossir les rangs. Parmi les précautions, celle de garder trente minutes le patient en "observation" dans l’officine. Cette initiative sera-t-elle suffisante pour inverser la tendance et faire enfin progresser la couverture vaccinale contre la grippe, laquelle ne dépassait pas 48 % de la population cible l'année dernière dont font partie les seniors ? Par Hélène Joubert, journaliste scientifique (1) BEH N° 22 | 10 octobre 2017 ; (2) Sondage IFOP du 2 Octobre 2017 / http://www.ifop.com/?option=com_publication&type=poll&id=3858
min
Zona : consulter absolument
En France, on estime que 20 % de la population est susceptible d’avoir au moins un zona au cours de sa vie. Cette maladie virale, qui affecte surtout les plus de 65 ans, peut être très douloureuse. Les conseils du Pr Nadine Attal, neurologue à l’hôpital Ambroise-Paré (Boulogne-Billancourt).
3 min
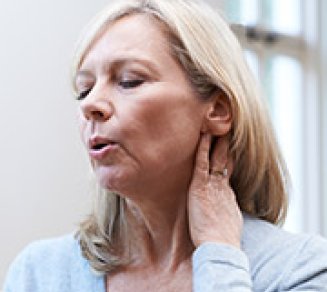
Ménopause : comment lutter contre les bouffées de chaleur
L’arrivée de la ménopause entraîne des symptômes parfois gênants comme les bouffées de chaleur de la ménopause. Un traitement substitutif n’est pas l’unique solution pour lutter contre ces suées désagréables....
2 min
Seniors : comment éviter la dépendance après une hospitalisation ?
Suite à une hospitalisation, les personnes âgées ont jusqu’à soixante fois plus de risque de développer des incapacités fonctionnelles. Une sur six augmente son niveau de dépendance de façon importante. Les chiffres sont implacables et inquiétants. Quelles sont les mesures à adopter pour prévenir ce que l’on appelle la « dépendance iatrogène » ? Dossier réalisé à l’occasion de la parution des recommandations conjointes de la Haute Autorité en Santé et du Conseil National Professionnel de Gériatrie. La « dépendance iatrogène » évitable dans 80% des cas En France, près de trois millions de personnes âgées de 70 ans et plus sont hospitalisées une ou plusieurs fois en services de soins aigus chaque année. Ces personnes âgées représentent 29% des séjours hospitaliers en service de soins aigus. Dr Sandrine Sourdet, gériatre au CHU de Toulouse et membre de la Société française de gériatrie et de gérontologie (SFGG)* : « la « dépendance iatrogène » ou « dépendance liée à l’hospitalisation » est la perte de capacité fonctionnelle que vont présenter les personnes âgées hospitalisées à la suite de cette hospitalisation. Elle est due en partie au terrain du patient (statut fonctionnel, cognitif, thymique et nutritionnel, fragilité, sédentarité, maladies associées et traitements), à la pathologie qui le mène à l’hospitalisation et surtout aux soins qui lui sont prodigués au cours de cette hospitalisation. Les soins apportés aux personnes âgées pendant leur séjour peuvent être plus délétères que bénéfiques ». La dépendance iatrogène liée à l’hospitalisation est dite évitable lorsqu’elle est la conséquence d’une mesure de soins inappropriée ou omise, ou d’un environnement inadapté. Selon une étude réalisée au centre hospitalier de Toulouse, la dépendance iatrogène des personnes âgées serait de l’ordre de 10 % et serait évitable dans 80 % des cas. Les six causes de dépendance « iatrogène » Les facteurs de risque de dépendance iatrogène liée à l’hospitalisation des seniors sont nombreux : Le « syndrome d’immobilisation » est à l’origine de la survenue de problèmes de santé qui étaient potentiellement latents, à savoir une perte rapide de la masse musculaire et de l’autonomie et une augmentation du taux de ré-hospitalisations. 70 à 83 % du temps passé à l’hôpital est passé allongé au lit, alors que la restriction d’activité est rarement justifiée médicalement. La confusion aiguë touche 29 à 64 % des personnes âgées pendant leur hospitalisation. D’où un risque augmenté de déclin fonctionnel, de chutes, de syndrome démentiel, d’hospitalisation prolongée et d’entrée en institution. La dénutrition lors de l’hospitalisation est liée à un apport alimentaire insuffisant et/ou à un accroissement des besoins liés à la maladie. 35 % des seniors sont dénutris à l’admission, et 50 % à la sortie ! Or la dénutrition accroît la mortalité, les complications (confusion, infection, perte de masse musculaire, retard de cicatrisation, escarres, etc.), le risque d’entrée en institution, une diminution de l’autonomie et de la qualité de vie. Les chutes sont fréquentes chez les personnes âgées hospitalisées, sources de blessures dans 30 à 40 % des cas, de traumatismes (sévères dans 5 % des cas), de peur de tomber, de syndrome post-chute (symptômes susceptibles d'entraîner une perturbation de la marche, le maintien dans l'espace, perturbations psychologiques), de perte d’autonomie et d’une augmentation de la durée de séjour à l’hôpital. L’incontinence urinaire touche 20 % des personnes âgées et sa fréquence augmente avec l’hospitalisation (14 % à l’admission et 33,5 % à la sortie). Elle est multifactorielle, liée au vieillissement de l’appareil vésico-sphinctérien, aux comorbidités (maladies associées) et aux troubles cognitifs. Lors de l’hospitalisation, elle est favorisée par certaines médications, des conseils diététiques ou prises en charge inadaptés, en particulier le port de protection urinaire non justifié. La rétention vésicale et le sondage vésical (introduction d'une sonde stérile par l'urètre pour drainer la vessie) sont aussi des facteurs de risque d’incontinence urinaire, de confusion, de syndrome d’immobilisation et d’infection urinaire. Les effets indésirables des médicaments sont courants (psychotropes et anticholinergiques en particulier). Ils sont soit dus aux effets pharmacologiques, aux interactions médicamenteuses, au caractère inapproprié ou inutile du traitement, à des prescriptions manquantes, à une non-observance ou à des erreurs. Leur prévalence augmente avec la polymédication, pour atteindre 58 % avec 5 médicaments et 82 % avec 7 médicaments et plus. Ils sont associés à une augmentation des risques de chute, de confusion, de déclin fonctionnel et de décès, ainsi qu’à une augmentation de la durée de séjour hospitalier. La dépendance suite à une hospitalisation, un fléau que l’on peut prévenir Les protocoles de soins pour la population adulte sont finalement inadaptés aux personnes âgées. Chez elles, une prise en charge gériatrique globale s’impose, et non pas se contenter de traiter uniquement la maladie aiguë. En pratique, la bonne attitude fait appel au bon sens. Dr Sandrine Sourdet : « Par exemple, une personne âgée ne doit pas rester alitée systématiquement. Elle doit être mise au fauteuil et il faut lui proposer de marcher lorsque l’évaluation du risque de chute l’y autorise. Il faut la laisser aller aux toilettes seule si elle était capable de le faire avant l’hospitalisation plutôt qu’imposer une protection urinaire. La sonde urinaire et les protections urinaires ne doivent pas être systématiques ! Les médicaments potentiellement sédatifs doivent être évités. Vu le risque de dénutrition, il faut être particulièrement vigilant vis-à-vis des apports alimentaires, le poids, etc. ». Lorsque la personne âgée est particulièrement à risque (plus de 80 ans, déjà hospitalisée auparavant, troubles cognitifs, isolée, dépressive, dénutrie…), des mesures supplémentaires sont indispensables. C’est le rôle des équipes mobiles de gériatrie qui existent dans les centres hospitaliers. Un triste constat : seulement 50% des personnes âgées qui ont perdu leurs capacités fonctionnelles vont les récupérer… *www.has-sante.fr Novembre 2017. Document disponible à cette adresse : https://www.has-sante.fr/portail/upload/docs/application/pdf/2017-0/prevenir_la_dependance_iatrogene_liee_a_lhospitalisation_chez_les_personnes_agees_-_fiche_points_cles.pdf *Pour en savoir plus : https://sfgg.org/ Hélène Joubert, journaliste
min
Faire du sport après 65 ans, c’est tout bénéfice !
En matière de bien-être général et de santé, l’activité physique a fait ses preuves. A tout âge. Les données scientifiques se sont accumulées en faveur d’une activité physique régulière modérée à intense dans l’optique de retarder l’apparition de maladies chroniques liées à l’âge - maladies cardiovasculaires, diabète, cancer - mais aussi de repousser l’espérance de vie. L’activité physique, aux bienfaits innombrables Outre ses effets sur la qualité du sommeil, s’astreindre à une activité physique régulière et soutenue est en quelque sorte prendre une assurance vis-à-vis de risques majeurs comme le cancer et les maladies cardiovasculaires. Il a été démontré qu’elle réduisait les risques de cancer (sein, colon), d’hypertension, de maladies cardiaques, d’accident vasculaire cérébral, de diabète et de dépression. En guise d’exemple, cette pratique assidue baisse d’un tiers la mortalité cardiovasculaire. L’activité physique régulière agit à titre préventif en divisant par deux le risque de développer un diabète de type 2 chez les personnes à risque (ayant un parent diabétique). L’activité agit de plus comme un traitement : elle diminue de 45% le risque de récidive dans le cancer du sein, améliore des symptômes dans la bronchopneumopathie chronique obstructive (BPCO) avec une efficacité comparable voire supérieure aux traitements médicaux. Elle soulage aussi les symptômes tels que la fatigue due au traitement par chimiothérapie ou la douleur dans l’arthrose, les rhumatismes inflammatoires etc. Du côté de la bonne santé physiologique de l’organisme, l’activité physique améliore la densité osseuse, les capacités respiratoires et l’équilibre. Elle limite le processus de la fonte musculaire (ostéopénie) inéluctable après 50 ans. Or tout est lié : plus l’on perd du muscle, plus l’on perd aussi de l’os. Pr Véronique Coxam, INRA, responsable de l’Equipe Alimentation Squelette et Métabolisme, au sein de l’UMR 1019 (Clermont-Ferrand) : « La baisse de la quantité de masse musculaire est parfaitement corrélée à celle de la densité minérale de l’os. C’est la qualité même du muscle (de la cuisse) qui permet de prédire le risque de fracture, quel que soit le niveau de densitométrie osseuse. La perte progressive et élevée de la masse, de la force et de la fonction musculaires au cours du vieillissement (sarcopénie) est un facteur de risque désormais reconnu d’ostéoporose. Ne pas « se bouger » expose donc à un surrisque de chutes mais aussi de fractures et à un état de fragilité général ». L’activité physique après 70 ans, pour repousser l’espérance de vie Une étude australienne*, première du genre tant par ses résultats que par les caractéristiques des personnes inclues (1705 hommes d’âge moyen 77 ans) est parue en octobre 2017. La plupart des études ne tiennent pas compte de l’évolution de la pratique de l’activité physique dans le temps et très peu recrutent des participants âgés de 80 ans et plus. Au final, après cinq ans de suivi, il semblerait que les seniors pratiquant une activité physique intense, ainsi que ceux augmentant leur vitesse de marche au cours du temps – un critère déterminant – auraient une meilleure espérance de vie, du fait de la réduction des mortalités toutes causes confondues, par cancer et cardiovasculaire. Le sport n'est pas réservé aux jeunes ! Avec l’âge, le risque est de s’essouffler, de prendre du poids et de se raidir. En conséquence, travailler son endurance et sa souplesse devient nécessaire. Certaines activités physiques jouent plus sur le versant cardiovasculaire (nage, vélo, course à pied, zumba). En pratique, pour prendre soin de son cœur, il est conseillé de miser sur la durée plutôt que la puissance (au moins 20 minutes deux fois par semaine d’une activité continue). Certaines activités physiques renforcent les os (marche active ou nordique), d’autres les muscles, la souplesse et l’équilibre (aquagym, tai-chi, yoga, gymnastique adaptée avec barre au sol, marche énergique dans l’eau ou « longe-côte »/) ou l’adresse et la coordination (golf, tennis, tir-à-l ’arc etc.). Pour toutes ces pratiques physiques, la fréquence et la durée doivent rester raisonnables. Il n'est question ni de réaliser des performances ni de s'épuiser. Vérifier son aptitude à la pratique sportive Avant toute remise au sport et même à intervalles réguliers chez les habitués, des bilans d’aptitude et de surveillance s’imposent chez les seniors. L’appareil locomoteur doit être examiné, en vue de repérer d'éventuelles douleurs articulaires, déviations de la colonne vertébrale etc. qui pourraient gêner la pratique sportive, voire aggraver l’état existant. Un check-up est recommandé d’autant plus que la personne souhaite se remettre au sport après une période d’inactivité. Au niveau cardiaque, dès 50 ans et a fortiori après 65 ans chez l’homme, il faut envisager un bilan systématique avec son médecin. Chez la femme, le tout premier bilan peut être retardé vers l’âge de 55-60 ans si elle n’est ni diabétique ni fumeuse car ses hormones la protègent jusqu’à dix ans après la ménopause. Par la suite, l’examen est à répéter tous les 5 ans. Le contexte est primordial : si l’on a des problèmes familiaux cardiaques (infarctus du myocarde avant l’âge de 50 ans), des bilans réguliers reviennent tous les 2 à 3 ans. Le bilan classique comprend une numération formule sanguine (analyse quantitative et qualitative du sang : globules rouges et blancs, plaquettes), un dosage de la créatinine pour vérifier l’état de la fonction du rein, une glycémie à jeun (taux de sucre dans le sang) ainsi que les explorations lipidiques comprenant le mauvais cholestérol (LDL-cholestérol), le bon cholestérol (HDL-cholestérol) et les triglycérides. Une attention tout particulière doit être portée chez le senior vis-à-vis du choix du matériel et des consignes techniques de réalisation de la pratique, par un coach sportif ou un éducateur en Activité physique adaptée (APA). Exemple parmi d’autres, nombreux sont les problèmes musculo-tendineux liés à un choix inadapté de chaussures de sport. Dr Krzentowki, médecin du sport, de médecine physique et de réadaptation (Paris) : « Dans le cas des personnes souffrant d’une maladie chronique (bronchopneumopathie chronique obstructive, diabète, insuffisance cardiaque etc.), le médicament « activité physique » mérite la sécurité au moyen d’un bilan préalable, une évaluation précise des capacités de la personne afin de définir la posologie d’exercice la plus efficace : habitudes de vie, profil de santé et pathologie, capacité physique (composition corporelle, examen cardiologique avec électrocardiogramme et épreuve d’effort cardio-respiratoire, évaluation des capacités musculaires…). ». Pour en savoir plus : Fédération française de la retraite sportive https://www.ffrs-retraite-sportive.org/ Source : *Hsu B et al. JAMDA first online october 6, 2017. D’après un entretien avec le Pr Véronique Coxam, (INRA, Clermont-Ferrand) et le Dr Krzentowki, médecin du sport, de médecine physique et de réadaptation (Paris), président de Mon Stade, structure dédiée à la mise en œuvre de l’activité physique dans la prise en charge des maladies chroniques (Paris). Merci au Pr Patrick Henry, cardiologue à l’hôpital Lariboisière (Paris), pour ses conseils sur le bilan cardiovasculaire du sportif après 50 ans. Hélène Joubert, journaliste
min
Contre la fatigue, que faire ?
Vitamines + fer + magnesium + fibres = excellents remèdes anti fatigue. Des vitamines : fruits et légumes à gogo vous apporteront de bonnes doses de vitamines, lesquelles participent à la plupart des réactions métaboliques de notre organisme. Et si vraiment vous n'arrivez pas à consommer au minimum 5 fruits et légumes par jour, où si vous avez des carences particulières comme par exemple les fumeurs qui sont fréquemment carencés en vitamine C, vous pouvez faire une cure de vitamines à l'aide de compléments alimentaires. Mais n'oubliez pas qu'une alimentation variée et équilibrée permet à elle seule de couvrir les besoins de l'organisme. Du fer : la carence en fer (élément qui intervient dans la formation des globules rouges) peut être source de fatigue. Pour limiter tout risque, consommez régulièrement certains aliments parmi les plus riches en fer : boudin noir, foie, rognons, bœuf, crevettes, huîtres, cacao, etc. Du magnésium : mangez des fruits secs. Ils vous apporteront magnésium et énergie. Attention toutefois de ne pas en abuser car ils sont très caloriques. Des fibres : la paresse intestinale, ca fatigue. Alors la meilleure facon d'éviter de fatiguer votre organisme inutilement est de lutter contre la constipation. Au menu, en plus des fruits et des légumes, mettez des céréales complètes (céréales complètes petit-déjeuner, pain complet, etc.) et des yaourts, voire des laitages enrichis en probiotiques. Et pourquoi pas faire une petite cure de gelée royale, connue pour ses propriétés stimulantes.Vous vous sentez fatigué(e), qu'en est-il de votre sommeil ?La fatigue est souvent liée à des troubles du sommeil. Pour cela, vous devez adopter les règles de base : heure régulière de coucher, ambiance calme, température modérée dans la chambre, activités relaxantes, tisanes, glucides lents au dîner, repas léger, etc. Si vous le pouvez, faites une petite sieste en début d'après-midi. Elle ne vous empêchera pas ensuite de dormir la nuit mais vous aidera à récupérer.Fatigue : attention à l'alcool, au café et aux sodasSi l'alcool enivre, il épuise également l'organisme. Et si l'alcool aide à s'endormir, il a ensuite l'inconvénient de déstructurer le sommeil en favorisant les réveils nocturnes. Alors un conseil, n'en abusez surtout pas. Le café peut donner un coup de fouet dans la journée, mais il est redoutable pour trouver le sommeil. Donc passé 16-17 heures, mettez-vous au décaféiné et à la tisane. Et enfin, évitez les sodas. Très riches en sucre, ils sont inutilement caloriques. Si vous avez besoin d'énergie, mieux vaut vous tourner vers les jus de fruits sans sucre ajouté ou vers le miel, qui tous deux apportent en plus du sucre d'autres éléments intéressants pour le bon fonctionnement de l'organisme.Savez-vous que l'activité physique est un vrai remède anti fatigue ?Si vous êtes fatigué(e), rien de telle que la pratique d'une activité physique ! En effet, le sport tonifie le corps, stimule le moral et aide à bien dormir. Forcez-vous et vous en ressentirez très rapidement les nombreux bienfaits. Ce qui compte, ce n'est pas l'intensité, mais la régularité. Pour les moins sportifs, marchez à vive allure aussi souvent que possible.Et si la fatigue persiste...Si la fatigue est importante et si elle persiste, n'hésitez pas à consulter votre médecin. Un bilan peut être nécessaire, à la recherche d'une affection : trouble thyroïdien, anémie, infection, dépression, apnée du sommeil, etc.Isabelle Eustache
3 min
Sport : le meilleur remède contre la vieillesse
Comment accepter et bien gérer son âge et les baisses de régime qui vont avec ? La question se pose à tout le monde, mais pour ceux qui font du sport, il est parfois plus facile d'y répondre. Bien vieillir : l'art de la lucidité La plupart des gens prennent conscience du vieillissement assez tardivement dans la vie. Pour une personne sédentaire les premières baisses de régime passent assez inaperçues. On souffle un peu plus bruyamment lorsqu'on emprunte les escaliers. Mais on ne s'en inquiète guère jusqu'au jour où l'on découvre que le poids des ans a déjà profondément marqué l'organisme de son empreinte. Quand on pratique un sport, c'est différent: même une petite baisse de forme se sent tout de suite, voire se mesure en secondes ou en minutes sur un chrono. Chacun peut d'ailleurs chiffrer cette progression en comparant ses performances d'une année sur l'autre. Certains, pour éviter cette comptabilité qu'ils trouvent déprimante, changent de discipline, de distances, ou alors ils laissent carrément tomber le sport. D'autres persévèrent... et ils ont raison, puisqu'on le sait bien, le sport est notre meilleur allié contre le vieillissement, même s'il ne permet pas de l'empêcher complètement. Bienfaits du sport sur l'âge : la preuve par les sexagénaires Le Docteur Alain Ducardonnet, membre du club des cardiologues du sport (Belgique), a fait passer un test d'effort à dix ans d'intervalle à trois groupes de sexagénaires. Un premier très bien entraîné, un second moyennement sportif et un dernier sédentaire. Les résultats sont édifiants. Les membres du groupe le plus sportif dépassent en moyenne les performances d'individus sédentaires de 15 ans leurs cadets. Cet avantage substantiel concerne aussi les sujets moyennement entraînés puisqu'ils égalent les performances des non sportifs dix ans plus jeunes qu'eux-mêmes. Chaque séance revient en somme à ralentir le défilement du temps. Sport et vieillissement : que des bonnes nouvelles L'âge n'est pas fatal à tous les paramètres physiologiques. La force et la vitesse commencent effectivement à décliner après 30 ans. Mais les qualités d'endurance peuvent se maintenir à un niveau presque maximal jusqu'à 45 ans. D'autres facteurs peuvent même s'améliorer avec l'expérience, comme la capacité de bien gérer les stocks de glycogène, le meilleur carburant de l'effort. On peut donc reculer ainsi le stade d'épuisement des réserves dans des sports de longue durée, du style cyclotourisme ou marathon. Comment bien pratiquer le sport quand on prend de l'âge ? Lorsqu'on a toujours été actif et que l'on approche de l'âge mûr, les médecins du sport conseillent de réduire progressivement les efforts intenses de longue durée pour ne pas surcharger la barque et de les remplacer par des séances de musculation et/ou des footings que l'on agrémentera d'exercices par intervalles. Ceci permet de préserver la masse musculaire et donc de conserver une certaine vitesse en course à pied par exemple. Gilles Goetghebuer (avec l'aide d'Olivier Beaufays)
2 min
Vos dents, votre âge et vous
Avec l'âge, les dents sont parfois problématiques, même lorsqu'elles sont remplacées par un dentier. Mais elles restent importantes tout au long de notre vie. Comment évoluent-elles ? Comment bien s'en occuper ? Santé dentaire : qu'est-ce que l'âge change ? A l'arrivée de la cinquantaine, la santé de notre bouche devient plus difficile à entretenir. Pour les femmes, la ménopause entraîne parfois un affaiblissement des tissus de la gencive encore plus fort que celui qui découle simplement du passage du temps. Par ailleurs, pour les deux sexes, avec l'âge la sécrétion de salive diminue. Or la salive joue un rôle très important dans la santé de la bouche: elle aide à éliminer les déchets alimentaires et lutte contre les caries. La bouche et les dents, à la cinquantaine, ont donc besoin de soins peut-être plus qu'au cours des années qui ont précédé. Et si j'ai déjà un appareil dentaire ? Si vous portez déjà une prothèse dentaire, cela ne vous dispense pas de prendre soin de votre bouche ! Un nettoyage quotidien doit être effectué, que vous gardiez l'appareil en bouche pour la nuit (dans ce cas, vous le brosserez comme vous brosseriez vos dents) ou que vous le retiriez. Si vous dormez sans votre prothèse, conservez-la dans un milieu humide, comme un verre d'eau; consultez votre dentiste quant aux produits éventuels à utiliser, ils ne sont pas toujours nécessaires. N'oubliez pas non plus de soigner votre bouche elle-même: passez une brosse à dents très douce ou un linge humide sur vos gencives et utilisez éventuellement un bain de bouche. Marion Garteiser, journaliste santé
1 min
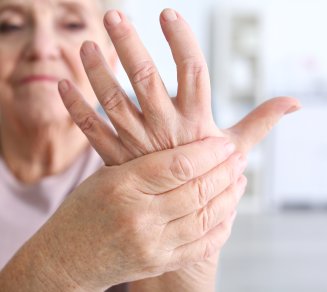
L'arthrose des doigts
Contrairement à une opinion répandue, les douleurs de l'arthrose des doigts finissent par disparaître avec le temps. Le point sur cette maladie douleureuse, l'arthrose des doigts, qui déforme l'articulation des doigts... Les femmes de 50 ans particulièrement touchées Source fréquente de douleurs et de déformations des doigts, l'arthrose se diagnostique généralement sans radio ni prise de sang. Son traitement repose en grande partie sur les anti-douleurs comme le paracétamol.L'arthrose des doigts est particulièrement fréquente. Elle peut toucher les articulations des phalanges des doigts (articulations interphalangiennes), ou les articulations entre les doigts et la main (articulations métacarpo-phalangiennes). Les femmes de plus de 50 ans sont les plus souvent atteintes. Dans cette population, plus d'une femme sur cinq présente des signes d'arthrose des doigts à la radiographiegraphie Des douleurs paradoxales Mais ce chiffre est trompeur, car parmi les femmes qui ont des signes d'arthrose à la radiographiegraphiedes mains, seulement une sur trois à une sur cinq en souffrira un jour. Les douleurs sont progressives, et touchent le plus souvent les articulations entre les deuxièmes et troisièmes phalanges des doigts.L'arthrose provoque aussi des déformations des doigts. Assez souvent, on voit pousser deux saillies rondes, dures, parfois douloureuses à la pression, séparées par un petit vallon, au dos des articulations des doigts.Plus tard, les doigts sont souvent déformés en flexion (les doigts ne peuvent plus s'ouvrir complètement) et ont tendance à partir du côté du petit doigt : les anciens parlaient de la déformation "en coup de vent" des doigts. Curieusement, les articulations les plus déformées sont souvent tout à fait indolores. En effet, les douleurs initiales disparaissent avec le temps (en général au bout de quelques années). Le diagnostic d'arthrose des doigts est en général facile Sauf exception plutôt rare, le diagnostic d'arthrose des doigts est purement clinique : le médecin a seulement besoin de vous poser quelques questions, puis de regarder et de palper vos articulations. Les prises de sang et radios sont habituellement totalement inutiles, aussi bien pour le diagnostic initial que pour le suivi. Une exception (peu fréquente) : dans les cas où on envisage une opération chirurgicale pour traiter la déformation d'un pouce, des radiographies sont utiles pour déterminer quand intervenir.Le suivi consiste surtout à évaluer la douleur et des difficultés d'utilisation de la main (par exemple à l'aide du questionnaire "arthrose et main" de Dreiser). Ce suivi est en fait souvent rassurant, car l'arthrose des doigts est en général bien loin d'entraîner les mêmes difficultés que les rhumatismes inflammatoires comme la polyarthrite rhumatoïde. Comment traiter les douleurs de l'arthrose ? Il n'existe aucun traitement préventif efficace de l'arthrose, ni aucun traitement qui en modifie l'évolution. Et il n'existe donc aucun médicament utile en cas d'arthrose des doigts avec déformation mais sans douleur. Le Chondroïtine sulfate est néanmoins souvent prescrit, car il peut s'avérer utile pour certains patients.En cas de douleur due à l'arthrose, les premiers médicaments à essayer sont les anti-douleurs ayant le moins d'effets indésirables. Le paracétamol est donc le médicament de première ligne (à la dose de 3 grammes par jour), avec les anti-inflammatoires locaux (à condition de choisir ceux dont l'efficacité est démontrée et qui ont le moins d'effets indésirables potentiels). Ces traitements sont le plus souvent suffisants.Dans les rares cas où la douleur persiste, il est logique d'utiliser les anti-douleur de niveau 2, c'est-à-dire des dérivés lointains de la morphine. Par exemple une association de paracétamol et de codéine.Les anti-inflammatoires non stéroïdiens (ou AINS) ne sont indiqués que dans les rares cas de poussées douloureuses importantes, résistant aux autres traitements. Pour deux raisons : d'une part, l'arthrose n'est pas une maladie inflammatoire, et les autres traitements sont très généralement suffisamment efficaces. Et d'autre part, l'intérêt de ces médicaments est limité par leurs effets indésirables fréquents et d'autant plus dangereux que le consommateur est une femme, qu'il avance en âge, et qu'il prend de nombreux médicaments. Limiter la déformation du pouce Dans l'arthrose de la base du pouce, il est important de ménager l'articulation afin de diminuer les douleurs. Dans certains cas, les douleurs et surtout la déformation progressive de l'articulation peuvent être limités par la port d'une "orthèse". Il s'agit d'un moulage en résine du poignet et du pouce, et qu'on peut mettre et enlever soi-même. Cette orthèse n'est souvent portée que la nuit. C'est dans les cas d'arthrose déformante grave de la base du pouce qu'on propose parfois une intervention chirurgicale, qui peut avoir pour but, soit de limiter la déformation et de maintenir la mobilité, soit au contraire de souder les os entre eux (en réduisant donc la mobilité) pour lutter contre la douleur et conserver la force de prise en main (par exemple, pour des travailleurs manuels très gênés dans leur activité). Une évolution plus ou moins favorable avec le temps De manière générale, les douleurs dues à l'arthrose s'améliorent spontanément au bout de quelques années et finissent par disparaître. Reste le handicap dû à la déformation, et parfois à la diminution de force des muscles, après l'inactivité forcée due à la douleur. Et la difficulté psychologique d'accepter la déformation des doigts, souvent jugée inesthétique (alors que dans les siècles passés, cette déformation des doigts était parfois considérée de manière positive, comme un signe de longue vie et de sagesse). Isabelle Eustache
3 min
Jusqu'à quel âge peut-on conduire ?
Passé 65 ans, la conduite automobile reste un motif important d'accidents. Selon la Prévention routière, les accidents de la route totalisent 52% des tués et 49 % des blessés chez les seniors. D'où l'éternelle question que se posent les seniors et leur entourage : jusqu'à quand peut-on conduire ? Avec l'âge, l'aptitude à la conduite diminue progressivement Si aujourd'hui à 70 ans, on ne se considère pas encore comme « vieux », la conduite automobile nécessite de très bonnes capacités physiologiques et cognitives, lesquelles tendent à diminuer dès 45 ans. Or en France, il n'existe pas de contrôle médical, comme c'est le cas dans certains pays, permettant de décider si l'on peut encore conduire ou non. Autrement dit, c'est à chaque conducteur d'être responsable, d'évaluer ses propres capacités, de demander conseil à son médecinet d'arrêter la conduite au bon moment.Avec l'âge, tout contribue à diminuer l'aptitude à conduire, à commencer par les rhumatismes qui diminuent l'amplitude des mouvements, la vue et l'audition qui baissent, les médicaments qui diminuent la vigilance ou encore la coordination qui n'est plus excellente.Comme tous ces« petits tracas » s'installent très progressivement, il est parfois difficile de se rendre compte objectivement de leurs répercussions fonctionnelles.On en revient toujours à la même question, jusqu'à quand peut-on conduire ? Après prise en charge de tous ces tracas (vision,audition, douleurs...), voici quelques conseils. 1)Seniors, pour mieux conduire, remettez-vous à niveau. Reprenez quelques leçons de conduite avec un moniteur d'auto-école. Vous pourrez ainsi réapprendre les bons réflexes et reprendre confiance en vous. Vous pouvez également suivre un stage de remise à niveau des connaissances. Rien de tel pour se sentir plus à l'aise au volant. 2) Faites votre bilan personnel. Soyez objectif et évaluez vos propres capacités : mobilité, vision, attention et vigilance,médicaments... Et au moindre doute, prenez rendez-vous chez votre médecin. 3) Tenez compte de l'attitude de votre entourage. Leurs inquiétudes, leurs réflexions, leurs comportements sont à prendre en compte et à considérer comme des signaux d'alerte. Là encore, tenez-en compte et n'hésitez pas à demander l'avis de votre médecin. 4) Adressez-vous à la Commission médicale des permis de conduire. La Commission médicale des permis de conduire, composée de 2 médecins généralistes, a pour mission de vérifier l'aptitude médicale à l'obtention, à la restitution ou au maintien du permis de conduire. C'est d'ailleurs à cette Commission qu'il faut s'adresser en cas de survenue d'un handicap ou d'une maladie.Cette commission peut être amenée à proposer un aménagement du permis, comme par exemple une limitation de la conduite de nuit en cas de mauvaise vision nocturne, ou à recommander l'usage d'un véhicule spécialement aménagé. 5) Arrêtez progressivement de conduire. L'arrêt progressif est à privilégier. Commencez par diminuer les longs trajets, ou inversement les trajets qui peuvent facilement être réalisés à pied, et privilégiez les transports en commun. Limitez-vous aux déplacements dont l'itinéraire vous est familier. Pour en savoir plus :www.preventionroutiere.asso.frFaites le test : « Senior : êtes-vous physiquement apte à la conduite ? » Faites le test :« Senior au volant, conduisez-vous sans risque ? » Isabelle Eustache
3 min
Quels sont les premiers vrais signes de la maladie d'Alzheimer ?
Un trou de mémoire, ça arrive à tout le monde, et cette défaillance ne signifie pas pour autant que vous êtes atteint(e) de la maladie d'Alzheimer.Mais alors quels sont les signes et symptômes susceptibles de suggérer une maladie d'Alzheimer ?
3 min
Cancer de la prostate : une cause d'incontinence urinaire
Il existe des formes agressives du cancer de la prostate, mais la plupart d'entre eux évoluent lentement et silencieusement durant des années.Et lorsqu'ils se manifestent, c'est souvent sous la forme de signes urinaires, avec notamment une tendance à l'incontinence urinaire. À noter que l'incontinence urinaire fait aussi souvent partie des effets secondaires du traitement du cancer de la prostate...Le point sur la relation entre cancer de la prostate et incontinence urinaire. Le cancer de la prostate : le cancer le plus fréquent chez l'homme C'est ainsi que toute affection de la prostate peut donc avoir des répercussions sur les fonctions sexuelles et urinaires.Rappelons que la prostate est une glande de l'appareil reproducteur masculin située sous la vessie et entourant l'urètre, le canal par lequel s'écoulent l'urine et le sperme.La prostate sécrète le liquide séminal qui entre dans la composition du sperme. Cette glande joue aussi un rôle clé lors de l'éjaculation.En France, 70.000 nouveaux cas de cancer de la prostate sont diagnostiqués chaque année. Il s'agit du cancer le plus fréquent chez l'homme et de la 2e cause de décès par cancer, avec l'équivalent de 10.000 décès par an. L'incontinence est un des symptômes du cancer de la prostate Il existe des formes agressives de cancer de la prostate. Mais sinon, le cancer de la prostate évolue très lentement et reste longtemps localisé dans la prostate... A tel point que pendant des années, les effets sur la santé sont indécelables ou limités.En conséquence, l'intérêt du diagnostic (dosage des PSA et toucher rectal) est discuté et le traitement souvent différé dans la mesure où une majorité des personnes chez qui l'on diagnostique un cancer de la prostate, mourront en fait d'une autre cause, notamment cardiovasculaire, tandis que les traitements du cancer de la prostate ont des effets indésirables urinaires et érectiles.Dans les cas où le cancer de la prostate se manifeste par des symptômes, les plus courants sont les suivants, lesquels sont communs à d'autres maladies de la prostate, notamment l'hypertrophie bénigne de la prostate : Troubles urinaires : Incontinence urinaire ou difficulté à retenir l'urine. Besoin fréquent d'uriner surtout la nuit. Difficulté à initier la miction. Faible débit urinaire. Brûlure ou douleur lors de la miction. Présence de sang dans les urines ou dans le sperme. Douleurs dans le bas du dos, les hanches, le haut des cuisses. Plus rarement des troubles de l'érection. On retiendra que les troubles urinaires, dont l'incontinence urinaire, représentent les principaux symptômes d'un problème de prostate. L'incontinence est un effet secondaire du traitement du cancer de la prostate À noter que l'incontinence urinaire peut aussi être liée au traitement du cancer de la prostate.C'est d'ailleurs le premier effet secondaire potentiel de la prise en charge du cancer de la prostate, avec le risque de troubles de l'érection. Le traitement du cancer de la prostate dépend de la taille de la tumeur, de son stade, de sa vitesse d'évolution, de son agressivité.Souvent, une simple surveillance active est mise en place.Lorsqu'une intervention s'impose, il s'agit de la chirurgie, qui consiste en l'ablation de la prostate et parfois des tissus environnants. Ce traitement peut entraîner des troubles érectiles et urinaires, qui disparaissent habituellement dans les 2 ans suivant l'opération. D'autres options thérapeutiques sont possibles : la cryothérapie (destruction de la tumeur par le froid), la radiothérapie (destruction par des radiations électromagnétiques), la curiethérapie (substances radioactives), l'hormonothérapie, la chimiothérapie (en cas de métastases), les ultrasons de haute densité. Les traitements du cancer de la prostate évoluent rapidement et la recherche est particulièrement active pour minimiser les effets secondaires des traitements. On retiendra que les traitements du cancer de la prostate ne sont pas anodins et qu'il convient de discuter de leurs effets indésirables potentiels afin d'opter pour les solutions les plus efficaces et les moins traumatisantes, selon l'âge du patient et le type de tumeur. Dr Philippe Presles
3 min
Seniors : buvez, c'est l'été !
La déshydratation du sujet âgé est fréquente et responsable d'un taux non négligeable de mortalité chez les plus fragiles.Ce constat est démesuré quand on sait que quelques précautions suffisent le plus souvent à éviter cet accident.La règle d'or contre la déshydratation est d'apprendre à boire sans soif de l'eau bien sûr ! Une personne âgée, même en parfaite santé, risque la déshydratation L'eau, principal constituant de l'organisme, représente 50 à 70% du poids corporel. Ce pourcentage varie en fonction du sexe, de l'âge et de la masse grasse. Par exemple, il passe de 76% chez le nourrisson à 53% chez le sujet de 70 ans.Le bon équilibre hydrique (équilibre en eau) est indispensable au bon fonctionnement cellulaire, et par conséquent, il a une action directe sur la performance physique, la thermorégulation et l'amélioration de la fonction cardiovasculaire.L'âge venant, y compris quand on est en parfaite santé, les mécanismes de régulation sont moins performants, rendant les risques de déshydratation réels.Finalement, les réserves d'eau diminuent, la sensation de soif s'amoindrit, et la régulation eau/sel se perturbe. Le rein perd sa capacité à retenir l'eau et à concentrer les urines, la sudation diminue, faisant courir un risque d'hyperthermie. Bien connaître les facteurs de risques de la déshydratation Les facteurs de risque de la déshydratation sont les suivants : L'âge supérieur à 80 ans, le sexe féminin, le faible poids corporel, la température ambiante trop élevée, une activité physique inhabituelle, la crainte de l'incontinence urinaire, la baisse de prise de liquide (moins de 1,5 litre/jour), De même, certaines maladies favorisent la deshydratation : diarrhées, fièvre, vomissements, anorexie (diminution de l'apport liquidien), syndrome dépressif, état confusionnel, maladie d'Alzheimer. Enfin, quelques médicaments peuvent être déclencheurs d'une deshydratation : laxatifs, diurétiques, sédatifs. Quels sont les signes de la déshydratation ? Il existe plusieurs types de déshydratation (extra-cellulaire, intra-cellulaire, globale), dont les signes spécifiques sont parfois difficiles à évaluer, surtout quand la personne est amaigrie ou fragilisée.Néanmoins, il faut toujours y penser lorsqu'apparaissent : une diminution de la sudation, des cernes, une hypotension (parfois malaise au lever), une sécheresse buccale, une accélération du pouls, une augmentation de la soif (mais cette sensation est souvent altérée chez le sujet âgé), parfois même, une fièvre. La torpeur, l'obnubilation, les étourdissements et parfois les phlébites se rencontrent aussi, de même que la constipation, les infections urinaires et les lithiases. Prévenir la déshydratation, c'est guérir Eviter l'installation de la déshydratation doit être une véritable obsession. L'important est de boire souvent, en petites quantités.L'apport quotidien est à adapter pour chaque personne, mais il faut toujours l'augmenter si la température extérieure est élevée ou en cas de fièvre, de 0,5 litres de liquide par jour par degré au dessus de 38°.Pour avoir une idée, le besoin en liquide d'un sujet âgé est plutôt au-dessus de celui d'un adulte. A priori, il s'agit d'une quantité avoisinant 1,5 à 2 litres de liquide comprenant l'eau et les autres boissons, auxquelles s'ajoute l'eau apportée par les aliments (qui avoisine le litre). Quand il fait chaud, se rappeler quelques règles anti-déshydratation Les réserves d'eau sont moins grandes chez les personnes âgées que chez les plus jeunes et les besoins en eau ne diminuent absolument pas avec l'âge. Buvez souvent, régulièrement, en petites quantités et même sans avoir soif. Choisissez les boissons qui vous conviennent le mieux (eau du robinet, de source, eau minérale plate ou gazeuse, aromatisées ou non, thé, café, tisane, jus de fruits, lait, etc.). Si vos urines sont concentrées (sombres), c'est que vous ne buvez pas suffisamment ! Si vous rendez visite à une personne dépendante en institution, proposez-lui à boire. Dr Stéphanie Lehmann
3 min
Seniors : savoir reconnaître une alerte cardiaque
La mortalité par maladie coronarienne est plus élevée chez les personnes âgées.Hélas, les signes d'alerte avant un infarctus ne sont pas systématiques. Ainsi lorsqu'ils surviennent, il faut savoir les reconnaître rapidement car l'avenir de la fonction cardiaque en dépend. Alerte cardiaque : pour comprendre Les artères coronaires sont celles qui nourrissent le muscle cardiaque. Quand elles s'obstruent partiellement et que le muscle souffre du manque d'oxygène lors d'efforts (parfois minimes), c'est l'angine de poitrine. Quand elles se bouchent, c'est l'infarctus, le coeur ne résistant pas au manque d'oxygène. C'est en urgence qu'il faut alors déboucher l'artère fermée, car la zone en souffrance peut définitivement mourir. La fonction contractile du muscle cardiaque diminue, avec toutes les complications que cela implique.C'est pourquoi devant une douleur thoracique, il est fondamental de savoir si elle est d'origine coronarienne ou non. Portrait robot de l'alerte cardiaque Le terrain de prédilectionLa maladie coronarienne touche plutôt l'homme au-delà de 50 ans ou la femme ménopausée, présentant plusieurs facteurs de risques d'athérosclérose, comme le tabac, l'hypercholestérolémie, le diabète, l'hypertension artérielle, le stress, l'hérédité. Le facteur déclenchantElle peut survenir sans raison, même au cours de la nuit, ou après un effort. Elle est aussi nettement influencée par le froid ou la digestion. Pour ceux qui souffrent d'une angine de poitrine connue, l'alerte doit être donnée quand les crises augmentent progressivement en intensité et en durée, et/ou surviennent pour des efforts moins importants. Le siège de la douleurEn arrière du sternum, au milieu du thorax, sa surface dépassant largement la paume de la main. Elle peut irradier dans la mâchoire inférieure, les dents, le dos, les bras jusqu'aux poignets. Ses caractéristiques Le plus souvent, elle provoque une sensation de serrement ou de barre dans la poitrine. Mais parfois, elle ressemble à une brûlure, un écrasement, un blocage thoracique. La réponse à la trinitrine chez quelqu'un dont l'angine de poitrine est connueQuand elle a déjà été diagnostiquée l'angine de poitrine (ou angor) disparaît dans les minutes qui suivent la prise de trinitrine (en spray sublingual ou comprimés à sucer). C'est d'ailleurs aussi une façon de la reconnaître.En cas de résistance à ce médicament, toute douleur thoracique persistante malgré la trinitrine doit conduire à une hospitalisation en urgence : un infarctus est alors possible.Rappelons à ceux d'entre vous qui ont ce médicament chez eux, qu'il faut toujours s'asseoir, voire s'allonger avant de le prendre. Il fait parfois baisser la tension et peut provoquer un malaise entraînant une chute.Les signes éventuellement accompagnateursÀ la douleur thoracique, peuvent s'ajouter des difficultés respiratoires, un épisode de palpitation, toux, hoquet, troubles digestifs ou un malaise. Reconnaître tôt les signes de souffrance cardiaque, c'est minimiser les risques Si la crise dure ou si elle résiste à la trinitrine (pour ceux qui en utilisent déjà), c'est dans le quart d'heure qu'il faut composer immédiatement le 15 (Samu).A savoir : ne sont pas les signes d'un infarctus : Une sensation de piqûre, une douleur localisée comme une pointe d'aiguille, pouvant être montrée avec la pulpe d'un doigt. Une douleur que l'on peut reproduire en palpant la zone douloureuse. Un point de côté, sensible aux changements de position. Une douleur qui suit le trajet d'une côte, en "demi ceinture". Source : e-santé Dr Stéphanie Lehmann
3 min
10 idées reçues sur la sexualité de l'homme après 50 ans
Au fil des années, sexuellement, votre corps ne fonctionne plus de la même manière. Savez-vous ce qui change chez vous ou votre partenaire ?10 questions-réponses autour de la sexualité des hommes après 50 ans. 1. Le désir sexuel masculin diminue-t-il fortement pour ne quasiment plus exister dans la vieillesse ? Non. S'il n'augmente pas, le désir sexuel de l'homme reste toute sa vie une forte pulsion, même s'il est moins violent et plus intériorisé. 2. Au fil des années, les préliminaires sont-ils de moins en moins appréciés par les hommes ? Non. On pourrait penser qu'au fil des ans, les hommes préfèrent s'affirmer et aller droit au but ou encore qu'ils apprécient les préliminaires en tant qu'amuse-gueules mais que le plat principal, c'est la suite ! Et bien c'est faux ! En vieillissant, les hommes apprécient de plus en plus les préliminaires et découvrent un plaisir plus profond. 3. L'érection devient-elle moins complète avec l'âge ? Oui. Au fil des années, on pourrait penser que l'érection s'améliore parce que l'homme prend confiance en lui ou qu'elle reste la même s'il est en forme et en bonne santé, mais force est de constater que l'érection devient moins complète sauf avant l'éjaculation. 4. L'érection devient-elle plus lente à mettre en place ? Oui. L'homme en vieillissant a besoin de plus de stimulations et l'érection ne se déclenche plus comme elle le faisait dès sa période de puberté. 5. Au fil des années, l'éjaculation reste-t-elle toujours la même, comme un réflexe ? Non. L'éjaculation en vieillissant perd de sa force : le sperme est éjecté moins loin. 6. Le contrôle de l'éjaculation se dérègle-t-il en vieillissant ? Non. On pourrait penser qu'avec les années, le corps répond moins bien mais en fait, contrôler son éjaculation devient de plus en plus facile et évident : avec l'entraînement, un homme tient plus longtemps. 7. Après l'éjaculation, une deuxième érection devient-elle impossible en vieillissant? Non. Si l'érection ne revient pas dès le retour du désir, elle n'est pas impossible. Simplement le temps nécessaire pour obtenir une deuxième érection augmente. 8. Au fil des années, les sensations de plaisir diminuent-elles forcément ? Non. On pourrait penser qu'après 50 ans ce n'est plus comme à 20 ans mais en fait, les sensations de plaisir restent toujours aussi agréables et augmentent avec les années, car un homme connaît mieux son corps et peut en tirer un meilleur parti. 9. Juste après un orgasme, est-il toujours possible de revivre un deuxième orgasme ? Oui et Non. C'est possible mais de moins en moins facile, même si l'érection est là. 10. L'andropause est-elle l'équivalent de la ménopause ? Non. Contrairement aux femmes, l'andropause n'est pas systématique chez les hommes. Cela correspond effectivement à une baisse hormonale mais tous les hommes ne connaissent pas l'andropause. Source : e-santé Dr Catherine Solano - médecin sexologue
2 min
Les chutes : un signe précoce de la maladie d'Alzheimer ?
Les chutes représentent des accidents très fréquents aux conséquences souvent graves. De nombreux facteurs peuvent augmenter les risques de tomber (âge, dénutrition, maladies, médicaments...). Mais certaines chutes répétées et inexpliquées pourraient aussi constituer un signe précoce de la maladie d'Alzheimer.En cas de chutes répétées, penser à la maladie d'AlzheimerSelon une étude américaine menée chez des personnes âgées, les sujets qui, à l'imagerie médicale, présentent les marqueurs cérébraux précoces de la maladie d'Alzheimer, à savoir des plaques amyloïdes, sont aussi celles qui chutent le plus souvent. Ainsi les chutes répétées pourraient constituer un signe précoce de cette maladie plus facilement repérable. On devrait donc explorer l'hypothèse d'une maladie d'Alzheimer débutante chez toute personne victime de chutes répétées et inexpliquées par une autre maladie ou un traitement en cours. Le risque de chute est multiplié par trois en cas de maladie d'AlzheimerUne fois la maladie d'Alzheimer diagnostiquée, le risque de chute continue de progresser. On considère que ce risque est multiplié par trois chez les personnes atteintes d'une démence comme la maladie d'Alzheimer, indépendamment des médicaments prescrits.Les raisons sont multiples et sont liées à la maladie elle-même :Trouble du jugement : le patient évalue mal les risques et ses capacités motrices.Troubles de la coordination.Diminution de l'habileté.Troubles visuels : netteté, contrastes, champ visuel...Troubles de l'attention.Dénutrition entraînant une perte de poids et une fonte musculaire.Fatigue liée à la déambulation.Comment prévenir les chutes ?Dépister les troubles de l'équilibreC'est le rôle du médecin chez toute personne atteinte de lamaladie d'Alzheimerpuisqu'il sait bien que le risque de chute est accru. Interrogatoire, observation d'une instabilité à la marche, test de l'équilibre.Une consultation hospitalière spécifique peut être indiquée notamment chez les personnes à haut risque, c'est-à-dire en cas de chute survenue dans les 6 derniers mois, chez les sujets ayant peur de tomber ou qui se sentent instables à la marche. Au cours de ces consultations, outre la recherche des facteurs pouvant être corrigés, des consignes de prévention personnalisées sont divulguées.L'entourage ou le patient lui-même peut aussi repérer des signes de perte de l'équilibre : marcher demande une telle concentration que l'on ne peut effectuer une autre tâche en même temps (manipuler, parler...) voire éprouver des difficultés à se lever d'une chaise, marcher en regardant ses pieds, etc.Deux tests simples peuvent être réalisés mais ils ne doivent jamais être entrepris seul : se tenir en équilibre sur un pied plus de 5 secondes ou en plaçant un pied derrière l'autre.Réorganiser l'habitatLa prévention est primordiale. Elle consiste à sécuriser l'habitat :Ôter tous les meubles et les objets inutiles et encombrants afin de dégager de l'espace.Multiplier les sources d'éclairage et éliminer les zones d'ombre.Éliminer les tapis ou les coller afin que l'on ne puisse pas se prendre les pieds dedans. Faire de même pour les fils électriques.Placer des tapis antidérapants là où c'est nécessaire et des barres d'appui dans la salle de bain.Installer des veilleuses sur le parcours allant de la chambre aux toilettes.Placer les objets d'utilisation courante à portée de main.Ne pas monter sur une chaise ou sur un escabeau, mais demander l'aide d'un proche.Bien entendu, la prévention passe aussi par le traitement de toute autre maladie contribuant à augmenter le risque de chute et par une réévaluation régulière par le médecin des différents médicaments prescrits.Pour en savoir plus sur la prévention des chutes avec e-sante : Conseils spécial seniors pour éviter les chutes Source : e-santéIsabelle Eustache
min
L'ergothérapie : une discipline au service de l'autonomie !
Profession paramédicale peu connue, l'ergothérapie joue pourtant un rôle essentiel dans l'autonomie et l'indépendance des personnes handicapées au quotidien.Explications.L'ergothérapie c'est quoi ?L'ergothérapie est une discipline paramédicale qui s'inscrit dans le champ de la médecine physique. L'ergothérapie met en place des techniques de rééducation et de réadaptation pour pallier les difficultés liées à une maladie, une déficience ou une blessure.Son objectif ? Aider les personnes qui présentent une incapacité physique, psychique ou sociale à obtenir ou à maintenir une autonomie maximale dans les gestes et activités de la vie quotidienne : s'habiller, cuisiner, manger, faire les courses, se déplacer...Des patients multiples pour les ergothérapeutesLes malades qui nécessitent la prise en charge d'un ergothérapeute sont nombreux et leurs affections sont très variées. Les atteintes peuvent être tant physiques que cognitives. On peut notamment mentionner :Des patients souffrant de pathologies chroniques comme la sclérose en plaques, la maladie de Parkinson, la fibromyalgie ou la polyarthrite rhumatoïde.Des patients qui, suite à un traumatisme (accident de la route, chute...) ou un accident vasculaire cérébral, se retrouvent en situation de handicap.Des personnes âgées qui présentent des troubles moteurs dus à la vieillesse, ou des malades atteints du cancer.Concrètement, en quoi consiste une séance d'ergothérapie ?La prise en charge par un ergothérapeute ne se limite pas à une ou deux séances. L'ergothérapie implique un suivi à long terme, afin d'atteindre avec le patient un niveau d'autonomie satisfaisant. Les exercices réalisés durant les séances d'ergothérapie sont adaptés à la nature du handicap, aux capacités du patient et à l'objectif à atteindre.Dans tous les cas, la thérapie fait appel à des gestes concrets et significatifs, basés sur les habitudes de vie du patient : prendre un objet en main, faire sa toilette, classer ses papiers administratifs, dresser une liste de courses... L'ergothérapeute proposera aussi des aides techniques spécifiques au patient, comme un déambulateur, des ustensiles de cuisine adaptés ou un enfile-bas. Il pourra aussi envisager un réaménagement de l'espace de vie ou de travail du patient pour faciliter son fonctionnement au quotidien.L'ergothérapie, une approche globaleL'ergothérapie ne se limite pas uniquement à la rééducation au sens propre. Elle propose une approche globale et fonctionnelle de la situation de handicap.L'ergothérapeute évalue certes les capacités fonctionnelles du patient, mais pas seulement ! Il est à l'écoute de celui-ci et examine attentivement les possibilités et contraintes de son environnement social, familial et professionnel. Cette approche permet à l'ergothérapeute de fixer des objectifs, tout en prenant en considération les besoins, les envies et les projets du patient. Source : e-santéKathleen Mentrop, journaliste santé
min
Tumeurs, fibromes, hémorragie... Et si c'est mon radiologue qui « m'opère » ?
Un radiologue réalise des examens utiles au diagnostic, c'est connu. Mais ce qui l'est moins, c'est que le radiologue peut aussi soigner toutes sortes de problèmes variés - y compris nous débarrasser de tumeurs, d'un fibrome ou stopper une hémorragie - en se servant justement de l'échographie ou du scanner ou d'un autre examen d'imagerie pour atteindre très précisément sa cible. Plus de 500 000 actes de radiologie interventionnelle (encore appelée radiologie thérapeutique) sont ainsi réalisés chaque année en France.La radiofréquence fait partie de l'arsenal thérapeutique du radiologueEn radiologie interventionnelle, le radiologue passe une petite sonde dans les vaisseaux, dans les voies naturelles ou à travers la peau sous contrôle d'un examen d'imagerie, jusqu'à sa cible. Selon le problème à régler, plusieurs solutions s'offrent alors à lui : boucher un vaisseau qui saigne ou des vaisseaux qui nourrissent des tumeurs, brûler des tumeurs par le froid (cryothérapie) ou par la chaleur (radiofréquence), apporter localement un traitement (chimiothérapie, billes radioactives) ou installer un petit dispositif sur place comme un stent (qui ressemble à un petit ressort) pour empêcher qu'une artère ne s'obstrue, etc. De nombreuses spécialités médicales sont ainsi concernées : gynécologie, gastro-entérologie, pneumologie, néphrologie, rhumatologie, cancérologie, neurologie...Le radiologue peut intervenir dans des domaines variésDr Nathalie Manoukian
min
Presbytie : que faire lorsque la vision de près diminue ?
On le sait, mais on n’y est pas bien préparé : la vision de près commence à baisser au beau milieu de notre existence. Notre pays compte 26 millions de personnes presbytes, soit plus d’1 Français sur 3. On atteindra les 40% de presbytes en 2020. Aux extrêmes, certains commenceront à allonger les bras pour lire dès 38 ou 40 ans, tandis que d’autres auront le privilège de bénéficier d’un délai supplémentaire jusqu’à parfois 50 ans. Cette dégradation progressive de la fonction visuelle s’accompagne d’une adaptation plus ou moins bien acceptée mais pour laquelle plusieurs solutions existent : une chose est sûre, ce n’est pas une maladie, et la vie continue comme avant ! 1ère étape, le constat : ça y est, je suis presbyte ! Les signes alertant sur la survenue de la presbytie sont multiples au sein d’une réalité implacable : le monde qui nous entoure de près devient flou ! La vue de près devient de plus en plus difficile. Les petits caractères sont de plus en plus flous. Tout semble écrit de plus en plus petit, on éprouve des difficultés à lire le programme télé, les SMS, les modes d’emploi, les ingrédients d’un produit, les textes sur l’ordinateur ou la tablette, etc. Pour compenser, le presbyte va augmenter la distance de lecture, il s’éloigne progressivement de son livre ou son journal et finit typiquement par le tenir à bout de bras (alors que la distance normale pour bien voir de près est de 30-35 cm, soit la longueur de l’avant-bras). Lecture, couture, bricolage fin… La manipulation des petits objets devient une tâche très ardue, voire impossible. Ces difficultés s’accentuent lorsque la luminosité est faible. Rapidement, le besoin de plus de lumière pour déchiffrer les caractères est flagrant. Alterner vision de près et vision de loin devient plus délicat et nécessite un temps d’adaptation supplémentaire. De par les efforts qu’elle entraine, la presbytie peut entraîner une fatigue oculaire et des céphalées. En revanche, la vision de loin n’est pas affectée. Sauf dans le cas où la personne dissimulait une hypermétropie, qui se dévoile avec l’arrivée de la presbytie : dans le même temps où la vision de près s’affaiblit, la vision de loin baisse également. Bien que la liste des désagréments soit assez longue, pas de panique : chacun d’entre eux trouvera sa solution avec le mode de correction choisi, à la fois par le patient et sur les conseils de son ophtalmologiste et de son opticien. L’arrivée de la presbytie n’est qu’un cap à passer, sans préjudice aucun sur sa vie quotidienne telle que le patient la vivait jusqu’alors. 2ème étape, comprendre sa presbytie : la visite chez l’ophtalmologiste L’inconfort visuel doit être l’élément déclenchant d’une visite chez l’ophtalmologiste, n’attendez pas d’avoir usé toutes les puissances des lunettes-loupes du commerce pour vous décider… sans vous inquiéter pour autant. Car avec la presbytie seule, il n’y a pas d’urgence ! C’est la gêne rencontrée dans la vie quotidienne qui dictera le moment de la mise en place d’une correction. Inversement, il n’y a aucune raison d’attendre trop longtemps au risque de se retrouver à diminuer sans fondement ses activités, faute d’une vision suffisante des détails. La presbytie : qu’est-ce que c’est ? Une fois l’interrogatoire de rigueur accompli portant sur votre gêne visuelle, le médecin vous expliquera ce qu’est la presbytie. La presbytie est due à une diminution du pouvoir d’accommodation de l’œil qui permet de voir net à toutes les distances. Cette fonction est assurée par le cristallin, un ensemble de lentilles qui glissent les unes sur les autres, et dont la courbure varie sous l’action du muscle ciliaire intraoculaire. Avec le vieillissement, le cristallin perd de sa souplesse, il tend à s’épaissir et à durcir, ce qui entrave l’accommodation, laquelle est indispensable pour voir net de près. Ainsi, en moyenne, la presbytie débute vers 40-45 ans selon les personnes ; elle progresse ensuite assez rapidement jusqu'à 55 ans, puis ralentit jusqu'à 60 ans avant de se stabiliser. Dioptries : Comment mesure-t-on la presbytie ? Pour bien comprendre la prescription du médecin, vous pourrez lui demander de vous expliquer – insistez, ce n’est pas systématique ! – ce que signifient les « dioptries ». La dioptrie représente la puissance du verre nécessaire pour faire converger l'image sur la rétine et donc voir nettement un objet. La dioptrie est égale à l'inverse de la distance focale mesurée en mètres, la distance focale étant la distance requise pour voir un objet avec netteté. Pour mesurer la myopie, qui traduit un défaut de la vision éloignée, on rajoute le signe – devant les dioptries. Par exemple, une personne myope de « –2 dioptries » ne peut avoir une vision nette des objets que s’ils sont situés à 50 cm de son œil au maximum. Au-delà, elle voit flou. Donc cette personne va avoir besoin d'un verre correcteur de -2 dioptries (distance focale = 0,5 m.; dioptrie = inverse de la distance focale = 1 divisé par 0,5 m = 2). Pour mesurer la presbytie, on a établi les standards suivants : +0,50 dioptrie à 45 ans, +1,50 dioptries à 50 ans, +2 dioptries à 55 ans, +2,50 dioptries à 60 ans, et +3 dioptries après 60 ans. Bien entendu, tout autre symptôme visuel autre que ceux décrits pour la presbytie doit amener à consulter un spécialiste, pour détecter l’éventualité d’une affection associée. En pratique, prendre soin de sa vue implique de consulter un spécialiste tous les 2 à 3 ans à partir de 40 ans, justement pour dépister d’éventuelles affections visuelles dangereuses, comme une DMLA (la dégénérescence maculaire liée à l’âge étant une maladie qui atteint la partie centrale de la rétine ; asymptomatique à ses débuts, elle nécessite un dépistage précoce afin de mettre en place un traitement pour ralentir son évolution) ou un glaucome (lié à une augmentation de la pression intraoculaire, le glaucome est lui aussi initialement asymptomatique et impose de programmer un dépistage régulier). 3ème étape, compenser sa presbytie : l’achat de verres correcteurs chez l’opticien L’objectif de la correction visuelle liée à la presbytie est de rétablir chez le patient une vision nette à partir d’une distance œil-objet d’environ 35 cm. Cela s’effectue en additionnant des verres convexes à la correction optique nécessaire à la vision de loin pour une personne qui en présente le défaut. Les lunettes Pour un certain nombre d’entre nous, tout commence avec le port de lunettes grossissantes (loupes ou lunettes de lecture), comme celles proposées en pharmacie, voire en grandes surfaces, sur les marchés ou chez l’opticien. Mais cette solution est rapidement inconfortable, insuffisante, et impose d’avoir la même vision à chaque œil et d’être exempté d’autres troubles visuels (myopie, hypermétropie, astigmatisme). Et quand ce n’est pas le cas, il est nécessaire d’alterner les paires de lunettes pour successivement, au fil des activités, voir de loin et de près. Dans ces conditions, les verres à double foyer ou les verres progressifs s’imposent : Les verres à double foyer comportent deux zones, l’une en haut corrige la vision de loin, l’autre en bas la vision de près. Mais la démarcation étant nette, l’adaptation n’est pas toujours évidente. C’est pourquoi ils sont de moins en moins utilisés au profit des verres progressifs (sans démarcation nette) qui eux aussi assurent une bonne vision à toutes les distances avec la même paire de lunettes, en corrigeant à la fois si nécessaire la presbytie et un autre trouble visuel comme l’astigmatisme, l’hypermétropie ou la myopie. Ils ont aussi l’avantage de permettre une bonne vision intermédiaire. Chaque verre doit être adapté de façon que la largeur et la hauteur des différents champs correspondent aux besoins spécifiques de chacun. Le port de lunettes équipées de verres progressifs nécessite une période d’adaptation, mais la plupart des gens s’y habituent plus ou moins rapidement. Et il faut savoir que lorsque l’opticien délivre une paire de lunettes progressive, il existe généralement une garantie d’un à trois mois de telle sorte que si le patient ne s’y habitue pas, les verres peuvent être changés pour un autre type de verres sans frais supplémentaire (renseignez-vous auprès des opticiens). Il existe enfin des verres mi-distance ou intermédiaires, permettant de lire et de voir net à une distance intermédiaire de 40 à 1,50 cm, par exemple sur un écran d’ordinateur fixe. Les lentilles de contact On peut également recourir aux lentilles de contact. Et il faut savoir qu’il existe également des lentilles progressives pour corriger en même temps presbytie et un autre trouble visuel, sur le même principe ou presque que les verres progressifs. Là encore, un temps d’adaptation est nécessaire et un compromis visuel est parfois nécessaire : accepter de voir un peu moins bien de loin au profit de la vision de près ou inversement. On peut également combiner une lentille monofocale et une multifocale. Attention toutefois, passé un certain âge, la manipulation des lentilles n’est pas toujours aisée et le manque de larmes est fréquent, ce qui représente deux facteurs d’échec possibles. Cela étant dit, il n’est pas souhaitable de n’utiliser que des lentilles 7 jours/7 pour corriger sa presbytie. Le port prolongé des lentilles nuit à l’oxygénation de la cornée, en particulier pendant la nuit. Il en résulte une sécheresse de la cornée, puis à une altération des cellules qui constituent sa face interne. Celles-ci ne pouvant plus se renouveler, des complications peuvent affecter, à terme, la santé oculaire. Il est donc nécessaire d’utiliser en complément une paire de lunettes (à verres progressifs lorsque la vision de loin est également défaillante) à minima une journée par semaine. Et la chirurgie ? La presbytie peut se corriger par le laser, une opération réalisée par un chirurgien ophtalmologiste entrainé à cette technique, qui consiste à modifier la courbure de la cornée afin d’augmenter la profondeur de champ et ainsi compenser la presbytie. Les deux yeux sont traités différemment afin d’assurer à la fois la vision de près, intermédiaire et de loin (comme une lentille progressive). Cette technique est bien adaptée aux patients à la fois presbytes et hypermétropes. Chez le presbyte-myope, le principe de la « monovision » est privilégié, qui consiste très schématiquement à ne traiter qu’un œil, ou à n’effectuer sur celui-ci qu’une légère correction consistant à le rendre légèrement myope. Ainsi, l’un des yeux prend le dessus pour voir de loin (l’œil dominant), l’autre pour voir de près. On peut enfin remplacer le cristallin vieillissant par un implant progressif multifocal (possible avec ou sans cataracte). L’Inlay est la technique la plus récente, consistant à poser une petite lentille au sein de la cornée. Le recours à la chirurgie dépendra de l’âge du patient, de la stabilité de la presbytie, des autres troubles visuels et de la vision de loin.
4 min
Savez-vous à quoi sert la prostate et ce qu'est l'adénome de la prostate ?
Glande sexuelle masculine située sous la vessie, la prostate intervient dans la reproduction. Avec l'âge, elle peut s'hypertrophier et entraîner des troubles urinaires, qui sont les premiers signes d'un adénome de la prostate. Après soixante ans, près de deux hommes sur trois sont touchés. Etes-vous concerné ?
5 min
Le vin quotidien pèse sur le coeur des seniors
Peut-on continuer à boire un peu de vin à table en pensant faire du bien à notre coeur ? La réponse est non. Une étude porte un coup fatal aux bienfaits quotidiens du vin, même consommé avec modération.Faut-il déconseiller le vin aux seniors pour leur coeur ?On nous l'a toujours dit, voire prouvé à coups d'études scientifiques et médicales, le vin a des effets protecteurs sur le système cardiovasculaire. Sauf qu'a priori, même en très faible quantité, le petit verre de vin des seniors au dîner exerce aussi des effets délétères sur le coeur, faisant pencher la balance des bénéfices/risques dans le mauvais sens.Pour en arriver à cette conclusion, plus de 4.400 seniors de 75 ans ont régulièrement accepté de passer des électrocardiogrammes après avoir indiqué leur consommation quotidienne d'alcool. Les chercheurs constatent ainsi que l'alcool modifie non seulement le fonctionnement du coeur, mais aussi sa structure. Ces effets délétères sur le coeur sont d'autant plus marqués que la quantité journalière de vin consommée est élevé, mais aussi et surtout, ils s'observent dès deux verres de vin par jour chez l'homme et dès le premier verre chez la femme.Les inconvénients dépassent les avantagesMieux vaut donc s'abstenir dans la mesure où maintenant on sait que les inconvénients de l'alcool dépassent les avantages cardiovasculaires qui étaient jusque-là mis en avant.Rappelons qu'en matière de cancer, l'abstinence est déjà prônée, puisque là encore l'augmentation du risque se fait dès le premier verre... Source : e-santéIsabelle Eustache
min