En ce moment sur le Blog
- Page 16
Santé, prévention, complémentaire santé, qualité de vie au travail, nutrition : ces sujets vous intéressent ?
On vous accompagne pour y voir plus clair à travers nos articles et dossiers spéciaux.
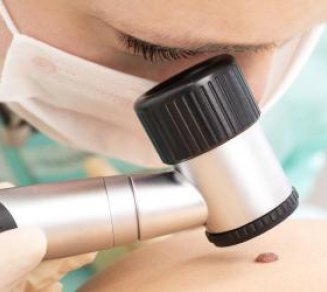
Cancer de la peau : 10 conseils pour s’en protéger
La semaine de sensibilisation au cancer de la peau est l'occasion de rappeler les précautions afin de limiter les risques d'avoir un mélanome. Cette semaine est également le moment d'effectuer un dépistage gratuit. C'est la bonne semaine pour prendre soin de sa peau. Du 14 au 18 mai, la sensibilisation au cancer de la peau est à l'honneur. A cette occasion, 300 dermatologues proposent de faire des consultations en cabinet ou par télé-dépistage afin de sensibiliser les Français. Chaque année, 80 000 cancers de la peau sont diagnostiqués. "Près de 70 % de ces cancers sont liés à des expositions excessives au soleil, principalement des expositions intermittentes et intenses pendant l'enfance", souligne la Direction générale de la santé. Certains gestes semblent tout bêtes mais peuvent réellement changer la vie. Comment prendre soin de sa peau et éviter un cancer ? Attention même en ville Il est important de rappeler que le soleil tape le plus fort à certaines heures. Il vaut donc mieux éviter l'ensoleillement entre 12 heures et 17 heures. Restez à l'ombre pendant ce temps-là. Ce conseil ne vaut pas que pour les vacances à la plage mais également pour la vie de tous les jours. Même si le temps est nuageux, les UV arrivent quand même jusqu'à votre peau. Il ne faut donc pas se fier au temps extérieur. Ne pas voir de soleil ne signifie pas qu'il n'existe pas de risque pour votre peau. D'ailleurs, en Bretagne, trois fois plus de mélanomes sont diagnostiqués par rapport à la moyenne nationale. Et ce malgré les nuages. Protégez-vous donc tous les jours quelques soit le degré d'ensoleillement. Les Français ne savent pas choisir leur crème solaire. La plupart prennent des produits indice 20 en pensant que cela fera l'affaire. Mais pour être vraiment bien protégé du soleil, il faut choisir une crème solaire indice 50 +.De plus, il est nécessaire de se remettre de la crème toutes les deux heures pour que le produit continue d'agir. On a tous tendance à mettre sa crème solaire quand on arrive sur la plage, mais il vaut mieux l'appliquer avant de sortir car il faut 15 minutes pour que son efficacité soit optimale. De plus, pensez à en remettre dès que vous sortez de l'eau même si celle-ci annonce résister à l'eau. Pour les enfants et les personnes pratiquant un sport aquatique en extérieur, ne mettez pas simplement votre maillot de bain mais prenez un vêtement spécialement conçu pour cette activité, et qui est anti-UV. La réverbération de l'eau augmente les risques d'attraper un coup de soleil. Ne pas exposer les enfants En cas de chaleur et soleil, ne vous baignez pas en plein soleil, mais choisissez de vous rafraichir à l'ombre. En effet, la réverbération augmente les risques d'attraper un coup de soleil. Même s'il fait chaud, il ne faut pas trop se découvrir, en particulier pendant les heures où le soleil tape le plus fort. Gardez toujours votre T-Shirt, des lunettes de soleil et un chapeau qui vous protègeront des rayons UV. En ce qui concerne les jeunes enfants, leur peau n'est pas encore suffisamment protégée pour faire face aux rayons du soleil. Il ne faut pas laisser votre enfant aller trop souvent au soleil et couvrez-le suffisamment. Si vous partez en vacances en montagne ou sous les tropiques, pensez à augmenter votre protection solaire. En effet, le soleil ne tape pas de la même façon selon les endroits de la planète. Tout au long de l'année, surveillez vos grains de beauté. Un grain de beauté peut changer d'aspect rapidement et il faut rester attentif. En cas de doute concernant un grain de beauté, rendez-vous chez un dermatologue pour un dépistage. Le cancer de la peau expliqué en vidéo https://www.dailymotion.com/video/x5k3c9l Source : Semaine de sensibilisation au cancer de la peau : "on note une augmentation de 10 % des cancers cutanés par an". 20 minutes. 14 mai 2018 Préserver sa peau face au soleil. Syndicat National des dermatologues - vénéréologues. Prévention solaire : en ville aussi, la vigilance est indispensable. Syndicat National des dermatologues - vénéréologues. Le soleil et les 10 commandements de protection - la charte du dermatologue. Syndicat National des dermatologues - vénéréologues. Manon Anger, journaliste santé - source : e-santé
3 min
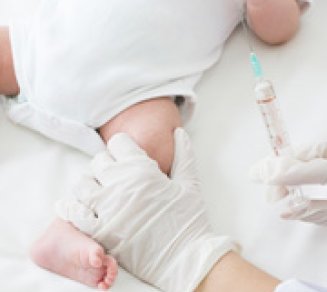
Le nouveau calendrier vaccinal 2018 apporte son lot de nouveautés
Comme promis, depuis le 1er janvier, onze vaccinations pédiatriques sont obligatoires. Elles conditionnent l’entrée en collectivité pour les enfants nés à partir du 1er janvier 2018. C’est la nouveauté phare de cette dernière édition élaborée par le ministère chargé de la santé. Cela entérine une décision qui a fait couler beaucoup d’encre tout au long de l’année 2017. 11 vaccinations obligatoires Désormais, 11 vaccinations sont obligatoires chez le nouveau-né et conditionnent l’entrée en collectivité (crèches, centres aérés etc.) pour les enfants nés à partir du 1er janvier 2018. Il s’agit des vaccinations contre la diphtérie, le tétanos, la poliomyélite (déjà obligatoires), la coqueluche, les infections invasives à Haemophilus influenzae de type b, l’hépatite B, les infections à pneumocoque, les infections invasives à méningocoque de sérogroupe C, la rougeole, les oreillons et la rubéole (ROR). Sauf contre-indication médicale reconnue et rare (en particulier allergie grave à l’un des composants du vaccin, réaction allergique grave suite à l’injection d’un précédent vaccin, immunodépression pour les vaccins vivants atténués comme le ROR), ces vaccinations doivent être pratiquées dans les 18 mois révolus de l’enfant et seront exigibles dès le 1er juin 2018 à l’entrée en collectivité et pour le maintien des enfants dans ces structures. Le Code de la santé publique prévoit l’admission temporaire des enfants n’ayant pas satisfait à l’obligation, en laissant un délai de trois mois pour se mettre en conformité avec la Loi. De nouveaux vaccins font leur entrée L’année 2018 marque l’arrivée dans le calendrier vaccinal de nouveaux vaccins dont les antigrippaux tétravalents, c’est-à-dire contenant non plus trois souches mais quatre contre la grippe saisonnière, pour mieux couvrir les souches grippales circulantes. Trois vaccins tétravalents contre la grippe disposent d’une autorisation de mise sur le marché. Ces vaccins existaient mais n’étaient pas remboursés jusqu’alors. Un nouveau vaccin à six souches vaccinales, contre la diphtérie, le tétanos, la coqueluche, la poliomyélite, l’Haemophilus influenzae de type b et l’hépatite B est désormais inscrit au catalogue des vaccins hexavalents. Mêmes souches, même indication que les autres déjà disponibles. Néanmoins, les experts conseillent de poursuivre tout schéma vaccinal entamé avec le même vaccin hexavalent. Des entrées… et des sorties ! Pour sa part, le Rouvax®, un vaccin monovalent (une seule souche) anti-rougeoleux sera définitivement indisponible dès le mois d’avril 2018. Il était utilisé chez les nourrissons âgés de 6 à 11 mois devant être vaccinés contre la rougeole dans un contexte de post-exposition ou de voyage en zone d'endémie. Lien sur le calendrier vaccinal : http://solidarites-sante.gouv.fr/IMG/pdf/calendrier_vaccinations_2018.pdf Les calendriers, détaillés en fonction des typologies de populations : https://www.mesvaccins.net/web/immunization_schedules Hélène Joubert, journaliste
3 min
Les Français négligent leur audition
Deux Français sur trois n’ont jamais fait contrôler leur audition. Ils seraient pourtant entre 12 et 14 millions à souffrir d’acouphènes, irréguliers ou permanents, selon l’enquête Ifop-JNA « Acouphènes et hyperacousie : fléaux du 21e siècle » réalisée à l’occasion de la 21e édition de la Journée Nationale de l’Audition. Que devient l’audition des Français ? Préserver son audition pour « bien vieillir » Récemment, les études ont mis en lumière l’impact de la surdité sur la démence et la dépression du sujet âgé, indiquant que le fonctionnement du cerveau est bel et bien lié en partie à la déficience auditive. Prendre soin de son audition, c’est donc se donner les moyens de vieillir en bonne santé. Or voilà, les Français sont encore trop peu sensibilisés à cet enjeu, comme l’a constaté l’enquête Ifop-JNA sur les acouphènes et l’hyperacousie* à l’occasion de la Journée Nationale de l’Audition 2018, et font très rarement contrôler leur audition. En dehors du cadre de la réglementation du travail qui considère les acouphènes comme des symptômes aggravants en cas de surdités professionnelles, ceux-ci ne sont pas reconnus parmi les handicaps invisibles invalidants. Pourtant, avec l’hyperacousie, ils perturbent l’état de santé et l’équilibre de vie. Un individu sur trois souffrant d’acouphènes a consulté Le phénomène des acouphènes n’a rien d’anecdotique : 28% de la population serait concernée, soit 14 à 17 millions de Français. Entre 2 et 4 millions en souffriraient de manière permanente. Dixit le sondage Ifop-JNA 2018, « les traumatismes sonores aigus ou chroniques liés aux loisirs et à la vie quotidienne sont cités comme première cause des acouphènes, devant le bruit au travail ». Les conséquences de l’écoute de musique amplifiée sont sans appel. Dr Jean-Luc Puel, président de l’association JNA* : « Associés à des hallucinations auditives, ces acouphènes sont restés longtemps dans le domaine de la psychiatrie. Ils relèvent en réalité autant de l’ORL dans la mesure où ils témoignent d’une souffrance de l’oreille interne, que de la neurologie, de la psychologie (l’intolérance est plus ou moins exacerbée en fonction de l’état psychologique ou de l’état physiologique du cerveau des patients Alzheimer ou déments), voire de la médecine interne (hypertension artérielle non traitée, par exemple) ». La moitié des personnes souffrant d’acouphènes ne consulte pas (60% des 15-17 ans et 67% des 18-24 ans). Lorsqu’elles consultent, elles ressortent pour la moitié sans solution (67% des 15-54 ans). En effet, la physiopathologie de ce symptôme est mal connue. D’où un nomadisme médical flagrant, exposant à une dégradation de l’état de santé, à une détresse psychologique, à l’absence de détection de maladies graves signalées par la présence d’acouphènes (neurinome de l’acoustique, maladie de Menière, etc...) et à une surconsommation de médicaments de type anxiolytiques. Des solutions existent pourtant, comme tenir à distance les acouphènes en appliquant les techniques d’habituation en vue de mieux gérer ces phases, enseignées par des psychologues, des praticiens de Thérapies Cognitivo-comportementales, des sophrologues. Porter des aides auditives peut aider lorsqu’une perte de l’audition est associée aux acouphènes. Celles-ci permettent de mieux comprendre la parole. Des programmes "acouphènes" sont intégrables aux aides auditives ; ils masquent l’acouphène ou le recouvrent. L’hyperacousie concerne 8% de la population Si quatre personnes sur dix souffrant d’acouphènes déclarent une perte auditive associée, le problème est encore différent chez les personnes dites hyperacousiques, c’est-à-dire dont le dysfonctionnement de l'audition occasionne une hyperfragilité de l'ouïe : certains sons normalement perçus comme désagréables sont alors vécus comme pénibles et même douloureux. Autre donnée de cette enquête Ifop-JNA 2018, l’hyperacousie concernerait 8% de la population. La gêne liée à ce symptôme serait même supérieure à celle due aux acouphènes. La moitié des individus en souffrance n’a pas consulté pour autant… Les 24-35 ans hypothèquent leur avenir auditif Plus spécifiquement, 56% des 15-17 ans souffriraient d’acouphènes (49% des 18-24 ans). En dépit de ce taux considérable, le contrôle de l’audition ne fait pas partie de leur priorité : près de 80% des moins de 35 ans n’ont jamais fait contrôler leur audition. Quant à la perte auditive associée aux acouphènes, elle toucherait un jeune sur cinq de moins de 35 ans (27% des 25-34 ans). Prévenir la survenue d’acouphènes est en grande partie une question de comportement en limitant les expositions sonores toxiques, tant de loisir (musique via les écouteurs ou en concert, bricolage …) que professionnelles, en portant des protections auditives et en accordant à son système auditif des plages de récupération. Journée Nationale de l’Audition, exemple d’une initiative locale A l’occasion de cette 21ème Journée Nationale de l’Audition, les Centres de Santé de La Mutuelle Générale Jack Senet et Broca (Paris) ont proposé des tests de dépistage auditifs gratuits en présence d’un médecin ORL. Le bilan de cette journée est édifiant puisque 45,50% des participants ont présenté une déficience auditive significative et 28% des acouphènes. En cas de pathologie auditive avérée, un rendez-vous complémentaire était proposé au patient dans des délais raccourcis." Pour plus d’informations : www.journee-audition.org et ligne « Audio Info Service » (0 810 200 219) France Acouphènes : www.france-acouphenes.org et au 0 820 222 213 * Dossier de Presse JNA 2018 Hélène Joubert, journaliste
5 min
Comment manger moins de viande ?
Cholestérol, cancer, triglycérides... Accusée de participer au développement de nombreux problèmes de santé, la viande est de moins en moins bien considérée. Problème : elle reste quand même particulièrement appréciée dans nos assiettes. Comment résister à une bonne entrecôte au poivre ? Un steak tartare ? Voici les conseils d'Anne Guillot, nutritionniste-diététicienne pour manger moins de viande.
3 min
Balance : comment bien se peser ?
Vous la connaissez : c’est votre meilleure amie ou ennemie, le compagnon de route de toute une vie pour la plupart d’entre vous ! Vous avez deviné ? Eh oui, c’est votre balance. Mais à quelle fréquence faut-il envisager un tête à tête ? Quotidiennement, plusieurs fois par jour ou toutes les semaines ? Quelles sont les erreurs à ne pas faire quand on monte dessus ? Réponses. Bien choisir sa balance Pourquoi se peser ? Se peser permet de savoir où on en est au niveau de son poids. C’est un indicateur pour bon nombre de pathologies. Sans pour autant en faire une fixation, il est utile de se peser. Au rayon des balances, le choix est de plus en plus vaste. De la simple balance à l’affichage imprécis, à la balance connectée en passant par la balance numérique à l’affichage plus fiable, il y en a pour tous les goûts et tous les budgets. Vous pouvez choisir entre avoir simplement un affichage de poids ou tout un panel d’indications intéressantes comme l’IMC (indice de masse corporelle), le pourcentage de masse grasse, de masse musculaire, le métabolisme de base…spécifique de l’impédancemètre. Il vous suffit pour cela d’y entrer votre âge, votre sexe, votre taille et le tour est joué. Deux précautions s’imposent pour obtenir un résultat fiable : ne posez pas votre balance sur une surface irrégulière comme un tapis mais plutôt sur du parquet ou du carrelage et toujours vous peser sur la même balance ! Quand faut-il se peser ? Voici les conditions idéales : le matin à jeûn, sans chaussure ni vêtements lourds ; idéalement en sous-vêtements et toujours dans les mêmes conditions ; ensuite remisez la balance dans votre placard. Ne la ressortez pas avant la semaine suivante. Pour prendre de la distance avec votre poids, pourquoi ne pas se baser sur un chiffre rond et oublier les décimales. On évitera la pesée après repas car les quantités ingérées vont avoir un impact sur votre pesée. Aussi, on évitera de se peser après le sport car vous avez perdu de l’eau donc poids erroné. Sauf certains qui se pèsent avant et après le sport pour avoir une idée des quantités d’eau perdues pour pouvoir s’hydrater correctement pendant sport. Pourquoi ne pas se peser tous les jours ? Tout simplement parce que le poids varie à plusieurs moments de la journée. En effet, selon votre consommation alimentaire, votre état de stress, de l’activité physique effectuée, de la température extérieure (chaleur ou froid), les variations d’eau dans l’organisme, selon votre période de menstruations pour les femmes (gratification de quelques kilos supplémentaires au compteur, jusqu’à 2 ou 3)…autant de facteurs qui peuvent influer sur votre poids. Donc vous comprendrez aisément qu’il est inutile de se peser plusieurs fois par jour au risque de voir la balance s’affoler et de devenir dépendant(e) de votre balance. La bonne fréquence : une fois par semaine. Mais surtout : Déculpabilisez si le poids affiché n’est pas celui escompté. Cela ne doit pas gâcher votre journée, ne doit pas miner votre moral. Relativisez et ne relâchez pas les efforts fournis. Dites-vous que ce sera mieux la semaine suivante. Hélène Joubert, journaliste
2 min
Sommeil : la mélatonine n’est pas recommandée à tout le monde
Prendre un complément alimentaire pour dormir, c'est un réflexe chez de nombreuses personnes. Mais ceux à base de mélatonine ne sont pas conseillés à toutes et à tous, selon l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail. C'est une hormone à qui on prête des vertus miraculeuses sur le sommeil. Mais elle n'est pas sans risque. 90 personnes ont souffert d'effets indésirables après avoir pris de la mélatonine, sous forme de compléments alimentaires. Selon l'Agence nationale de sécurité du médicament (Anses), qui centralise les déclarations, ce produit ne devrait pas être placé entre toutes les mains. Sur le papier, la mélatonine est librement accessible en pharmacie et parapharmacie. Chaque année, plus d'un million de boîtes s'écoulent. Mais mal prise, elle peut provoquer vertiges, irritabilité ou encore douleurs abdominales. Et pour cause. Certaines maladies à haut risque La mélatonine est surnommée l'hormone du sommeil, mais elle ne se limite pas à favoriser l'endormissement. Elle participe aussi à la régulation de l'humeur, du système immunitaire, de la température interne, de la motricité intestinale. En plus de cela, elle joue un rôle dans la dilatation des vaisseaux sanguins et l'inflammation. Pour cette raison, le recours à la mélatonine est réglementé en France. Ne peuvent être commercialisés que les compléments alimentaires qui apportent moins de 2 mg par jour. Mais dans son avis, l'Anses souligne "l'absence de données suffisantes sur l'innocuité de la consommation quotidienne" d'une telle dose. L'Agence veut donc aller plus loin dans ses recommandations. Un avis médical est particulièrement nécessaire pour les personnes souffrant de certaines maladies : l'épilepsie, l'asthme, les troubles de l'humeur, du comportement ou de la personnalité, mais aussi les individus sous médicaments. Car la prise de mélatonine peut déséquilibrer la pathologie ou limiter l'efficacité du traitement. Toujours prendre un avis médical Trois autres populations sont jugées à risque :les femmes enceintes ou allaitantes, les enfants et les adolescents. La prise de mélatonine doit être limitée autant que possible. Dernier conseil, avisé, de l'Anses : ne pas prendre de tels compléments alimentaires avant une activité nécessitant une vigilance maintenue. Conduire un véhicule, par exemple. Même sans facteur de risque particulier, il est conseillé de prendre conseil auprès d'un.e professionnel.le de santé.De manière générale, la prise de mélatonine "doit être évitée ou soumise à l'avis d'un médecin", tranche l'Anses. En ce qui concerne les risques sur la santé, l'Agence demande une harmonisation des réglementations en Europe. Et que des études de sécurité plus solides soient menées. Car certains effets ressentis n'ont pas pu être attribués directement à la mélatonine, bien que le doute subsiste. Source : Avis de l'Anses relatif aux risques liés à la consommation de compléments alimentaires contenant de la mélatonine, Anses, 11 avril 2018 Audrey Vaugrente, journaliste santé - Source : e-santé
2 min
Les traitements anti puces de vos animaux de compagnie peuvent être dangereux pour vos enfants
Plusieurs produits antipuces pour chiens et chats ont été retirés des rayons de magasins de jardinerie, révèlent nos confrères de Libération. Ces produits contenant notamment des pesticides dangereux pour le développement cérébral des enfants. Les parents ne pensaient pas qu'en soignant leur chien ou leur chat, ils pourraient mettre en danger leurs enfants. Et pourtant. Mettre de l'antipuces à son animal est loin d'être anodin pour la santé de la famille. Le quotidien Libération révèle le retrait de nombreux produits vendus dans des enseignes comme Botanic. Parmi eux : Frontline, Fiprokil, Effitix, Effipro. Contenant des insecticides neurotoxiques comme la tétraméthrine, ils peuvent être à l’origine de troubles cognitifs et de cancers. Ces antipuces contiennent aussi du fipronil qui est interdit d'utilisation par les agriculteurs français car trop nocifs pour les abeilles. Un produit trop nocif pour être utilisé en agriculture mais qui se retrouve chez vous comme l'avait révélée l'association Génération Futures en 2014. De plus, ce produit a été classé cancérigène possible par l'Environmental protection agency (EPA) américaine. Mais ce n'est pas tout. Une étude datant de mars et publiée dans le Journal of Alzheimer's Diseases souligne que le fipronil et son dérivé, le fipronil-sulfone, provoque chez le rat des changements dans le cerveau, souvent associés à la maladie d'Alzheimer. Les fabricants continuent d'utiliser ce produit alors qu'il n'est même plus efficace puisque puces et tiques ont développé une résistance. C'est pour cela que "les produits vétérinaires y mélangent de la perméthrine (Effitix) ou le non moins controversé pyriproxifène (Effipro) ou le méthoprène (Frontline)" souligne Jean-Marc Bonmatin, chercheur au CNRS et vice-président du groupe de travail sur les pesticides systématiques (TFSP), aux journalistes de Libération. Il explique ensuite que "cette nouvelle découverte doit absolument et urgemment conduire les autorités à se demander s'il ne serait pas temps de réévaluer l'autorisation du fipronil dans les produits pour animaux domestiques". "D'autant que plus on est exposé jeune à cette molécule, plus cela peut avoir des conséquences sur le neuro-développement, car c'est pendant la grossesse et les premières années que se construisent le système nerveux et le cerveau. Et je ne parle même pas de la santé des animaux domestiques", conclut-il. Les pesticides perturbent le développement cognitif de l'enfant La cohorte PELAGIE (perturbateurs endocriniens : étude longitudinale sur les anomalies de la grossesse, l'infertilité et l'enfance) a suivi 300 couples (mère et enfant) afin d'évaluer la neurotoxicité des pyréthrinoïdes de la grossesse jusqu'aux six ans. L'étude servait de base pour une autre étude réalisée par l'Inserm sur le développement cognitif des enfants se retrouvant en contact avec ces produits. La seconde cohorte PELAGIE concerne 287 des mères et leur enfant au sixième anniversaire de celui-ci. Deux psychologues sont venus au domicile de la mère afin d'évaluer les performances neurocognitives de l'enfant mais également constater l'environnement familial qui peut jouer un rôle sur le développement. Grâce aux urines de la mère, les chercheurs ont pu établir un lien entre les performances cognitives et les pesticides. Ils ont analysé l'urine de la mère durant sa grossesse puis l'urine de l'enfant à son sixième anniversaire. Ils ont constaté "qu'une quantité importante de deux métabolites chez l'enfant est associée à une baisse significative des performances cognitives", conclut l'Inserm. Mais le lien entre l'exposition de la mère pendant sa grossesse et le développement de l'enfant ensuite n'a pas pu être établi. Cécile Chevrier, chargée de recherche à l'Inserm et principale auteure de ces études indique que "bien que ces observations doivent être reproduites par d'autres études afin de pouvoir conclure définitivement, elles pointent sur la responsabilité potentielle à faibles doses des insecticides pyréthrinoïdes sur le développement cognitif". Source : Alerte sur les anti puces bourrés d'insecticides neurtoxiques. Libération. 7 avril 2018 Fipronil and other Pyrazole insecticides induce amyloid-B42 production. STM publishing house/ Impacting the wolrd of science. 7 mars 2018 Enquête expert 3 : exposition aux pesticides pertubateurs endocriniens. Générations Futures. avril 2014 Impact de l'exposition environnementale aux insecticides sur le développement cognitif de l'enfant de 6 ans. Inserm. 9 juin 2015 Pyrethroid insecticide exposure and cognitive developmental disabilities in children : the PELAGIE mother-child cohort. ScienceDirect. Septembre 2015 Manon Anger, journaliste santé Source : e-santé
3 min
Allergies alimentaires chez l’enfant : vers la fin du régime strict d’éviction ?
Les régimes d’éviction stricte, contraignants, sont encore très fréquemment prescrits chez les enfants allergiques alimentaires. Or, les études s’accumulent et confirment que le faible pourcentage d’enfants hyper-réactifs à l’arachide, à l’œuf etc. ne justifie pas que l’on mette toute une population d’enfants allergiques sous régime d’éviction strict. La grande majorité d’entre eux peut bénéficier d’un régime assoupli. Explications. Au nom du principe de précaution… Aujourd’hui, chez les enfants allergiques alimentaires, les protocoles de réintroduction des aliments sont fondés sur le seuil réactogène, c’est-à-dire que leur objectif est de provoquer une réaction. La progression des doses se fait toutes les 15 à 30 minutes. Or, en plus d’être risqués, ils ne permettent pas d’imputer de façon certaine la réaction survenue à une dose précise, la réaction allergique pouvant être rapide à la dernière dose, lente à la 4ème ou à plusieurs doses cumulées. Dr Martine Drouet (Unité d’Allergologie Générale, CHU d’Angers) : « Dans le doute, de nombreux régimes d’éviction stricts sont maintenus, alors même qu’ils ne sont pas justifiés ». Un régime assoupli pour 70% des enfants allergiques à l’arachide Pour tenter de libérer certains enfants des contraintes souvent inutiles d’un régime alimentaire strict, une étude a été conduite dans plusieurs centres d’allergologie français selon des critères de fiabilité élevés (en « double aveugle contre placebo »). L’objectif de l’essai MANOE était de mettre au point un test pratique et standard de réactivité allergique – ce qui n’existe pas à l’heure actuelle – au moyen de faibles doses croissantes d’allergènes alimentaires. En pratique, quatre petites doses d’aliments (arachide, lait de vache, œuf cuit, blé) ont été réintroduites toutes les 90 minutes chez les enfants de 1 à 16 ans ayant une allergie immédiate (via les anticorps IgE). Il ne s’agit plus alors de déclencher une réaction comme dans les protocoles de réintroduction, mais de vérifier la tolérance des petites doses sans, si possible, déclencher de réaction clinique. Les médecins ont pu ainsi repérer précisément la dose d’allergènes maximale tolérée par chacun des enfants de l’étude, et assouplir une bonne partie des régimes d’éviction. Les résultats obtenus avec l’arachide révèlent que les enfants hyper-réactifs aux protéines d’arachide ne sont pas si nombreux, moins de 30%. 71,7% des enfants de l’étude sous régime d’éviction strict étaient tolérants, c’est-à-dire sans symptômes ou avec des symptômes subjectifs. Ces enfants tolérants se sont vus prescrire un régime assoupli, c’est-à-dire l’autorisation de consommer des « traces » et de l’huile d’arachide. Vers un nouveau test de réactivité allergique ? Les visites de suivi à trois mois ont été rassurantes quant à la sécurité de la prescription du régime assoupli : seuls trois enfants ont présenté une réaction après consommation de traces, et celle-ci était mineure. Par ailleurs, les résultats avec les allergies à l’œuf cuit et au lait de vache étaient similaires, avec respectivement près de 80%, et de 83% d’enfants tolérants. Ces données vont être mises à l’épreuve à plus large échelle mais suggèrent d’ores et déjà que le pourcentage d’enfants réellement hyper-réactifs est faible. Dr Martine Drouet (Unité d’Allergologie Générale, CHU d’Angers), coordonnatrice de l’étude MANOE : « De plus, nous avons remarqué que le régime d’éviction est plus ancien chez les enfants non-tolérants que chez les tolérants, illustrant le fait que le risque de non-tolérance augmente avec la rigueur du régime. Parce qu’un régime d’éviction strict conduit sur le long terme semble favoriser l’intolérance, il est impératif s’assouplir le régime alimentaire de ces enfants ; on ne leur rend pas service en les maintenant sous régime d’éviction ». D’après une interview du Dr Martine Drouet (Unité d’Allergologie Générale, CHU d’Angers), et le suivi des Journées francophones de nutrition (décembre 2017, Nantes) par Hélène Joubert, journaliste
3 min
Diagnostic, traitements… la sclérose en plaques fait sa révolution
Traiter précocement grâce à un diagnostic plus rapide est l’une des avancées dans la sclérose en plaques en 2018. Elle s’accompagne de l’arrivée de nouveaux traitements encore plus performants. La prise en charge de la SEP amorce un tournant décisif. Diagnostiquer tôt, traiter tôt La sclérose en plaques (SEP) est une maladie inflammatoire qui attaque le système nerveux central, en particulier la gaine de myéline qui protège les neurones, ce qui altère progressivement la transmission des influx nerveux. Ces dernières années, les chercheurs ont compris que ça n’était pas parce qu’une personne ne cumulait pas les poussées visibles (cliniques) de la maladie que cette dernière n’était pas en train de progresser. En effet, pour une nouvelle poussée clinique, un malade atteint de la forme récurrente-rémittente (alternance de poussées et de "calme plat") fait cinq à dix poussées passant inaperçues, sauf à l’Imagerie par résonnance magnétique (IMR). Il ne faut donc plus attendre pour traiter ce patient qu’il fasse d’autres poussées cliniques. Une nouvelle attitude diagnostique et, par conséquent, thérapeutique consignée dans les toutes premières recommandations européennes parues en décembre 2017 *. On sait depuis quelques années le bénéfice d’un traitement de fond instauré le plus tôt possible, principalement dans les formes récurrentes-rémittentes (85% des malades), tant sur le plan fonctionnel que vis-à-vis de la progression de la maladie sur le plan radiologique. Pr Patrick Vermersch (chef du service de neurologie à la clinique de neurologie du CHRU de Lille : « Le pronostic à moyen et à long terme reposant sur le contrôle le plus rapide possible de la maladie, le diagnostic de SEP peut dorénavant être posé dès le premier épisode de poussée caractéristique, contre deux auparavant. A partir de maintenant, dès la première manifestation clinique ou stade de "syndrome clinique isolé", une IRM (repérant une dissémination des lésions dans l’espace) peut valider le diagnostic de SEP ». Un premier médicament dans les SEP progressives d’emblée Chez 15% des malades, la SEP progresse dès le début de façon continue, contrairement à la forme plus courante dite « récurrente-rémittente » ou les poussées cliniques alternent avec des phases de retour au calme. Cette forme de SEP dite « progressive primaire » était jusqu’alors le parent pauvre de la SEP vis-à-vis du traitement. Depuis janvier 2018, ça n’est plus le cas avec l’arrivée du premier médicament injectable (anticorps monoclonal ocrélizumab) administré chaque semestre. En ciblant les lymphocytes B, chefs d’orchestre de l’inflammation au niveau du système nerveux central, cet immunosuppresseur freine de près de 25% la progression du handicap neurologique. Un pas de géant avec cette molécule qui profite aussi aux formes récurrentes-rémittentes. Traitement : plus fort, plus vite Le mot d’ordre des premières recommandations européennes sur les thérapeutiques dans la SEP publiées en octobre 2017** est de ne plus attendre l’échec des médicaments de première ligne (moins efficaces mais mieux tolérés) pour recourir rapidement à des molécules plus puissantes de seconde ligne dans les formes récurrentes-rémittentes. Celle-ci est constituée de ce nouvel immunosuppresseur (ocrélizumab) et d’un autre arrivé sur le marché fin 2017 (alemtuzumab), venant en renfort des molécules déjà disponibles fingolimod (immunosuppresseur par voie orale) et natalizumab (première "biothérapie" par anticorps monoclonal dans la SEP datant d’une dizaine d’années). Pour être plus incisif et efficace dans l’escalade thérapeutique, le médecin ne se fonde désormais plus uniquement sur le constat de poussées cliniques mais sur des signes d’activité visibles à l’IRM. D’autres molécules sont sur le point de venir gonfler les rangs de ces thérapies ultra-puissantes, courant 2018 et 2019, telle la cladribine, anti-inflammatoire surpuissant qui réduit à néant l’activité anti-inflammatoire pendant deux ans. Pr Vermersch : « L’alemtuzumab et la cladribine "reconstruisent" le système immunitaire. La maladie auto-immune qu’est la SEP est un équilibre entre les lymphocytes autoréactifs et les lymphocytes régulateurs. Ces traitements détruisant les lymphocytes, lorsque le système immunitaire se régénère, il tend alors vers un profil plus régulateur qu’auto-réactif ; l’inflammation est calmée pour au moins deux ans ». Vitamine D pour tous C’est désormais consensuel : toutes les personnes atteintes de SEP doivent être supplémentées à raison de 100 000 UI (unités internationales) deux fois par an, en automne et hiver. Aucun dosage préalable n’est nécessaire. On s’est rendu compte que l’évolution de la maladie était moins rapide chez les patients SEP non carencés. D’après un entretien avec le Pr Patrick Vermersch (chef du service de neurologie à la clinique de neurologie du CHRU de Lille. * Lancet Neurol. Published online 21 Dec 2017. doi: 10.1016/S1474-4422(17)30470-2 ; ** ECTRIMS-EAN guidelines. 27/10/17 Hélène Joubert, journaliste
3 min
Travail à domicile, coworking, télétravail… les nouveaux modes de travail
Travailler seul, éviter le travail en équipe, gagner en concentration en fuyant les open-spaces imposés, s’épargner les trajets maison-boulot… certains travailleurs ont trouvé la parade : négocier un ou plusieurs jours de télétravail hebdomadaires ou se mettre à leur compte et piloter seul leur petite entreprise. Mais voilà, cela exige une rigueur de travail pour ne pas se laisser déborder, ne pas procrastiner et ne pas déprimer.
4 min
Les femmes ne sont pas épargnées par l'insuffisance cardiaque
Dans l’insuffisance cardiaque, la "pompe cardiaque" est devenue incapable de fournir un débit sanguin satisfaisant aux besoins de l’organisme. Si les femmes sont aussi concernées que les hommes, la maladie a ses spécificités toutes féminines. Une insuffisance cardiaque un peu particulière L’insuffisance cardiaque est une maladie du cœur relativement fréquente puisqu’elle touche 1 à 2% de la population au minimum, soit un million de Français. Au long cours, elle se répercute sur l’ensemble des organes, qu’ils soient rénaux, digestifs ou musculaires. C’est la première cause de mortalité cardiovasculaire devant l'infarctus du myocarde et l'hypertension artérielle. Alors que certaines maladies cardiovasculaires se retrouvent plus souvent chez les hommes, tel le syndrome coronaire aigu (infarctus du myocarde), l’insuffisance cardiaque n’est pas sexiste. Autant de femmes que d’hommes en souffrent (voire même un peu plus de femmes, selon certaines études), probablement parce que tous partagent les facteurs de risque qui font le lit de l’insuffisance cardiaque comme un diabète, une hypertension artérielle, un excès de LDL-cholestérol, un tabagisme ou un surpoids. Dix ans d’écart L’insuffisance cardiaque au féminin se manifeste à un âge plus avancé. Les femmes sont en moyenne plus âgées d’une dizaine d’années que les hommes (70-85 ans contre 65-75 ans). Pr Damien Logeart, co-fondateur de « FRESH », l’Observatoire Français de l’Insuffisance Cardiaque (FREnch Survey on Heart failure), Hôpital Lariboisière (Paris) : « C’est d’ailleurs pour cette raison que chez elles, des symptômes atypiques s’en mêlent, comme des palpitations, des douleurs abdominales, des malaises, des syndromes confusionnels, expliquant un retard au diagnostic relativement courant. Cependant, de façon globale, aucune réelle différence sur le plan des symptômes ne ressort réellement. Ils ont été regroupés en 2017 sous l’acronyme « EPOF » pour Essoufflement (dyspnée), Prise de poids rapide, Œdèmes et Fatigue excessive. » La seconde particularité est la forme d’insuffisance cardiaque : les femmes ont davantage d’insuffisance cardiaque dite à fraction d'éjection ventriculaire gauche préservée que les hommes et un peu moins d’insuffisance cardiaque à fraction d'éjection ventriculaire gauche réduite, ce dernier type étant souvent la conséquence d’un infarctus du myocarde, qui touche moins fréquemment les femmes que les hommes. En revanche, l’insuffisance cardiaque à fraction d'éjection préservée étant notamment liée au vieillissement, à l’hypertension artérielle, à l’obésité etc., elle concerne en toute logique plus fréquemment les femmes que les hommes. La prise en charge s’améliore C’est un constat général, des inégalités de genre en matière de soins existent, même si elles tendent à se réduire. Une étude a mis en lumière que les femmes recevraient moins de soins que les hommes en cas d’hospitalisation pour une insuffisance cardiaque aiguë. On leur proposerait aussi moins souvent des traitements médicamenteux efficaces ou des procédures interventionnelles et chirurgicales. Un âge plus avancé, une moins bonne tolérance médicamenteuse sont quelques-unes des explications avancées. Néanmoins, la prise en charge de l’insuffisance cardiaque a fait de gros progrès. Le traitement repose sur une polythérapie médicamenteuse, des mesures diététiques, l’exercice physique et parfois certaines prothèses rythmiques (défibrillateur…). De nouvelles recommandations européennes dans la prise en charge de l’IC en 2016 ont précisé la place de ces traitements et ont aussi apporté des nouveautés dont l’ajout d’une nouvelle classe de médicaments très efficaces (antagonistes mixtes des récepteurs à l’angiotensine II et de la néprilysine) qui remplace avantageusement dans certains cas les médicaments classiques (inhibiteurs de l'enzyme de conversion et antagonistes du récepteur de l'angiotensine II). Ce médicament a un double mécanisme d'action : il diminue la pression artérielle et l’effort du cœur, et ce qui est nouveau, empêche la dégradation de molécules bénéfiques pour le cœur (peptides natriurétiques). Pr Damien Logeart : « L’analyse des registres de patients révèle une utilisation plus optimale des médicaments. Par exemple, les inhibiteurs de l'enzyme de conversion (IEC) et les bétabloquants prescrits chez 70% des patients il y a 15 ans, le sont aujourd’hui chez 85 à 90%. » L’insuffisance cardiaque post-accouchement L’insuffisance cardiaque du post-partum est liée à une maladie du muscle cardiaque du péri-partum avec une prévalence de moins de 1/ 1 000 accouchements en France. Chez certaines femmes, sans que l’on en connaisse précisément les raisons ni que l’on soit en mesure de repérer en amont celles à risque, l’hormone de l’allaitement (la prolactine) provoque une altération de la fonction du ventricule gauche cardiaque, d’où l’insuffisance cardiaque, pouvant se déclarer jusqu’à six mois après l’accouchement. Seule une insuffisance cardiaque du post-partum sur deux est réversible. Hélène Joubert,journaliste d’après un entretien avec le Pr Damien Logeart, co-fondateur de « FRESH », l’Observatoire Français de l’Insuffisance Cardiaque (FREnch Survey on Heart failure).
3 min
La pause déjeuner : so frenchy !
La pause déjeuner est une particularité bien française, tant par sa durée que par sa ponctualité : 77% des Français s’arrêtent à midi pour déjeuner. Pourquoi un tel succès ? Que fait-on pendant cette coupure du milieu de journée ? Avec qui et que mange-t-on ? Quant aux bénéfices, ils commencent à être bien appréhendés : nutritionnels, sociaux, bien-être, détente? À tel point que le modèle français commence à s’imposer dans les autres pays? À l’instar du mois d’août où la France tourne au ralenti, inutile de chercher à joindre un collègue, un parent ou un ami entre midi et 14 heures : c’est la pause déjeuner ! Et elle est sacrée : selon une étude réalisée dans 14 pays par le groupe Edenred-Ticket Restaurant en avril 2016 auprès de 2.600 personnes, 77% des Français font une « vraie » pause déjeuner, de plus de 30 minutes, contre 27% des Britanniques, 36% des Américains, 54% des Belges et 57% des Allemands. Les Italiens se situent juste derrière (68%), suivis par les Japonais (62%) et les Brésiliens (59%). Que font les Français pendant leur pause méridienne ? Cette coupure en milieu de journée est de plus en employée pour faire du sport ou des courses en avalant un sandwich, mais elle reste avant tout consacrée à un repas traditionnel, pris à table, et qui selon un rapport du Ministère du travail dure 1h20. Cette pause méridienne est également étonnante de par sa ponctualité : 53% des actifs s’arrêtent entre 12h et 13h30 (c’est aussi le cas à la maison). La pause déjeuner : avec qui ? La pause déjeuner est avant tout un moment de détente (pour 56% des personnes interrogées) et de convivialité. Les actifs mangent rarement seuls. Ils se sustentent tranquillement, assis, et partagent leur repas avec d’autres : avec des collègues au restaurant ou à la cantine, prolongeant ainsi la vie professionnelle, ou à la maison en famille ou avec des amis, valorisant ainsi vie privée et sociale. Outre le plaisir de manger, l’alimentation fait partie des sujets clés à part entière qui nourrissent les conversations et les échanges (qu’as-tu choisi ? Je vais prendre la même chose. Tu me feras gouter?), au même titre que le boulot, les actualités, le sport, les enfants? Que mangent-ils ? C’est le repas le plus long de la journée, mais aussi le plus complet : 37% des déjeuners sont structurés autour de 3-4 composantes, contre 26% des diners. On mange de la viande, des légumes, de la baguette croquante, du fromage, du dessert et on diversifie. Les gouts et les textures sont importants dans la mesure où ils contribuent au plaisir. Malgré tout, la formule entrée-plat-dessert ne représente que 13% des choix. Au restaurant, c’est le plat-dessert qui prédomine, loin devant l’entrée + plat. Autrement dit, le dessert tient une place particulière. Les Français terminent leur repas sur une note sucrée (chocolatée dans 80% des cas), d’où le succès croissant du café gourmand. Est-ce bon pour leur santé ? Plaisir, détente, convivialité : oui, la pause déjeuner contribue certainement au bien-être et à la bonne santé des Français ! Encore faut-il qu’elle soit nutritionnellement équilibrée. Et elle l’est le plus souvent puisque comme on l’a vu les déjeuners sont variés, diversifiés et complets, d’autant plus que l’offre s’est fortement développée dans ce sens, cantines et restaurants proposant des formules de bonne qualité nutritionnelle. Le « fait maison » se développe également, avec notamment la mise à disposition des actifs de « coin cuisine » dans les entreprises. À ce jour, il n’existe par d’argument négatif qui tienne pour dissuader les Français de s’adonner à leur pause déjeuner. Excepté peut-être les entreprises qui pourraient lui reprocher sa durée et son extrême ponctualité ? Qu’en pense l’entreprise ? Eh bien non, l’entreprise y trouve elle aussi son compte ! En effet, une longue pause en milieu de journée et un repas structuré dans une ambiance agréable contribuent aux performances des salariés. Se retrouver à partager un repas contribue à échanger et à nouer des liens entre collègues, voire à poursuivre des conversations professionnelles dans un climat de détente et de convivialité. Ainsi, loin d’être un frein à la productivité française, la pause déjeuner joue plutôt un rôle de booster de l’efficacité professionnelle. Concernant le contenu de l’assiette, il contribue à recharge les batteries. C’est pourquoi l’entreprise veille à ce que le repas soit nutritionnellement le plus équilibré possible, sachant qu’un régime alimentaire trop riche ou inversement trop pauvre augmente le risque d’accident, d’absentéisme et de maladies. Marion Garteiser, journaliste santé
4 min
La pause-déjeuner, c’est sacré
Leur pause déjeuner, les Français y sont très attachés même si, avec les années, celle-ci s’est raccourcie et a pris différentes formes. Repas traditionnel, consommation sur le pouce de produits issus de la vente à emporter ou de "lunch box" faites maison, la coupure du déjeuner a lieu majoritairement à l’extérieur, sur le lieu de travail ou au restaurant. Mais finalement, peu importe la manière, l’important est de conserver une pause-repas équilibrée. Outre le plaisir de manger, elle entretient aussi un lien social précieux. Hélène Joubert, journaliste Pause déjeuner, l’exception française résiste Trois Français sur quatre mangent toujours trois repas par jour. Un quart se contente de deux repas, le plus souvent en sautant le petit-déjeuner. La pause déjeuner est donc sauve ! Elle a lieu majoritairement à l’extérieur (35% des Français), sur le lieu de travail ou au restaurant entre collègues ou amis. Un quart prend ses trois repas à la maison en famille. Ceux qui sont seuls au domicile déjeunent devant la télévision ou en écoutant la radio. Quoi qu’il en soit, impossible de concevoir une journée de travail sans un repas à midi pour 58% des salariés français. Mais la réalité est là : le temps accordé à la pause déjeuner est passé de 1h30 avant les années 2000 à 22 minutes en moyenne aujourd’hui. En revanche, comme il y a vingt ans, les Français se mettent à table aux mêmes heures : à 12h30, 57% d’entre eux sont en train de déjeuner. La vague du "home made" ne se dément pas Le repas se passe à 48% à table ; les autres préférant à part égale « une balade et un petit en-cas » ou « un sandwich au bureau ». Mais avec les décennies, la vente à emporter a séduit les cadres au point qu’elle devance la restauration traditionnelle avec près de 54 % de parts de marché (chiffres 2012). De plus, 53% des salariés apportent leur propre repas, en majorité des femmes, pour des raisons d’ordre économique et de maîtrise nutritionnelle. En effet, la vague du "home made" est devenue une tendance de fond. Livres, blogs etc. guident la composition de la « lunch box » ou boîte à repas afin qu’elle soit un vrai repas élaboré et équilibré. Le tout préservé dans des boîtes ergonomiques, compartimentées et isothermes. Que dit la Loi ? Le Code du travail impose un temps de pause minimum de vingt minutes pour tout temps de travail journalier d'au moins six heures. Mais les conventions collectives peuvent être plus généreuses. Par ailleurs, une convention ou un accord d’entreprise ou d'établissement ou, à défaut, une convention ou un accord de branche, peut prévoir une rémunération des temps de restauration et de pause (article L3121-6 du Code du Travail). Petite information pouvant s’avérer utile, un accident survenu pendant la pause déjeuner est déclaré comme accident du travail uniquement s'il a lieu dans le restaurant d'entreprise ou inter-entreprises. Indispensable à notre corps, à notre esprit… et à notre tour de taille Il faut bien comprendre que la nécessité de la pause déjeuner est en relation avec notre organisation sociétale et du travail. Du point de vue physiologique, elle est indispensable afin de fournir des apports nutritionnels ainsi que pour réduire le stress et relancer la concentration ; le cerveau pouvant rester concentré de manière continue tout au plus 45 minutes. Enfin, déjeuner chaque jour semble prémunir de la prise de poids. Privé de cet apport, le corps se trouve alors en restriction calorique et aura tendance à stocker les graisses. Les règles d’une pause déjeuner équilibrée Pas question de distribuer les bons et les mauvais points. Que l’on déjeune au restaurant, d’une salade au bureau ou à la cantine d’entreprise, il suffit de respecter quelques règles diététiques basiques : Un adulte doit ingérer 2 000 kilocalories quotidiennes en moyenne, dont 800 kcals apportées par le déjeuner. La qualité compte, la quantité aussi. Le déjeuner doit fournir 800g de matière. D’où le risque de rester sur sa faim si l’on se nourrit d’une simple salade, de légumes en excluant les féculents. Les chercheurs ont d’ailleurs constaté un piège : moins le volume est important, plus la concentration énergétique a tendance à être élevée. L’apport en nutriments est aussi important. Il est rarement suffisant dans le cas d’un simple menu « plat-café ». La composition idéale est la suivante : une entrée (crudités, soupe), un plat constitué d’une source de protéines (viande/poisson/œuf) - le nutriment connu comme le plus satiétogène au long cours - accompagné de légumes/féculents. Ces derniers sont une source de glucides (sucres) à libération lente. Un yaourt et un fruit (fibres) terminent le repas. Ne pas avoir la main lourde sur les sucres et les graisses (lipides). Les sucres (pâtes, fruits) sont indispensables au fonctionnement cérébral. En trop grand quantité, ils favorisent la somnolence après repas (post-prandiale). Risque identique avec les lipides : outre le fait de déséquilibrer la ration alimentaire, en ingérer en trop grande quantité ralentit la digestion. Eviter de boire de l’eau gazeuse pendant le repas pour ne pas perturber la digestion et dans l’idéal boire avant le déjeuner sont deux idées fausses. Il est en effet possible d’étancher sa soif à n’importe quel moment du repas. Le gaz ne constitue pas une gêne en soi car il est éructé. Dr Patrick Serog, médecin nutritionniste (Paris) : « Il faudrait consacrer 30 minutes au déjeuner, au minimum 20 à 25 minutes. La satiété se faisant sentir une quinzaine de minutes après la première bouchée, manger plus vite c’est prendre le risque de manger plus. Manger devant son écran est aussi un écueil à éviter. Se nourrir en pleine conscience permet au cerveau de mieux intégrer les aliments consommés et d’adapter les quantités ingurgitées ». D’après un entretien avec Dr Patrick Serog, médecin nutritionniste (Paris), co-auteur avec le chef multi-étoilé, Yannick Alléno « Bien déjeuner dans ma boîte ». Références : Enquête Inserm-CNRS 2015/Riou et coll. PLoS One, édition en ligne du 3 mars 2015/Étude Malakoff Médéric « Les habitudes des salariés au déjeuner et leur perception des maladies cardio-vasculaires. Mai 2012/CREDOC Consommation et modes de vie N° 232 • ISSN 0295-9976 • Septembre 2010/Enquête Monster Europe 2012 http://www.monster.fr/conseil-carriere/article/pause-dejeuner-des-salaries-europeens.
4 min
Les antibiotiques, c’est encore automatique
Au vu des derniers chiffres sur la consommation d'antibiotiques des Français en 2016 qui viennent d’être publiés par l'Agence nationale de sécurité des médicaments, il n’y a pas de quoi se réjouir : la France reste dans le peloton de tête des consommateurs et certains niveaux d’antibiorésistance demeurent préoccupants. La France, 3ème consommateur européen d'antibiotiques L’objectif d’une baisse de la consommation de 25% d'ici à 2018 comme l'avait préconisé le « Plan national d'alerte sur les antibiotiques 2011-2016 » n’aura pas été atteint. Au contraire, la tendance repart à la hausse, comme observé depuis 2010, dix ans après la fameuse campagne dont le slogan était « Les antibiotiques, c’est pas automatique ». Selon le rapport*, « entre 2015 et 2016, la consommation en ville a ainsi augmenté de 1,3%, repassant au-dessus de 30 doses définies journalières pour 1 000 habitants et par jour (30,3 contre 29,9 en 2015) ». Ce qui place la France très au-dessus de la moyenne européenne (21,9 DDJ/1000H/J) et même au niveau international selon le panorama 2017 de l'Organisation de coopération et de développement économiques (OCDE). Le slogan actuel, "Soyons concernés, soyons responsables" parviendra-t-il à inverser la tendance ? Antibiotiques, un bilan en demi-teinte En ville, la consommation d’antibiotiques a diminué entre 2000 et 2016. Cette baisse a été importante entre 2000 et 2005 (de 33,4 à 27,1 DDJ/1.000H/J), mais la consommation s’est stabilisée entre 2006 et 2011, puis est repartie à la hausse, avec une croissance de 5,6% entre 2011 et 2016 (de 28,7 à 30,3 DDJ/1000H/J). Toujours en ville, deux prescriptions sur trois ont été réalisées dans le cadre d’affections ORL et d’affections des voies respiratoires basses. Léger mieux pour les antibiotiques « critiques » Un peu d’espoir ? Les antibiotiques « critiques » car générateurs de résistances bactériennes (amoxicilline + acide clavulanique ; céphalosporine de 3è et 4è génération ; fluoroquinolones) a perdu un point et demi, passant de 36,5% à 35%. Notamment, la prescription de l’association amoxicilline/acide clavulanique s’est stabilisée en 2016. Les céphalosporines de 3e et de 4e génération ont, pour leur part, reculé de 30,5% et de 8,9% entre 2006 et 2016. Cet effort proviendrait des soins de ville ; la consommation d'antibiotiques l'hôpital étant restée stable en 2016. Pour autant, certains niveaux d’antibiorésistance restent préoccupants. Par exemple, en ville, la part des bactéries Escherichia coli résistantes aux céphalosporines de3e génération a triplé entre 2008 et 2016, actuellement à 4,2%. Idem à l’hôpital où la résistance d’E. Coli est passée de 2% en 2006 à 11,2%. Point encourageant, le fait que spécifiquement, chez les 16-65 ans, l’évolution des prescriptions d’antibiotiques en médecine libérale (hors Affections de Longue Durée) a régressé de 7,1% depuis 2011, soit deux millions de prescriptions évitées en 2016. Pour améliorer encore la situation, des pistes sont envisagées, comme la dispensation d’antibiotiques à l’unité et non par boites entières ou la réduction de la durée de l’antibiothérapie. Les initiatives en santé humaine pourraient s’inspirer de celles conduites en santé animale où les restrictions drastiques d’usage des antibiotiques ont produit leur effet avec une réduction de 37% de l’exposition des animaux aux antibiotiques entre 2011 et 2016. En conséquence, la résistance d’E. Coli aux céphalosporines de 3e et de 4e génération chez les animaux recule fortement. * Rapport du 18 novembre 2017/ Consommation des antibiotiques en France en 2016. http://ansm.sante.fr/S-informer/Points-d-information-Points-d-information/L-ANSM-publie-un-rapport-sur-la-consommation-des-antibiotiques-en-France-en-2016-Point-d-Information Hélène Joubert, journaliste
2 min
Faire du sport après 65 ans, c’est tout bénéfice !
En matière de bien-être général et de santé, l’activité physique a fait ses preuves. A tout âge. Les données scientifiques se sont accumulées en faveur d’une activité physique régulière modérée à intense dans l’optique de retarder l’apparition de maladies chroniques liées à l’âge - maladies cardiovasculaires, diabète, cancer - mais aussi de repousser l’espérance de vie. L’activité physique, aux bienfaits innombrables Outre ses effets sur la qualité du sommeil, s’astreindre à une activité physique régulière et soutenue est en quelque sorte prendre une assurance vis-à-vis de risques majeurs comme le cancer et les maladies cardiovasculaires. Il a été démontré qu’elle réduisait les risques de cancer (sein, colon), d’hypertension, de maladies cardiaques, d’accident vasculaire cérébral, de diabète et de dépression. En guise d’exemple, cette pratique assidue baisse d’un tiers la mortalité cardiovasculaire. L’activité physique régulière agit à titre préventif en divisant par deux le risque de développer un diabète de type 2 chez les personnes à risque (ayant un parent diabétique). L’activité agit de plus comme un traitement : elle diminue de 45% le risque de récidive dans le cancer du sein, améliore des symptômes dans la bronchopneumopathie chronique obstructive (BPCO) avec une efficacité comparable voire supérieure aux traitements médicaux. Elle soulage aussi les symptômes tels que la fatigue due au traitement par chimiothérapie ou la douleur dans l’arthrose, les rhumatismes inflammatoires etc. Du côté de la bonne santé physiologique de l’organisme, l’activité physique améliore la densité osseuse, les capacités respiratoires et l’équilibre. Elle limite le processus de la fonte musculaire (ostéopénie) inéluctable après 50 ans. Or tout est lié : plus l’on perd du muscle, plus l’on perd aussi de l’os. Pr Véronique Coxam, INRA, responsable de l’Equipe Alimentation Squelette et Métabolisme, au sein de l’UMR 1019 (Clermont-Ferrand) : « La baisse de la quantité de masse musculaire est parfaitement corrélée à celle de la densité minérale de l’os. C’est la qualité même du muscle (de la cuisse) qui permet de prédire le risque de fracture, quel que soit le niveau de densitométrie osseuse. La perte progressive et élevée de la masse, de la force et de la fonction musculaires au cours du vieillissement (sarcopénie) est un facteur de risque désormais reconnu d’ostéoporose. Ne pas « se bouger » expose donc à un surrisque de chutes mais aussi de fractures et à un état de fragilité général ». L’activité physique après 70 ans, pour repousser l’espérance de vie Une étude australienne*, première du genre tant par ses résultats que par les caractéristiques des personnes inclues (1705 hommes d’âge moyen 77 ans) est parue en octobre 2017. La plupart des études ne tiennent pas compte de l’évolution de la pratique de l’activité physique dans le temps et très peu recrutent des participants âgés de 80 ans et plus. Au final, après cinq ans de suivi, il semblerait que les seniors pratiquant une activité physique intense, ainsi que ceux augmentant leur vitesse de marche au cours du temps – un critère déterminant – auraient une meilleure espérance de vie, du fait de la réduction des mortalités toutes causes confondues, par cancer et cardiovasculaire. Le sport n'est pas réservé aux jeunes ! Avec l’âge, le risque est de s’essouffler, de prendre du poids et de se raidir. En conséquence, travailler son endurance et sa souplesse devient nécessaire. Certaines activités physiques jouent plus sur le versant cardiovasculaire (nage, vélo, course à pied, zumba). En pratique, pour prendre soin de son cœur, il est conseillé de miser sur la durée plutôt que la puissance (au moins 20 minutes deux fois par semaine d’une activité continue). Certaines activités physiques renforcent les os (marche active ou nordique), d’autres les muscles, la souplesse et l’équilibre (aquagym, tai-chi, yoga, gymnastique adaptée avec barre au sol, marche énergique dans l’eau ou « longe-côte »/) ou l’adresse et la coordination (golf, tennis, tir-à-l ’arc etc.). Pour toutes ces pratiques physiques, la fréquence et la durée doivent rester raisonnables. Il n'est question ni de réaliser des performances ni de s'épuiser. Vérifier son aptitude à la pratique sportive Avant toute remise au sport et même à intervalles réguliers chez les habitués, des bilans d’aptitude et de surveillance s’imposent chez les seniors. L’appareil locomoteur doit être examiné, en vue de repérer d'éventuelles douleurs articulaires, déviations de la colonne vertébrale etc. qui pourraient gêner la pratique sportive, voire aggraver l’état existant. Un check-up est recommandé d’autant plus que la personne souhaite se remettre au sport après une période d’inactivité. Au niveau cardiaque, dès 50 ans et a fortiori après 65 ans chez l’homme, il faut envisager un bilan systématique avec son médecin. Chez la femme, le tout premier bilan peut être retardé vers l’âge de 55-60 ans si elle n’est ni diabétique ni fumeuse car ses hormones la protègent jusqu’à dix ans après la ménopause. Par la suite, l’examen est à répéter tous les 5 ans. Le contexte est primordial : si l’on a des problèmes familiaux cardiaques (infarctus du myocarde avant l’âge de 50 ans), des bilans réguliers reviennent tous les 2 à 3 ans. Le bilan classique comprend une numération formule sanguine (analyse quantitative et qualitative du sang : globules rouges et blancs, plaquettes), un dosage de la créatinine pour vérifier l’état de la fonction du rein, une glycémie à jeun (taux de sucre dans le sang) ainsi que les explorations lipidiques comprenant le mauvais cholestérol (LDL-cholestérol), le bon cholestérol (HDL-cholestérol) et les triglycérides. Une attention tout particulière doit être portée chez le senior vis-à-vis du choix du matériel et des consignes techniques de réalisation de la pratique, par un coach sportif ou un éducateur en Activité physique adaptée (APA). Exemple parmi d’autres, nombreux sont les problèmes musculo-tendineux liés à un choix inadapté de chaussures de sport. Dr Krzentowki, médecin du sport, de médecine physique et de réadaptation (Paris) : « Dans le cas des personnes souffrant d’une maladie chronique (bronchopneumopathie chronique obstructive, diabète, insuffisance cardiaque etc.), le médicament « activité physique » mérite la sécurité au moyen d’un bilan préalable, une évaluation précise des capacités de la personne afin de définir la posologie d’exercice la plus efficace : habitudes de vie, profil de santé et pathologie, capacité physique (composition corporelle, examen cardiologique avec électrocardiogramme et épreuve d’effort cardio-respiratoire, évaluation des capacités musculaires…). ». Pour en savoir plus : Fédération française de la retraite sportive https://www.ffrs-retraite-sportive.org/ Source : *Hsu B et al. JAMDA first online october 6, 2017. D’après un entretien avec le Pr Véronique Coxam, (INRA, Clermont-Ferrand) et le Dr Krzentowki, médecin du sport, de médecine physique et de réadaptation (Paris), président de Mon Stade, structure dédiée à la mise en œuvre de l’activité physique dans la prise en charge des maladies chroniques (Paris). Merci au Pr Patrick Henry, cardiologue à l’hôpital Lariboisière (Paris), pour ses conseils sur le bilan cardiovasculaire du sportif après 50 ans. Hélène Joubert, journaliste
min
Bactéries : les gels hydro-alcooliques plus suffisamment efficaces
On pensait les gels hydro-alcooliques très efficaces contre les bactéries. Mais certaines d'entre elles ont trouvé le moyen de survivre à ces gels à base d'alcool. Nous ne sommes plus à l'abri des certaines bactéries. Cela semble être le début d'un film catastrophe. C'est pourtant une réalité, d'après des chercheurs de l'université de Melbourne (Australie). Leur étude, publiée dans bioRxiv, explique qu'une bactérie aurait développé une insensibilité aux gels hydro-alcooliques Ce germe, c'est l'Enteroccus faecium (Efm), une bactérie provoquant des gastro-entérites et souvent contractée dans les hôpitaux. Or, les gels sont justement utilisés pour éviter ce genre d'infection, en particulier dans les hôpitaux. Et il a réussi à muter pour multiplier par dix sa résistance aux solutions hydro-alcooliques (SHA). Pour mettre au jour cette évolution, les chercheurs ont étudié cette bactérie entre 1997 et 2015. Sur 193 millions d'échantillons analysés, les scientifiques ont constaté que la bactérie avait au fur et à mesure développé une insensibilité aux gels hydro-alcooliques,notamment à partir de 2010. Des mutations génétiques pour se protéger Grâce à des travaux sur la souris, ils ont montré que la bactérie évoluée (celle qui résiste à l'alcool) était également résistante à la désinfection de surface, réalisée avec de l'isopropanol standard à 70 %, un alcool à 70 %. Afin d'aller plus loin, les scientifiques ont décidé de rechercher des signatures génomiques bactériennes d'adaptation. Autrement dit, les gènes qui ont changé depuis que la bactérie est résistante à l'alcool. Après étude, il semble que l'Efm désormais insensible à l'alcool ai subit une mutation génétique. En effet, celle-ci a modifié sa capacité à l'absorption mais également sa façon de métaboliser des glucides. Pour Matthew O'Sullivan, de l'université de Sydney, et cité par New Scientist, "c'était probablement naïf de penser que les super-bactéries ne seraient pas en mesure de s'adapter aux désinfectants à base d'alcool. Quand on considère tout ce que nous avons introduit pour tenter de combattre les bactéries, on voit qu'elles trouvent toujours le moyen d'évoluer pour les contourner". Cette étude aide à mieux comprendre pourquoi en moins de 20 ans, le nombre d'infections causé par cette bactérie s'est multiplié par cinq. Chaque année, en France, les bactéries résistantes tuent 12 500 personnes. Comment utiliser les gels hydro-alcooliques ? Au début, les gels hydro-alcooliques étaient principalement utilisés dans le milieu hospitalier mais aujourd'hui leur utilisation est entré dans la routine quotidienne. En effet, beaucoup de personnes possèdent aujourd'hui leur petite bouteille au fond de leur sac pour se désinfecter les mains après avoir pris le métro par exemple ou avant de manger. Pour être le plus efficace possible lorsque vous les utiliser, sachez qu'une simple goute au creux de la main suffit, pas la peine d'en mettre beaucoup. Ensuite il faut bien frotter l'intérieur, l'extérieur des mains mais aussi entre chaque doigts et le bout des doigts pour enlever toute bactérie pouvant être présente. Cependant comme l'étude le suggère, les bactéries peuvent devenir résistantes à ces gels. Il existe alors une alternative très simple : se laver les mains à l'eau et au savon.Dans ce cas, même principe, mouillez vos mains sous l'eau, prenez un "pchitt" de savon (préférez ceux en bouteille plutôt que les savon dur qui peuvent s'imprégner de bactéries) et frottez comme pour le gel entièrement les mains sans oublier si vous le pouvez la brosse à ongle. Ensuite vous n'avez plus qu'à rincer et surtout choisir une serviette à usage unique plutôt que le sèche-main ou les serviettes de toilettes. Source : Increasing tolerance of hospital Enterococcus faecium to hand-wash alcohols. Sacha J. Pidot, Wei Gao, Andrew H Buultjens, Ian R Monk, Romain Guerillot, Glen P Carter, Jean Y.H. Lee, Margaret M. C. Lam, Susan A. Ballard, M. Lindsay Grayson, Andrew A. Mahony, Elizabeth A. Grabsch, Despina Kotsanas, Tony Korman, Geoffrey W. Coombs, J. Owen Robinson, Anders Goncalves da Silva, Torsten Seemann, Benjamin P. Howden, Paul D. R. Johnson, View ORCID ProfileTimothy P. Stinear. bioRxiv. 29 janvier 2018 Les gels antibactériens seraient de moins en moins efficaces pour lutter contre les infections. 20 minutes. 22 février 2018 Manon Anger, journaliste santé source:e-santé
3 min
Entrepreneurs, agissez contre les risques psychosociaux
Plus qu’un phénomène de mode, l’épuisement professionnel ou burn-out est bien une réalité, en rapport avec la mondialisation et les contraintes économiques de notre société. Il n’est que l’une des composantes des « risques psychosociaux ». En effet, stress, harcèlement, agression, burnout… les risques psychosociaux – souvent imbriqués - prennent diverses formes. Ne pas s’en préoccuper rejaillit à la fois sur la santé des salariés mais aussi le bon fonctionnement de l’entreprise. Entrepreneurs, comment agir au quotidien ? La progression du burnout en milieu de travail De façon générale, le nombre de maladies professionnelles psychiques reconnues en France a été multiplié par sept entre 2012 et 2016, passant de 82 à 563. Ces chiffres proviennent du rapport 2017 de l’Académie nationale de médecine (1). Les risques psychosociaux correspondent à des situations de travail où sont présents, combinés ou non, du stress, des violences internes (harcèlement moral ou sexuel, conflits exacerbés) et des violences externes commises sur des salariés (insultes, menaces, agressions…). Pr Alain Chamoux, chef du service de médecine du travail au CHU de Clermont-Ferrand et rapporteur du rapport de l’Académie nationale de médecine (2017) : « L’identification des risques psychosociaux n’est pas simple. Malgré les difficultés liées à l’absence de cadre nosologique, le réseau national de vigilance et de prévention des maladies professionnelles parvient à identifier sous le classement « surmenage » les cas apparentés à cette description. Dans notre expérience, ils représenteraient 23% des consultants pour un motif psychologique. Ils répondent à certaines expositions telles que les changements d’organisation, la surcharge de travail ressentie, les modalités particulières de management, l’inadéquation des moyens et des objectifs et les activités demandant une attention soutenue ». Prévenir le stress chronique L’intensification du travail, l’individualisation des objectifs, les nouvelles formes de management concourent à la perte du collectif de travail. La rapidité de ces changements n’offre pas toujours le temps d’adaptation nécessaire aux opérateurs. C’est pourquoi ces mutations nécessitent préparation, concertation et accompagnement. Outre la prévention primaire, l’information, le repérage et la prise en charge de ces patients relèvent de la santé au travail mais également de l’ensemble des acteurs. Pr Alain Chamoux : « Les formes d’expression des risques psychosociaux sont généralement des états anxieux ou dépressifs faisant suite à une période de stress chronique de trois à six mois. Le mécanisme est donc celui du stress chronique avec dépassement du seuil de fatigue pour une raison légitime aux yeux de la victime. Le stress résulte du déséquilibre entre la perception qu’une personne a des contraintes de son environnement de travail et la perception qu’elle a de ses propres ressources pour y faire face ». Entrepreneurs, 9 conseils pour agir contre les risques psychosociaux Les chiffres parlent d’eux-mêmes : en France, 47 % des actifs occupés déclarent devoir toujours ou souvent se dépêcher (2). 27 % disent ne pas pouvoir régler par eux-mêmes les incidents. Indépendamment de leurs effets sur la santé des individus (maladies cardio-vasculaires, troubles musculosquelettiques, troubles anxiodépressifs, épuisement professionnel, suicide), les risques psychosociaux ont un impact sur le fonctionnement des entreprises (absentéisme, turnover, ambiance de travail…). L’Institut National de Recherche et de Sécurité pour la prévention des accidents du travail et des maladies professionnelles (INRS) a identifié plusieurs leviers sur lesquels les entrepreneurs peuvent agir contre les risques psychosociaux, ceux-ci pouvant être induits par l’activité elle-même ou générés par l’organisation et les relations de travail : - Evaluez la charge de travail. C’est une démarche fondamentale pour endiguer le stress généré par l’inadéquation entre la tâche demandée et les moyens notamment en termes de temps mis à disposition du salarié. -Donnez de l’autonomie à vos salariés. Il s’agit de la possibilité d’être acteur dans son travail. Elle rejoint la notion de « latitude décisionnelle » et inclut non seulement les marges de manœuvre c’est-à-dire la possibilité pour le travailleur de s’auto-organiser dans son travail, mais également la participation aux décisions qui concernent directement son activité ainsi que l’utilisation et le développement de ses compétences. -Soutenez vos collaborateurs. L’aide et la reconnaissance du travail fournis par la hiérarchie – mais aussi les collègues - est un élément clé du bien-être des salariés. -Témoignez de la reconnaissance. Pour information, 33 % des salariés disent ne pas éprouver la fierté du travail bien fait (2). -Donnez du sens au travail. L’existence d’objectifs irréalistes ou flous, l’exigence d’une polyvalence non maîtrisée ou encore les instructions contradictoires sont très souvent pointés. Il ne faut pas non plus sous-estimer les conflits de valeurs. Par exemple : faire un travail que l’on juge inutile, vendre un crédit à des personnes à très faibles revenus, faire la promotion d’une méthode que l’on sait inefficace, etc. -Agissez face aux agressions externes. Dans l’exercice de leur travail, les salariés sont parfois soumis à des insultes, menaces voire même des agressions. Le chef d’entreprise doit s’en soucier et établir des mesures pour les éviter et protéger le salarié. -Communiquez sur les changements. -Facilitez la conciliation entre vie professionnelle et vie privée. Les longues journées de travail, le travail en horaires atypiques, l’imprévisibilité des horaires de travail… sont des facteurs majeurs de risque psychosociaux. Le dialogue permet souvent d’aboutir à un compromis (télétravail partiel, horaires aménagés etc.). -Bannissez toute forme de violence. Par exemple, les conflits exacerbés sont fréquemment retrouvés. 36 % des salariés signalent avoir subi au moins un comportement hostile dans le cadre de leur travail au cours des 12 derniers mois. Sources : (1) Alain CHAMOUX, Audrey VILMANT. Considérations sur le burnout en milieu de travail. Rapport de l’Académie nationale de médecine (2017) ; (2) Enquête Conditions de travail 2013 par l’Institut National de Recherche et de Sécurité pour la prévention des accidents du travail et des maladies professionnelles Hélène Joubert, journaliste
6 min
Les clés pour résoudre les blocages relationnels au travail
La vie professionnelle est parfois une suite d’affrontements et de difficultés relationnelles. Pour ne pas laisser la situation s’enkyster, il faut agir. Patrice Girard, ancien dirigeant d’entreprises et fondateur d’un cabinet de coaching pour accompagner des dirigeants et leurs équipes, livre ses secrets pour dire adieu aux problèmes au travail.
2 min
Autisme : un enfant qui ne réagit pas à son prénom, ce n’est pas normal
Le diagnostic des enfants autistes doit survenir plus tôt dans leur existence. Ils sont environ 100 000 en France à souffrir d'un tel retard. De nouvelles recommandations ont été émises pour améliorer leur parcours. Un enfant qui ne babille pas, ne reconnaît pas son prénom, ne pointe pas du doigt… Ces signes – et bien d'autres – peuvent évoquer un trouble du spectre autistique (TSA). Et il serait temps d'écouter les parents qui s'en inquiètent. Car cette pathologie n'est pas rare : 91 000 à 106 000 jeunes de moins de 20 ans en souffriraient. C'est la conclusion de la Haute Autorité de Santé (HAS), qui s'est retroussée les manches pour dépoussiérer la prise en charge de l'autisme en France. Car celle-ci accuse un sérieux retard, au détriment des patients. Dans ses nouvelles recommandations, l'agence sanitaire souligne que le diagnostic de ce trouble neuro-développemental est encore trop tardif. Les premiers signes de l'autisme se manifestent entre 1 et 2 ans. La maladie se traduit par un retard du langage, mais aussi par des relations sociales anormales. L'enfant touché ne fera, par exemple, par de gestes pour "faire coucou" ou dire "au revoir". Pourtant, le nom de la pathologie n'est généralement prononcé que lorsque les jeunes patients ont 3 à 5 ans. Les conflits minent le diagnostic La HAS identifie plusieurs mécanismes qui pourraient expliquer ce retard dans le repérage de l'autisme. Les parents expriment des inquiétudes qui ne sont pas toujours entendues du corps médical. Il est d'autant plus facile de passer à côté de cette pathologie que les symptômes peuvent être communs à d'autres troubles du développement. Dans les formes légères, l'enfant touché peut aussi "compenser" ses retards, jusqu'à sa scolarisation. Même une fois les soupçons confirmés, "le parcours des enfants et de leur famille est encore souvent chaotique, fait d'errances et de ruptures pour nombre d'entre eux", déplore le Pr Dominique Le Guludec, présidente de la HAS. Ce parcours semé d'embûches s'explique par de nombreux facteurs qui, accumulés, limitent considérablement les chances d'accéder aux soins appropriés. Pour commencer, 6 mois à 1 an d'attente sont nécessaires avant de bénéficier d'une consultation dans un centre spécialisé dans l'autisme. Par ailleurs, un réel conflit agite la prise en charge de l'autisme en France, historiquement attribuée aux psychanalystes. A tel point qu'en 2017, l'Inspection générale des affaires sociales (Igas) évoquait des "rivalités disciplinaires, concurrence entre les théories et les approches, désaccords concernant les choix et les modalités d'interventions". Plusieurs soignants doivent s'impliquer Face à ces luttes intestines, la présidente de la HAS adopte une position claire. Elle invite à "dépasser les querelles pour concentrer les énergies à renforcer l'accès à un diagnostic précoce et à déployer rapidement des interventions personnalisés, adaptées et réévaluées tout au long de la vie." Selon le Pr Le Guludec, les autorités sanitaires ont "la responsabilité de faire connaître les recommandations aux professionnels" et "inciter à leur mise en œuvre effective". Car plus tôt les troubles autistiques sont pris en charge, meilleures sont les chances du patient. Or, le diagnostic de l'autisme est possible dès 18 mois "si les signaux sont identifiées et pris en compte", souligne le Pr Dominique Le Guludec. Alors comment améliorer le diagnostic ? L'ensemble des personnes intervenant dans le suivi et l'éducation de l'enfant doivent être attentives aux signes évocateurs. Le médecin traitant, notamment, réalise les examens de santé obligatoires jusqu'à 6 ans. C'est l'occasion de mettre en place quelques tests évaluant le développement. Agir vite et bien Mais diagnostiquer un trouble autistique, c'est l'affaire de plusieurs professionnels. La HAS recommande donc de confirmer et croiser les observations en faisant appel à des pédopsychiatres, des psychologues et des spécialistes de la rééducation. En attendant un rendez-vous – souvent tardif – en centre spécialisé, le médecin traitant peut proposer des examens ORL, ophtalmologiques ou encore des séances d'orthophonie ou de rééducation. Ces approches personnalisées permettent d'aider l'enfant à se développer et à limiter l'ampleur des troubles de la sociabilité ou du comportement. Car les techniques comportementales ont prouvé leur efficacité. Encore faut-il les mettre en place à temps. Source :Trouble du spectre de l’autisme - Signes d’alerte, repérage, diagnostic et évaluation chez l’enfant et l’adolescent, Haute Autorité de Santé, 19 février 2018 - Autisme : poursuivons nos efforts, Tribune du Pr Dominique Le Guludec, présidente de la HAS, 18 février 2018 - Evaluation du 3ème plan autisme dans la perspective de l’élaboration d’un 4ème plan, Igas, mai 2017 Prises en charge de l'autisme, Vaincre l'autisme, consulté le 19 février 2018 Publié par Audrey Vaugrente, journaliste santé - source : e-santé
3 min
Hypertension artérielle, ne pas relâcher la pression !
Chaque année, le Comité Français de Lutte Contre l’hypertension artérielle réalise une enquête « Flash », sorte de polaroïd de la prise en charge de l’hypertension artérielle en France. L’édition 2017 dévoilée en décembre dernier est édifiante car elle confirme malheureusement le recul de la prise en charge, une tendance amorcée il y a quelques années. Or, l’hypertension n’est pas qu’un facteur de risque de maladies cardiovasculaires, c’est une vraie maladie. La maladie « hypertension », une inexorable banalisation Le constat est là. Années après années, l’hypertension artérielle en France s’est banalisée. L’hypertension artérielle est victime de son caractère insidieux et silencieux car, sans symptômes, la plupart des patients ne se sent pas malade. Pour autant, cette maladie favorise la survenue d’autres pathologies du cerveau, du cœur, des reins ou des artères, avec à la clé un risque d’infarctus du myocarde ou de défaillance cardiaque, d’insuffisance rénale, d’accident vasculaire cérébral/AVC etc. Par exemple, l’hypertension est le premier facteur de risque d’AVC et parmi les principaux d’insuffisance cardiaque dite à fraction d’éjection préservée. Les conséquences de cette banalisation de la maladie « hypertension », par le grand public mais aussi les soignants, sont visibles sur tous les fronts comme en atteste l’étude FLASH effectuée chaque année par le Comité Français de Lutte Contre l’HTA (1). L’édition 2017 parue en décembre 2017 à l’occasion du congrès annuel de la Société Française d’Hypertension artérielle inquiète : de moins en moins de personnes hypertendues sont dépistées et traitées, de moins en moins d’hypertendus ont leur hypertension correctement contrôlée, de moins en moins d’hypertendus pratiquent l’automesure tensionnelle alors qu’elle est recommandée en cas de contrôle non optimal de l’hypertension artérielle.(2) Pr Xavier Girerd Unité de Prévention Cardio-Vasculaire Institut E3M Groupe Hospitalier Pitié-Salpêtrière, directeur scientifique des études FLASH : « En 2017 en France métropolitaine, le nombre estimé de personnes hypertendues traitées par au moins un antihypertenseur était de 10,8 millions. Cela peut paraître beaucoup mais si l’on regarde les chiffres avec du recul, une tendance préoccupante semble se confirmer : en 2010, il y avait 11,2 millions d’hypertendus traités, 11,6 millions en 2014 et désormais 10,8 millions ! De plus, le pourcentage d’hypertendus traités dans la population des 35 ans et plus en France métropolitaine est sur la même pente glissante : 31,5% en 2007 puis 27,9% en 2017 ». Beaucoup d’hypertendus en France ne sont pas contrôlés correctement Malgré quelques bouleversements fin 2017 dans les recommandations américaines à propos des objectifs tensionnels - vis-à-vis desquelles la Société Française d’Hypertension artérielle a depuis pris ses distances - les consignes françaises de la Haute Autorité en Santé (HAS) datant de 2016 sur la prise en charge de l'HTA restent la référence dans l’Hexagone, à savoir as plus de 140 mm Hg pour la pression systolique et 90 mm Hg pour la pression diastolique. Là aussi, dans FLASH 2017, l’évolution du contrôle tensionnel chez les hypertendus traités entre 2004 et 2017 en France laisse dubitatif. Et seul un hypertendu sur deux est à la cible tensionnelle de 140/90 mmHg. Quant à l’utilisation de l’automesure tensionnelle chez les hypertendus traités, afin de vérifier à son domicile que l’on est bien dans les objectifs, la recommandation des hypertensiologues ne prend pas : les personnes hypertendues étaient 36% à s’en servir en 2007, 44% en 2015 et désormais 40% en 2017. Pourtant, la réalisation d’un relevé d’automesure par le patient lui-même est aujourd’hui considérée comme une technique utile, d’une part pour affirmer le diagnostic d’une hypertension artérielle et d’autre part pour aider à définir le meilleur traitement et ajuster les doses pour atteindre les cibles tensionnelles. De plus, contrairement à ce que recommandent les bonnes pratiques médicales, la prescription d’une monothérapie (un seul médicament antihypertenseur) reste prépondérante, retrouvée chez 51% des hypertendus. Pour améliorer la situation, la Société Française d’Hypertension Artérielle vient de publier un livre blanc pour améliorer la prise en charge de l’hypertension artérielle (3). Mieux suivre les traitements de l’hypertension : testez votre observance Suivre le traitement de façon régulière est nécessaire pour se protéger contre les complications de l'hypertension. Deux outils sont désormais proposés par le CFLTHA au sein du programme "Agir pour l'observance" : évaluez votre observance avec EvalObs et recherchez les causes de la mauvaise observance avec QueObs (Questionnaire de Girerd).(4) Pour tester leur fiabilité, ils ont été confrontés aux données de l’enquête FLASH 2017. Avec succès. Pour en savoir plus : Comité Français de Lutte Contre l’HTA (www.comitehta.org) (1) http://www.comitehta.org/wp-content/uploads/2018/01/FLAHS2017_Diapo.pdf Interrogation par voie postale de 6000 individus de 35 ans et plus (juillet 2017) (2) http://www.comitehta.org/wp-content/uploads/2018/01/Brochure2006_AutomesureHTA.pdf (3) www.sfhta.eu/?cat=67 (4) http://www.comitehta.org/flahs-observance-hta/ Hélène Joubert, à l’occasion du congrès annuel de la Société Française d’Hypertension artérielle (décembre 2017, Paris).
3 min
Cancer colorectal : trop peu de Français se font dépister
Ce 18 février, l'Institut national du cancer lance une campagne de sensibilisation au dépistage du cancer colorectal, encore trop peu pratiqué. Le dépistage du cancer colorectal Le cancer colorectal est le 2e cancer le plus meurtrier en France. On recense 45 000 nouveaux cas par an. Et il provoque 18 000 décès chaque année. Pourtant, s'il est détecté rapidement, le taux de survie est de 90 %, contre 13 % une fois qu'il se trouve au stade métastatique. Pour inciter les gens à aller se faire dépister, une campagne télévisée a été lancée ainsi qu'une mobilisation sur les réseaux sociaux.Le message : "Le cancer colorectal, le dépister à temps peut vous sauver la vie". De son côté l'Institut national du Cancer (INCa) propose une liste de médecins généralistes qui sauront orienter les patients, et un dépliant d'information. Car malgré ces chiffres convaincants, le dépistage a très peu de succès en France. A faire tous les deux ans après 50 ans, il cible 16.5 millions de personnes. Mais seulement 33.5% d'entre eux l'ont fait en 2016-2017. Toujours trop insuffisant, ce taux de participation déçoit l'Institut national du cancer (INCa). Il reste en effet bien en dessous du seuil de 45 % recommandé par l'Europe. Mais il est à noter que, par rapport à 2015-2016, il a augmenté. En effet, il était de 29% à ce moment-là. Pour effectuer ce fameux dépistage, il faut se rendre chez son médecin traitant qui évaluera si le patient est éligible ou non. A la suite de quoi il lui remet le kit de dépistage. Un nouveau test plus efficace La communication de l'INCa met notamment l'accent sur le nouveau test immunologique (OC-sensor), adopté en avril 2015 et d'une grande efficacité. En effet, il a permis de détecter 39 % de personnes souffrant de lésions néoplasiques avancées (adénomes avancés et cancers)... contre 23% avec l'ancien test Gaïac (Hémoccult). Ainsi, ce nouveau test a réussi à détecter 2.4 fois plus de cancers et 3.7 d'adénomes avancés (lésions précancéreuses) que son prédécesseur. Entre le 14 avril et le 31 décembre 2015, il a donc détecté 4 300 cancers et 17 000 adénomes avancés. Grâce au nouveau test, les cancers sont détectés également plus tôt puisqu'il a détecté 46.5 % de cancers au stade 1 contre 38 % pour l'ancien test. Pour réaliser le test immunologique, c'est très simple. Il faut commencer par se rendre chez son médecin traitant qui définira avec vous si vous êtes éligible. Il vous remettra alors le kit prévu pour le prélèvement. Le test consiste à prélever ses selles à l'aide d'un bâtonnet, qu'on replacera dans un tube fermé hermétiquement. Le patient devra alors redonner le tube ainsi qu'une fiche d'information au laboratoire d'analyse indiqué sur l'enveloppe. Il faut savoir qu'il n'est pas rare de développer un cancer colorectal sans pour autant en ressentir les symptômes (douleurs abdominales, sang dans les selles). Ce qui rend le dépistage d'autant plus important. Le cancer du côlon en vidéo https://www.dailymotion.com/video/x5k3c9k Source : Cancer colorectal : l'INCa compte sur les médecins traitants pour inciter leurs patients à se faire dépister. Le quotidien du medecin. 19 février 2018 Cancer colorectal : nouvelle campagne sur l'importance de "dépister à temps". Sciences et Avenir. 27 février 2017 Dépistage du cancer colorectal : comment faire le test ? Institut national du cancer. Manon Anger, journaliste santé source : e-santé
3 min
Le froid tue-t-il vraiment les microbes ?
Le froid tue les microbes, à en croire la sagesse populaire. En fait, celle-ci se trompe : seules de fortes températures peuvent y parvenir. L'adage veut que le froid tue la vermine. Une croyance qui s'élargit souvent aux bactéries et virus qui empoisonnent notre quotidien.
3 min
Le handicap en entreprise, un faux problème
Au cours de sa vie, une personne sur deux connaîtra une situation de handicap, ponctuelle ou définitive. Ce que l’on sait encore moins est que 80 % des travailleurs handicapés n’ont besoin d’aucun aménagement de poste. Pourtant, l’emploi des personnes handicapées reste insuffisant, un sujet où les stéréotypes sont encore bien enracinés. Entrepreneur : « osez le handicap ! ». Salariés : « osez déclarer votre handicap ». Qu’est-ce que le handicap ? La définition du handicap au regard de la loi du 11 février 2005 fait référence : « constitue un handicap toute limitation d’activité ou restrictions de participation à la vie en société subie dans son environnement par une personne, en raison d’une altération substantielle, durable ou définitive, d’une ou de plusieurs fonctions physiques, sensorielles, mentales, cognitives ou psychiques, d’un polyhandicap ou d’un trouble de santé invalidant ». Il existe cinq familles de handicap : 46% des handicaps ont trait à une déficience motrice, c’est-à-dire une atteinte de la mobilité des membres supérieurs et/ou inférieurs, quelle qu'en soit la cause. 25% des handicaps sont liés à une maladie invalidante, respiratoire, digestive, parasitaire, infectieuse (diabète, hémophilie, sida, cancer, hyperthyroïdie etc.). 8% résultent d’une déficience sensorielle, auditive et/ou visuelle (surdité partielle ou sévère, malvoyance, cécité…). 12% sont des troubles psychiques (troubles dépressifs graves, burn out, état psychotique ou névrotique). 9% sont des handicaps variés (déficience intellectuelle, trouble cognitif/trouble mental qui affecte la mémoire). Loin des 6% de travailleurs handicapés fixés par la Loi Trente ans après la loi (1987) * qui, pour la première fois, a fixé l’obligation d’emploi pour les travailleurs handicapés, le constat est mitigé. 2,7 millions de personnes ont une reconnaissance administrative de leur handicap (« Reconnaissance de la Qualité de Travailleur Handicapé » ou RQTH), soit 7% de la population active. Or, le nombre de travailleurs handicapés en emploi atteint un million en 2017 et le taux de chômage des personnes reconnues handicapées n’a cessé de croître, jusqu’à 19 % en 2017, deux fois supérieur à celui de l'ensemble des actifs (10%). 48 % des chômeurs handicapées ont 50 ans ou plus, contre 25 % pour l’ensemble de la population active. Par ailleurs, la représentation sociale du handicap reste négative**. Les stéréotypes et les préjugés concernent encore aujourd’hui tous les aspects du handicap : les personnes handicapées sont perçues comme motivées, déterminées et sympathiques mais fragiles et lentes voire tristes et perturbées. Dans l’esprit du grand public, le handicap se résume au fauteuil roulant. Il est cependant loin d’être la norme : le fauteuil roulant est indispensable chez seulement 2% des personnes handicapées qui travaillent. 85 % des handicaps sont invisibles. Handicap au travail, les espoirs sont permis Il y a cependant de quoi être confiant. La vision change dans le grand public : 80 % des salariés ayant un collègue handicapé n’ont pas constaté de surcharge de travail. 82 % d’entre eux le perçoivent comme aussi performant (source Louis Harris). Par ailleurs, de moins en moins d’entreprises choisissent de subir la sanction pour éviter d’avoir à employer des personnes handicapées. Selon la Loi, les entreprises privées de 20 salariés et plus devraient compter 6 % de personnes en situation de handicap dans leurs effectifs, sauf à payer une « contribution » à l’Association de gestion du fonds pour l’insertion des personnes handicapées (Agefiph) ou le Fonds pour l'Insertion des Personnes Handicapées dans la Fonction publique (Fiphfp). En dix ans, le nombre d’établissements ayant dû verser une « contribution » a baissé de 28 %. De plus, la part des groupes qui ne mettent aucune action en place (plan, accord, emploi) était de 8 % en 2014, soit trois fois moins qu’en 2006. Sonia Mouihi, Chargée Mission Diversité Handicap pour le Groupe Synergie : « J’exerce mon métier depuis fin 2004 et la loi du 11 février 2005 a été celle qui a réellement impulsé une dynamique pour l’emploi des travailleurs handicapés, en durcissant les pénalités financières. Cet intérêt nouveau s’est, en premier lieu, fait ressentir auprès des grands groupes qui ont rapidement élaboré de nouvelles solutions afin d’employer des collaborateurs handicapés. Le recrutement direct n’était pas simple, des professionnels du recrutement dédiés au handicap, parfois en interne, ont vu le jour. Les chargés de mission ont été plus nombreux, notamment pour le maintien dans l’emploi des personnes handicapées car ce problème est le plus prégnant (aménagement du poste, formation des collaborateurs en situation de handicap, sensibilisation des collectifs de travail). Aujourd’hui, l’enjeu se concentre au niveau des PME (Petites et Moyennes Entreprises) qui n’ont pas toujours les moyens de se doter d’outils spécifiques ». Déclarer son handicap, pas si facile Les entreprises ont, en interne, de nombreuses personnes en situation de handicap qui n’osent pas le révéler. La crainte de perdre son emploi ou de freiner son évolution professionnelle joue probablement pour beaucoup. Il n’y a aucune obligation légale pour un salarié titulaire de déclarer son handicap à son employeur. Mais, selon l’Agefiph, depuis plusieurs années, de plus en plus de salariés sautent le pas. Sonia Mouihi : « J’organise régulièrement des actions de sensibilisation auprès des collaborateurs des entreprises que j’accompagne (collectifs de travail, managers, etc…) ce qui me donne l’opportunité de rencontrer des salariés handicapés qui hésitent parfois à se déclarer. Le message que je souhaite transmettre est très simple : ce n’est pas le handicap qui définit une personne mais ses compétences. Déclarer sa situation de handicap, c’est devenir acteur de sa vie professionnelle en se donnant les moyens d’exercer efficacement et sereinement son activité sans devoir compenser - seul - sa situation de handicap ce qui, à terme, pourrait aboutir à une inaptitude professionnelle. Evoquer sa situation de handicap est la voie la plus efficace pour sécuriser son emploi et son avenir professionnel. Cela permet en effet à l’employeur de mettre en œuvre les aménagements de postes nécessaires, d’élaborer un parcours de formation personnalisé, etc… » Créer les compétences pour mieux intégrer le handicap La question de la formation est centrale. Seuls 27 % des personnes handicapées qui travaillent ont un niveau d’études supérieur ou égal au bac, contre 45 % pour l’ensemble des publics. Cela s’explique notamment par le fait qu’une grande partie des accidents du travail ou des problèmes de santé conduisant à la reconnaissance d’un handicap surviennent pour des postes peu qualifiés et extrêmement physiques. C’est bien souvent la double peine pour ces personnes, qui ont un faible niveau d’étude et déjà un certain âge. Sonia Mouihi : « Le déficit de formation des chercheurs d’emploi handicapés est le principal frein d’accès à l’emploi. Dans le même temps, de nombreuses entreprises souhaitent recruter des travailleurs handicapés et n’y parviennent pas, faute de profils qualifiés. Face à ce constat, je pense que les entreprises doivent s’adapter aux spécificités de ce marché (travailleurs handicapés) et modifier leurs approches. Nous ne parvenons pas à trouver les profils, alors créons-les ! Recrutons autrement, non plus en fonction d’un niveau d’études ou d’une qualification mais à partir du « savoir-être » attendu. Identifions et valorisons les compétences transverses et formons les candidats à nos métiers. J’accompagne quotidiennement les entreprises dans le déploiement de leurs politiques d’Emploi & Handicap et, au cours de ces deux dernières années, nous avons été amenés à monter plusieurs dispositifs de formation tels que des Classes de Professionnalisation sur des métiers très divers tels que : chargé de Recrutement, vendeur en prêt-à-porter et même chauffeur routier et cela fonctionne. Bien plus qu’une démarche citoyenne et engagée de la part de l’entreprise, la formation professionnelle est pour l’employeur et le travailleur handicapé un partenariat gagnant-gagnant ». Merci à Sonia Mouihi, Chargée Mission Diversité Handicap pour le Groupe Synergie. Synergie, 1er groupe français indépendant de services RH (intérim, recrutement, formation, conseil) est un acteur connu en matière d’emploi et d’insertion professionnelle des personnes handicapées. Sources : *article L5212-1 à 5 du code du travail) ; ** Guide pratique « Les stéréotypes sur les personnes handicapées en entreprise. Comprendre et agir dans l'entreprise ». Agefiph, IMS-Entreprendre pour la cité ; Chiffres 2017 Insee, Agefiph et Fiphfp Hélène Joubert, journaliste
7 min
Maladies inflammatoires chroniques de l’intestin, ça bouge enfin !
Après plus de 15 ans sans nouveauté thérapeutique, deux médicaments sont depuis quelques mois disponibles en France pour soulager les malades souffrant de maladies chroniques inflammatoires de l’intestin (maladie de Crohn, rectocolite hémorragique) en échec de traitement. D’autres molécules sont à l’étude, pour des promesses thérapeutiques dans les 5 à 10 ans. Les raisons de l’enthousiasme.
3 min
5 aliments que vous devez mettre au réfrigérateur
Si vous ne voulez pas qu'ils vous rendent malades, vous devez absolument conserver certains aliments au frais. Les détails avec Ysabelle Levasseur, diététicienne-nutritionniste à Paris et Cannes. La viande crue, toujours au frais ! Il y a des aliments impératifs à stocker dans le réfrigérateur. Ysabelle Levasseur nous explique que "la viande crue mais pas seulement le poisson cru et les fruits de mer, les denrées cuisinées maison, les produits laitiers, les mayonnaises maison" doivent se conserver au frais puisque "tout ce qui est cru représente un risque bactériologique important" s'il est conservé en dehors du réfrigérateur. Bouteille de lait ouverte : pas plus de 24 heures En ce qui concerne les produits laitiers, les règles à appliquer ne sont pas toujours les mêmes. - Les yaourts, les desserts lactés doivent être conservés au frais. Même chose pour le lait frais ouvert, sans dépasser 24 heures. Par contre le lait UHT (technique de stérilisation bien particulière) peut se conserver ouvert durant 3 jours au frais. La crème fraiche de son côté se garde pendant 4 jours au réfrigérateur. - Dans le cas des fromages, bien qu’il soit conseillé de les "conserver au frais entre 8 et 20 jours pour éviter le développement de moisissures, pour des raisons gustatives ou d’affinage on peut le laisser dehors à l’abri des insectes et dans une pièce bien ventilée" explique Ysabelle Levasseur. Cette fois la règle est discutable selon les goûts de chacun mais il faut rester prudent tout de même. - Dans le cas du lait, s'il n’est pas ouvert, il se conserve dans un endroit propre et sec. Cela vaut pour les briques de lait, le lait en poudre ou encore le lait concentré. Oeufs : on les sort à la dernière minute Plusieurs idées s’opposent quant à la façon de conserver ses oeufs. Pour certains il ne faut pas les conserver au frais et pour d’autres il est impératif de les mettre au réfrigérateur. Pour Ysabelle Levasseur il faut surtout "éviter de les sortir et rentrer sans cesse dans le frigo ce qui crée une micro-condensation sur la coquille et la rend poreuse à tous les micro-organismes". De plus "s’ils sont conservés au frais, il faut les sortir à la dernière minute". Pour nous aider, Ysabelle Levasseur nous indique qu’un oeuf dur peut se conserver une semaine au frais s’il est non écalé, sinon il se conserve que 2 jours. La salade : au frais pour éviter les bactéries Au frais ou pas ? Les avis s’opposent sur le meilleur moyen de conserver les légumes. D’après Ysabelle Levasseur, "tous les légumes sauf ceux dont le stockage au frais va altérer les qualités gustatives comme les tomates" peuvent être conservés au réfrigérateur. La salade doit elle aussi se garder au frais "pour éviter le développement de certaines bactéries" prévient la spécialiste. Confiture allégée : plutôt au frais Selon le taux de sucre, une confiture se conservera plus ou moins longtemps au frais puisque "le sucre a un pouvoir conservateur ce qui augmente la durée de conservation d’une confiture « normale » et réduit donc celle d’une confiture allégée". Il faut donc bien regarder sur votre pot. Si celui-ci porte la mention "allégée en sucre", veillez à la conserver au frais et si ce n’est pas le cas alors la conservation reste à votre convenance mais le frais reste le mieux. Ysabelle Levasseur, diététicienne-nutritionniste à Paris et Cannes, auteur de Allégez votre assiette aux Editions Alpen. Source : e-santé
min
Kyste aux ovaires : quelles solutions ?
Pas toujours douloureux, mais souvent présent, le kyste aux ovaires peut inquiéter. Le point avec les Drs Patrice Lopes, gynécologue-obstétricien à la polyclinique de l'Atlantique de Saint-Herblain (Loire-Atlantique), et Sylvain Mimoun, gynécologue à Paris. Attendre qu'il disparaisse La forme la plus courante de kyste ovarien, c'est le kyste fonctionnel. Il se forme à partir des follicules ou du corps jaune au cours du cycle menstruel. "L'ovaire se met à grossir et à faire mal", résume le Dr Sylvain Mimoun. La règle est donc simple face à cette affection sans gravité : ne pas intervenir. "On essaie d'attendre qu'il diminue", explique le gynécologue parisien. La plupart du temps, trois cycles menstruels suffisent à voir ce type de kyste disparaître. Une surveillance régulière est toutefois nécessaire, à l'aide d'échographies. Ces images permettent de constater si l'induration évolue. "Le seul risque, c'est que le kyste grossisse au point de rompre la poche qui contient le liquide ou qu'il se torde", souligne le spécialiste. Les femmes prenant une pilule contraceptive ou portant un stérilet n'ont pas besoin de changer de méthode. De même, les femmes sous tamoxifène – un agent antihormonal indiqué contre le cancer du sein – ne subissent aucune modification de traitement. Soulager les symptômes La plupart du temps, le kyste aux ovaires ne provoque aucun symptôme. Mais ceux-ci peuvent se manifester, le plus souvent sous forme d'une douleur locale ou de règles perturbées. Un traitement symptomatique est alors prescrit. "On essaie de soulager les douleurs de la patiente, précise le Pr Patrice Lopes. On utilise pour cela des antalgiques, qu'on adapte en fonction de l'intensité de la souffrance." Les troubles du cycle menstruel peuvent aussi être atténués. "Il existe un traitement qui a pour but de réduire les saignements chez les femmes qui sont vraiment gênées", souligne le gynécologue-obstétricien. Prendre la pilule contraceptive D'origine hormonale, les kystes fonctionnels peuvent être prévenus. "La contraception orale peut éviter leur formation, reconnait le Pr Lopes. Or, plus d'un millier de femmes sont hospitalisées chaque année à cause de complications." C'est particulièrement utile quand le kyste est causé par une endométriose, car la pilule évite alors de nouveaux saignements. Au-delà de cet effet préventif, la pilule est parfois prescrite à de fortes doses pour bloquer l'ovulation. "C'est l'un des traitements des kystes quand elle met réellement l'ovaire au repos", souligne Sylvain Mimoun. Mais cette stratégie est de moins en moins utilisée, car n'a pas fait la preuve de son efficacité. "Quand on découvre un kyste fonctionnel, il n'est pas utile de mettre la patiente sous pilule, indique le Pr Patrice Lopes. L'évolution ne sera pas modifiée." Retirer le kyste par chirurgie Les kystes organiques nécessitent une prise en charge légèrement différente. Il s'agit, en effet, de déterminer si des complications peuvent survenir. Une règle domine : ne pas opérer tant que ce n'est pas nécessaire. "Avant d'intervenir, on s'assurer qu'il s'agit bien d'un kyste, souligne le Pr Lopes. Et on n'estime que la chirurgie n'est pas forcément utile face à une masse de moins de 7 cm qui est bénigne." L'ablation du kyste n'est donc accomplie que sur décision du professionnel de santé. Elle peut aussi être pratiquée en urgence si une complication se présente – comme une torsion de l'ovaire ou une hémorragie. L'intervention est alors réalisée de la manière la moins invasive possible. Chez les femmes en âge de procréer, les médecins privilégient une chirurgie conservatrice – c'est-à-dire qu'ils retirent le kyste en conservant le tissu de l'ovaire. Une stratégie qui permet de préserver la fertilité de la patiente. Face à un kyste provoqué par une endométriose, un traitement est prescrit après l'opération, afin de limiter les récidives. Dans le même esprit, les chirurgiens ont tendance à retirer l'ovaire des femmes ménopausées. Audrey Vaugrente, journaliste santé Source : e-santé
3 min
Endométriose : comment améliorer la prise en charge des patientes
Entre les premiers signes d'une endométriose et le diagnostic, plus de 6 ans s'écoulent. Ces douleurs pelviennes doivent être repérées plus tôt, selon les autorités sanitaires. Tous les mois, le calvaire revient. Au moment des règles, les douleurs reviennent, intolérables. Aucun traitement ne permet d'en venir à bout. Cet enfer, c'est l'endométriose, une maladie gynécologique qui toucherait une femme sur dix. Et pourtant, 6 à 10 ans sont nécessaires avant que le mot ne soit prononcé par un médecin. Cette errance diagnostique, les autorités sanitaires françaises veulent la réduire. Ce 17 janvier, la Haute Autorité de Santé (HAS) publie – pour la première fois – ses recommandations sur la prise en charge de la maladie. Un document très attendu par les patientes. La HAS le reconnaît elle-même, l'endométriose est "une maladie mal repérée, avec une prise en charge insuffisamment coordonnée, entraînant un retard diagnostique et une erreur des femmes". Pour des centres spécialisés Les symptômes sont pourtant sans équivoque : des douleurs pelviennes chroniques ou aiguës, souvent aggravées au moment des règles, parfois à l'origine de rapports sexuels douloureux et des troubles lors de la miction ou de la défécation. Face à ces symptômes, l'attitude des médecins généralistes doit évoluer. Ils sont, en effet, les premiers à recevoir une patiente qui en souffre. Ces praticiens jouent un rôle clé, à tel point que la HAS a édité un guide à leur intention. Il résume la conduite à adopter face à des symptômes évocateurs d'une endométriose, les questions à poser et les examens à réaliser. Si la prise en charge en médecine générale doit s'améliorer, le parcours de soins doit lui aussi évoluer. L'autorité sanitaire préconise ainsi la mise en place de "centres spécialisés de dépistage précoce et de prise en charge pluridisciplinaire de l'endométriose" dans les hôpitaux. Trop peu disposent de telles structures. Ces centres experts pourraient pourtant rassembler les différents intervenants au sein d'un même lieu : gynécologues, chirurgiens digestifs, psychologues… Bref, assurer la prise en charge pluridisciplinaire que la HAS veut voir apparaître. Et, dans le meilleur des cas, accélérer la pose du diagnostic. Pilule contraceptive et stérilet Le dialogue est aussi au cœur de ces recommandations officielles. "Les professionnels doivent délivrer une information adaptée" sur les traitements disponibles, leurs risques et leurs bénéfices, estiment les experts de la HAS et du Collège national des gynécologues obstétriciens (CNGOF). Aux yeux des auteurs du rapport, une prise en charge est justifiée dès que les symptômes ont des conséquences sur le fonctionnement quotidien ou sur les organes touchés par les lésions. Plusieurs approches peuvent alors être adoptées, mais toujours dans l'idée de soulager les douleurs de la patiente. La base du traitement de l'endométriose s'appuie sur la contraception hormonale – soit par la pilule soit par un stérilet imprégné. En stoppant les règles, le médecin stoppe l'évolution de la maladie. Si ce traitement ne suffit pas, d'autres molécules peuvent être prescrites en complément, afin de saturer l'hypophyse – cette glande impliquée dans la sécrétion des hormones sexuelles. La chirurgie, elle, doit être réservée aux cas les plus sévères. L'endométriose expliquée en vidéo https://www.dailymotion.com/video/x5k3c7u Source : Prise en charge de l'endométriose, Haute Autorité de Santé, 17 janvier 2018 ; Association Endo France ; Association Info Endométriose Audrey Vaugrente, journaliste santé e-santé
2 min
Quels aliments consommer pour booster notre cerveau ?
A la rentrée, c'est sûr, nos neurones vont se remettre à carburer à cent à l'heure. Pour les préserver du stress, de surmenage ou de la déprime, une solution : chouchoutez votre assiette car certains aliments sont particulièrement bons pour le cerveau. Alors pourquoi s'en priver ?
3 min
Prévenir le tabagisme, avant la toute première cigarette
La première cigarette est fumée très tôt, dès le collège. C’est l’un des enseignements de la première enquête nationale sur les jeunes et le tabac qui identifie les facteurs favorisant la consommation de tabac, dresse un portrait-robot du jeune fumeur et sa réceptivité aux campagnes de prévention. Qui est le jeune fumeur français ? Organisées par l'Observatoire français des drogues et des toxicomanies (OFDT) depuis 2000, les enquêtes ESCAPAD permettent d’appréhender le tabagisme chez les adolescents (1). La dernière parue, en 2014, révélait que près de sept adolescents sur 10 avaient déjà fumé une cigarette. Le tabagisme quotidien, qui avait fortement diminué entre 2000 et 2008 (de 41,1% à 28,9 %) est reparti à la hausse entre 2011 et 2014 (de 31,5 % à 32, 4 %) porté principalement par le tabagisme croissant chez les filles (de 30,2 % à 31,9 %), alors qu'il est resté stable chez les garçons (33 %). Ces chiffres ne compromettent pas pour l’instant la baisse globale observée depuis le début des années 2000. Néanmoins, ces données ne pointent pas les facteurs favorisant la consommation de tabac chez les jeunes. Afin d’y voir plus clair, l'Association BPCO, unique association française contre la Bronchopneumopathie chronique obstructive, a commandité une enquête auprès d'un échantillon représentatif des 15-25 ans (avril à mai 2017). Son objectif était d’évaluer le tabagisme des jeunes et leurs connaissances, mais aussi de comprendre les motifs émotionnels, comportementaux qui les poussent à commencer à fumer et… à ne pas arrêter. (2). Elle était présentée lors des 10èmes rencontres de l’Association BPCO au Palais du Luxembourg (9 novembre 2017, Paris). 15 ans, l’âge de la première cigarette Premier constat, le tabac est la première drogue consommée par les jeunes Français : 40% des jeunes de 15 à 25 ans sont fumeurs. 27% fument régulièrement. 15 ans est l’âge moyen de la première cigarette. Les premiers pas d’un jeune fumeur se font dès le collège. 31% de collégiens ayant fumé leur première cigarette au collège (moins de 15 ans) l’ont fait soit par curiosité (31%), soit sous l’influence d’un proche (32%). Le « collectif » occupe la première place des éléments déclencheurs pour 83% des fumeurs et surtout chez les plus jeunes, devant d’autres facteurs comme les situations de stress, les situations répétitives ou l’inactivité. Sans trop de surprise, un environnement non-fumeur semble favorable à l’éviction du tabac par le jeune. « Griller une cigarette à l’occasion ne fait pas de moi un fumeur » Un tiers des jeunes fumeurs est dans le déni. Pour les jeunes fumeurs et en majorité les fumeurs occasionnels, « griller » une cigarette de temps en temps n’est pas « fumer ». Cécile Grosset, directrice de l’institut de sondage NXA : « Dès lors qu’ils ne fument pas quotidiennement mais seulement occasionnellement, de nombreux jeunes refusent de se considérer comme des fumeurs. Au total, 38% fument mais ne se considèrent pas fumeur pour autant ! ». Bien informés mais peu sensibles aux campagnes de prévention 94 % des 15-25 ans disent très bien connaître les dangers du tabac, mais ça n'empêche pas les fumeurs réguliers de se déclarer insensibles aux campagnes de prévention. Pour la plupart, les jeunes sont assez réalistes : 74% déclarent que l’information reçue sur les risques liés au tabac leur a fait prendre conscience du danger. Ces chiffres illustrent tout le paradoxe entre la conscience du danger et le vécu. Ça n’est pas pour autant qu’ils s’arrêtent de fumer : un peu moins d’un jeune sur deux fume entre 15 et 25 ans. Un gros noyau dur de fumeurs réguliers (62%) déclare être insensible aux campagnes de prévention. L’enquête montre que si la prévention produit un réel impact, cela ne touche pas ceux qui fument déjà. Tout l’enjeu de la prévention du tabagisme est donc d’atteindre les plus jeunes. La nature des actions de prévention compte pour beaucoup. Seuls 39% des fumeurs réguliers se disent réceptifs aux campagnes anti-tabac fondées sur des images et des slogans chocs. Si les jeunes plébiscitent les outils numériques comme supports de communication (réseaux sociaux, serious games, vidéos, etc.), ils accordent aussi un rôle central à l'école : ils souhaitent des informations dès le collège, diversifiées, avec des débats, des témoignages de malades, des conférences, etc. Cécile Grosset : « Les jeunes interrogés souhaiteraient des campagnes d’information et de sensibilisation qui les touchent émotionnellement, dans lesquelles ils se reconnaissent. Ils aspirent à être confronté au réel ». Politique de santé : les espoirs du « virage préventif » Comme l’alcool et l’alimentation, le tabac est l’un des facteurs de risque majeurs de mortalité évitable dans la ligne de mire d’Agnès Buzyn, ministre des Solidarités et de la Santé, qui entend amorcer un « virage préventif ». Présente lors du colloque de l’Association BPCO, elle y réitérait sa volonté d’« intégrer pleinement la prévention et l’éducation thérapeutique dans la stratégie nationale de santé ». Deux décès par insuffisance respiratoire chronique sur trois étant attribuables à la cigarette, elle veut « agir sur le tabac en amont de la maladie ». Pour ce faire, l’un des quatre axes prioritaires annoncés par la ministre en novembre 2017 sur la base d'un rapport du Haut Conseil de la Santé Publique (HCSP) (4) est la prévention et la promotion de la santé au cours de la vie et dans tous les milieux. En effet, l’espérance de vie élevée en France (85,4 ans pour les femmes, 79,3 ans pour les hommes en 2016) cohabite avec une mortalité prématurée et une mortalité évitable encore trop importantes, ainsi qu’une augmentation constante des maladies chroniques dont la BPCO, due à 80% au tabagisme. Pour cela, la prévention doit englober l’éducation à la santé et notamment vis-à-vis des méfaits du tabagisme. Et ceci dès l’école, avant même la première cigarette. Sources : (1) Stanislas Spilka et al. Les drogues à 17 ans : analyse de l'enquête ESCAPAD 2014. OFDT. Tendances 100, mai 2015 ; (2) NXA. Cabinet d'études et conseil. Association BPCO. « Les jeunes de 15 à 25 ans face au tabac ». nov 2017 ; (3) Baromètre Santé 2010. INPES, 2013. p59 ; (4) https://www.hcsp.fr/explore.cgi/avisrapportsdomaine?clefr=627 D’après un entretien avec Cécile Grosset, directrice de l’institut de sondage NXA et le suivi du colloque BPCO (Palais du Luxembourg, 9 novembre 2017). Hélène Joubert, journaliste
3 min
Les papillomavirus humains en 10 questions
Le papillomavirus humain (HPV) est un virus fréquent chez l’homme et la femme. La majorité des HPV est responsable de simples verrues vulgaires ou génitales (condylomes). Néanmoins, certaines souches de papillomavirus sont à l’origine de différents types de lésion pouvant évoluer vers un cancer. Tout savoir sur cet as du camouflage en dix questions/réponses, à l’occasion de la 12ème semaine européenne de prévention du cancer du col de l’utérus, du 28 janvier au 3 février 2018. Combien existe-t-il de souches d’HPV ? 180 variétés – des génotypes, numérotés afin de les identifier - de papillomavirus humains ont été répertoriées. La plupart des hommes et des femmes ayant une activité sexuelle sera infectée par le HPV au cours de sa vie. Certains le seront même à plusieurs reprises, par des génotypes viraux différents. 32% des femmes de 18 à 25 ans sont porteuses d’un HPV au sein de leurs voies génitales. 13 HPV sont considérés comme les plus cancérogènes. Les plus redoutables sont les HPV 18 et surtout 16. Les HPV 6 et 11 sont eux aussi à l’origine de cancers mais le risque est bien plus faible. 5 700 nouveaux cas de cancer par an en France sont liés à des papillomavirus humains. Ceux-ci sont impliqués dans la presque totalité des cancers de la marge anale (pourtours de l’anus), du col de l’utérus (4500 nouveaux cas et 1500 décès par an) et de la vulve, dans près de la moitié des cancers de la gorge et dans près d’un tiers des cancers du pénis. Les lésions induites par le HPV passent souvent inaperçues, sans aucun symptôme. D’où le risque de les découvrir au stade précancéreux ou de cancer. Où siègent les HPV dans le corps humain ? Une quarantaine de génotypes d’HPV sur les 180 connus a une prédilection pour les zones génitales (muqueuses, organes sexuels externes et leur périphérie). Quel est le risque de cancer de la gorge et des voies oropharyngées avec le HPV ? Le cancer de la gorge est parfois dû à la pratique du cunnilingus. Présent dans les voies génitales, le HPV peut alors contaminer la muqueuse oropharyngée au cours du sexe oral. 40 à 46% des cancers de l’oropharynx sont d’ailleurs provoqués par l’infection au HPV. La souche HPV 16 est pointé du doigt. Particulièrement cancérigène, elle est retrouvée dans 60 à 90% des cancers de l’utérus et dans presque tous les cancers de l’oropharynx dus au HPV. Quel est le risque de cancer dû au HPV chez l’homme ? Chez l’homme, 96% des cancers de la marge anale et 33% des cancers du pénis sont dus à un HPV. La présence de verrues génitales (condylomes ou « crêtes de coq »), bénignes, est néanmoins instructive. En effet, le risque d’avoir été infecté aussi par un HPV oncogène c’est-à-dire à l’origine de cancer, est alors plus élevé. Cela multiple par 21 le risque de développer un cancer anal, par 8 un cancer du pénis et par 3 un cancer de la gorge. Si l’on découvre des lésions précancéreuses chez une femme au niveau du col de l’utérus, quel est le risque de lésions sur la verge de son partenaire ? Lorsque l’on repère des lésions dysplasiques (altération de l'architecture et de la fonction d'un tissu cellulaire, première étape vers un cancer potentiel) chez une femme au niveau du col de l’utérus, il existe dans 40% des cas chez l’homme des lésions dues au HPV au niveau de la verge. Celles-ci peuvent passer totalement inaperçues. D’où l’intérêt d’un bilan « infections sexuellement transmissibles » (IST) classique (VIH, VHB, VHC, syphilis, chlamydia …) chez les deux partenaires, complété par un examen approfondi des zones génitales. Le préservatif arrête-t-il le HPV à coup sûr ? Les infections à HPV sont les seules infections sexuellement transmissibles qui peuvent être transmises lors d’un rapport sexuel protégé. Furtif, ce virus très petit (55 nanomètres de diamètre) passe partout, même au travers du latex ou du polyuréthane du préservatif. Comme le virus est aussi présent sur l’ensemble de la zone génitale, la pénétration n’est d’ailleurs pas forcément nécessaire ; des attouchements suffisent bien souvent à transmettre ce virus. C’est pour cette raison que les contaminations se font tôt dans la vie, déjà lors des caresses intimes chez les adolescents. Dans plus de 60% des cas, l’infection initiale (primo-infection) par un virus HPV a lieu dans les mois ou les toutes premières années suivant le premier rapport sexuel. Quel laps de temps entre la contamination et la manifestation des lésions ? Le HPV est un as du camouflage. Les antigènes du virus sont présents en permanence mais à des taux faibles. C’est pourquoi le virus peut passer inaperçu et être toléré par le système immunitaire de l’homme. Un test sanguin ne sert à rien puisque le HPV se dissimule. Un prélèvement local est plus adapté. Sans virémie (présence de virus ou de particules virales dans le sang), les cellules protectrices ne flairent pas le danger et ne le détruisent pas. Ce qui lui permet en toute impunité de s’introduire dans l’ADN des cellules de l’homme, lesquelles évolueront potentiellement vers des lésions précancéreuses. Le laps de temps entre la contamination et le déclenchement des lésions se compte en semaines et surtout en années. Un cancer du col de l’utérus met 15 à 20 ans avant de se développer. A savoir. La disparition spontanée du virus après contamination ("clearance") est de l’ordre de 90% à un an ! En revanche, si l’infection persiste plus de deux ans, le risque de lésions précancéreuses de haut grade (celles qui ont une plus forte probabilité d'évolution vers un cancer invasif) est de l’ordre de 40 à 50%. Quel est l’impact du frottis chez la femme ? Il est recommandé tous les 3 ans chez toutes les femmes âgées de 25 à 65 ans (après 2 frottis normaux à 1 an d’intervalle), que les femmes soient vaccinées ou non. l est recommandé tous les 3 ans chez toutes les femmes âgées de 25 à 65 ans (après 2 frottis normaux à 1 an d’intervalle), que les femmes soient vaccinées ou non. l est recommandé tous les 3 ans chez toutes les femmes âgées de 25 à 65 ans (après 2 frottis normaux à 1 an d’intervalle), que les femmes soient vaccinées ou non. Le frottis cervico-utérin est recommandé tous les trois ans chez toutes les femmes âgées de 25 à 65 ans (après 2 frottis normaux à 1 an d’intervalle), que les femmes soient vaccinées ou non. Or, 48 % des femmes entre 50 à 65 ans ne réalisent pas de frottis (contre 33 à 35 % dans les classes d’âges précédentes). Dans le cadre du 3ème plan cancer 2014-2019, le dépistage organisé va être généralisé en 2018, afin de permettre à l’ensemble des femmes de 25 à 65 ans un accès à un dépistage régulier du cancer du col de l’utérus. En 20 ans, grâce au prélèvement, le nombre de cancers du col de l’utérus a été divisé par deux, ainsi que le nombre de décès. Attention, un cancer du col de l’utérus sur quatre fait suite à un frottis anormal dont le suivi a été incomplet. C’est l’un des seuls cancers pour lesquels le pronostic se dégrade en France, avec un taux de survie à 5 ans, en diminution. 24 000 lésions précancéreuses et 50 000 verrues génitales sont prises en charge chaque année en France. La vaccination des jeunes filles est-elle efficace ? Déjà, plusieurs études de grande ampleur ont établi l’absence de lien entre vaccination anti-HPV et maladies auto-immunes ou neurologiques graves. Le bénéfice de la protection par le vaccin contre le HPV semble bien réel. En Australie, où la couverture vaccinale est de 70% chez les jeunes filles, la prévalence du HPV a chuté de 77% chez elles, les verrues génitales de 93% et les anomalies de haut grade du col de l’utérus de 46%. Les garçons ont tiré parti de la vaccination des filles puisque l’"immunité de groupe" a réduit de 12% le nombre de condylomes chez eux. D’où l’idée qui suit son chemin en France de recommander la vaccination chez les garçons. L’étude française P020 a montré que le vaccin chez les garçons réduit la survenue de condylome (-89%) et le risque de cancer anal (-77%). Mais on n’en est pas encore là, la couverture vaccinale française des filles atteignant à peine les 20% ! A noter, depuis 2016, le Haut Conseil de la Santé publique recommande la vaccination chez les hommes ayant des rapports avec les hommes. Où en sont les vaccins « thérapeutiques » ? La recherche avance et des pistes sont prometteuses, en particulier celle d’une équipe américaine dévoilée en 2015. Un vaccin chez des femmes présentant une « néoplasie cervicale intra-épithéliale » (longue période de la maladie avant l’invasion de l’épithélium par les cellules cancéreuses) a permis de faire régresser les lésions voire même un retour à la normale chez 48,2% d’entre-elles contre 30% chez celles du groupe placebo. Merci au Dr Charlotte Methrost, chirurgien urologue et membre du comité d’andrologie et de médecine sexuelle de l’Association Française d’Urologie (AFU). Hélène Joubert, journaliste
4 min
Mars bleu. Dépister le cancer colorectal, et après ?
Le dépistage généralisé du cancer colorectal dès l’âge de 50 ans est réalisé à l’aide d’un test immunologique, à répéter tous les deux ans chez les personnes sans risque particulier, dites à « risque moyen ». 4% de ces tests reviennent positifs. Parmi ces 4% de tests positifs, 10% révèlent des cancers, 40% des polypes dont certains peuvent dégénérer en cancer, et 50% sont des faux positifs (coloscopie normale). Quelle est alors la marche à suivre ? Mars bleu, mois du cancer colorectal Chaque année, en mars, les autorités de santé marquent le coup avec Mars bleu, rappelant à cette occasion qu’à partir de 50 ans, le dépistage du cancer colorectal nous concerne tous. Le Conseil national professionnel d’hépato-gastroentérologie (CNP HGE) renchérit et depuis 10 ans, s’investit lui-aussi dans une campagne annuelle, gratuite, de prévention à destination du grand public sur le dépistage du cancer colorectal, baptisée « Colondays ». Tout au long du mois de mars, plus de cent établissements (hôpitaux, cliniques et cabinets de gastroentérologie) et plus de mille praticiens et acteurs de la santé accueilleront et informeront le grand public par le biais d’animations. La nouveauté de cette 10ème édition est sa durée (un mois) et le « road tour » de son espace mobile d’information. Du 13 au 31 mars, il fera étape dans douze capitales régionales. Le public pourra y rencontrer un hépato-gastroentérologue, s’informer gratuitement sur la prévention contre le cancer colorectal et évaluer son risque afin d’opter pour la meilleure méthode de prévention/dépistage. (https://www.colon-days.fr/les-gastroenterologues-participant-a-la-journee-portes-ouvertes). 43 000 nouveaux cas et 18 000 décès sont dénombrés annuellement en France. Encore aujourd’hui, 50% des cancers diagnostiqués sont métastatiques, c’est à dire qu’ils ont déjà essaimé dans le reste du corps. Simplement parce que plus de la moitié de la population persiste à ne pas se considérer comme « à risque »*. Le dépistage permet de découvrir des cancers à un stade précoce (curable) dans 90% des cas, alors que le pourcentage de guérison des cancers métastatiques, diagnostiqués trop tardivement, tombe à 20%. Le dépistage généralisé est préconisé tous les deux ans à partir de l’âge de 50 ans. Chaque intéressé reçoit par courrier une invitation au dépistage, pris en charge à 100 % par l'Assurance Maladie sans avance de frais. Sans symptôme ni antécédent personnel ou familial de cancer ou d’adénome colique, le risque est qualifié de « moyen », c’est-à-dire un risque de 3% de développer ce type de cancer. Le "test immunologique" (FIT pour Fecal Immuno Chemical Test) vise à déceler la présence de saignement occulte dans les selles. La personne prélève à son domicile un échantillon de selles au moyen d’un kit et l’envoie dans les cinq jours au laboratoire de biologie médicale indiqué, pour un résultat obtenu dans les quinze jours. Un test positif (environ 4 % des cas) ne dénote pas forcément la présence d’un cancer mais la coloscopie s’impose pour le confirmer ou l’infirmer. Dans certains cas, le test immunologique est inutile et la coloscopie s’impose d’emblée. C’est lorsque la personne compte un apparenté du premier degré avec un cancer colorectal ou un polype avant l’âge de 65 ans (ou si la personne a deux apparentés du 1er degré touchés, quel que soit leur âge). Environ 20% des cancers colorectaux surviennent chez des personnes à risque « élevé » et 5 à 10% chez celles dont le risque est « très élevé ». Les personnes à « haut risque » ont environ une chance sur dix de développer un cancer colorectal. La réalisation d’une coloscopie permet de déceler la présence éventuelle de polypes et de les retirer avant qu'ils ne se transforment en cancer. La vidéocapsule replacera-t-elle la coloscopie ? Alors que nombreuses sont les personnes qui ne se font pas dépister par crainte qu’on leur propose ensuite, au vu du résultat positif du test, l’examen toujours autant redouté qui est la coloscopie, la donne pourrait changer avec un accès plus fréquent à la vidéocapsule. Il s’agit d’une mini-caméra que l’on ingère et qui retransmet un film composé de milliers d’images prises lors de son parcours dans le côlon et le rectum. Aujourd’hui la vidéocapsule est utilisée pour l’examen de l’intestin grêle qui n’est pas accessible par coloscopie. Pr Frank Zerbib, gastro-entérologue au CHU de Bordeaux : « Le décret pour l’utilisation de la vidéocapsule en pratique courante va paraître au Journal officiel courant premier semestre 2018 (tarif de l’acte). Elle peut être utilisée en cas de coloscopie incomplète ou lorsque la personne est trop fragile (récusée pour l’anesthésie générale) ou lorsqu’elle refuse l’examen. Mais ses utilisations pourraient se multiplier et une étude nationale (FAMCAP) vient de débuter en ce début 2018. Cette étude comparera l’intérêt de la coloscopie, du test immunologique et de la capsule chez les patients à haut risque ». En effet, la coloscopie a démontré son efficacité dans le dépistage des cancers du côlon. Il faut que la technique de vidéocapsule apporte progressivement les preuves de son efficacité préventive. Polypes, la chirurgie perd du terrain La technologie progresse à grands pas et le traitement des lésions précancéreuses que sont les polypes adénomateux est en pleine mutation. On a de moins en moins recours à la chirurgie (Colectomie qui consiste à enlever la partie du côlon où se trouve le polype ou le cancer) et de plus en plus aux techniques mini-invasives dont l’endoscopie. L’intervention est réalisée aujourd’hui en routine à l’aide d’un endoscope, tube souple introduit par les voies naturelles et qui retransmet des images en direct à l’opérateur. En plus d’explorer les parois du côlon et du rectum, elle permet d’exciser le polype ou le cancer. Cette exérèse (polypectomie) permet de réduire le risque de cancer de 70 à 90 % à 5 ans. La coloscopie est donc à la fois un examen de dépistage et de traitement des lésions. Pr Frank Zerbib : « Les techniques d’endoscopie sont de plus en plus performantes, au point qu’il est souvent possible d’éviter la chirurgie même en cas de polype volumineux. La chirurgie reste cependant nécessaire pour les polypes trop volumineux ou dont l’aspect fait craindre la dégénérescence en cancer invasif, c’est-à-dire un cancer ayant infiltré en profondeur la paroi du colon ». Hélène Joubert, journaliste. D’après une interview du Pr Frank Zerbib, gastro-entérologue au CHU de Bordeaux, président du Conseil national professionnel d’hépato-gastroentérologie. * Sondage 2016 Opinion Way pour le Conseil National Professionnel d'Hépato-gastroentérologie
3 min
Les femmes, victimes de choix de certaines maladies
Parfois, la maladie est sexiste. Les femmes ont tendance à souffrir de certains maux plus souvent que les hommes. Une femme avertie en vaut deux. Tour d’horizon. Les femmes, trois fois plus touchées par le Syndrome de l’Intestin Irritable En France, le Syndrome de l’Intestin Irritable (SII) touche trois femmes pour un homme (1). D’ailleurs, quel que soit le type de trouble fonctionnel intestinal (constipation, globus/boule dans la gorge, dysphagies/problème de déglutition, ballonnements, douleurs abdominales fonctionnelles), les femmes souffrent systématiquement plus souvent que les hommes en Europe et en Amérique du Nord. Ce n’est pas le cas en Afrique, Asie du Sud et Amérique du Sud. Aucune explication sur cette particularité occidentale n’est réellement satisfaisante. Dr Pauline Jouët, gastro-entérologue, service d’hépato-gastro-entérologie Hôpital Ambroise Paré (Boulogne-Billancourt) : « Temps de transit colique plus lent chez la femme, hypersensibilité viscérale plus importante, femmes plus sujettes à conserver des symptômes séquellaires de gastro-entérite ou « syndrome de l’intestin irritable post-infectieux »… sont parmi les explications avancées pour expliquer la prédominance féminine. Il faut aussi savoir que les femmes ont par ailleurs une tendance à plus facilement consulter pour leurs symptômes que les hommes. La femme pourrait être aussi plus vulnérable aux troubles fonctionnels intestinaux du fait de son statut hormonal, mais rien n’est bien démontré. La piste génétique est en cours d’exploration ». La constipation, une affaire de femmes La constipation chronique concerne plus d’un tiers de la population française mais surtout trois femmes pour un homme. Un quart des hommes et un tiers des femmes après 65 ans sont constipés. Dr Jean-Paul Vove, gastro-entérologue, proctologue et sexologue (Bordeaux) : « Les femmes se retiennent peut-être plus d’aller à la selle, leur ceinture abdominale est moins puissante, le pelvis a été affaibli par les grossesses… les hypothèses sont variées. Néanmoins, à ce jour, les essais ont échoué à démontrer de façon formelle le rôle des variations hormonales dans la constipation chez la femme (2) ». Un fibromyalgique sur dix est une femme La fibromyalgie est un syndrome douloureux chronique assez fréquent (1,6% de la population) et féminin. Il associe, entre autres, fatigue chronique, troubles du sommeil, céphalées de tension, troubles fonctionnels digestifs etc. La fibromyalgie est jusqu’à dix fois plus fréquente chez la femme. Dr Julien Guérin, co-coordinateur de l’enquête « La fibromyalgie dans la vraie vie » (3), Centre d’évaluation et de traitement de la douleur (Hôpitaux Saint Antoine et Cochin, Paris) : « Nous avons tenté de dresser le portrait robot de la personne fibromylagique (3). Sans surprise, les femmes sont majoritairement atteintes (92%), âgées en moyenne de 48 ans, avec une légère tendance au surpoids. Les fibromyalgiques ont en général des maladies associées (comorbidités). L’enquête le confirme avec en tête l’arthrose, loin devant l’endométriose ou l’hypothyroïdie. Sur le plan psychologique, des troubles cognitifs, une anxiété ou une dépression sont retrouvés dans un cas sur deux ». Les femmes ont plus souvent la migraine La migraine est trois fois plus fréquente chez la femme : 15 à 18% des femmes contre 6% des hommes. Les hormones sont impliquées ; les changements hormonaux (grossesse, ménopause) jouant sur le développement de la crise de migraine. Les menstruations (règles) sont parmi les facteurs déclencheurs les plus fréquents, du fait de la chute du niveau d'estrogènes prémenstruel. Plus cet effondrement oestrogénique est rapide, plus le risque de souffrir de migraine serait important (4). Les femmes, plus durement touchées par les complications du diabète Les femmes, si elles sont moins souvent diabétiques de type 2, sont néanmoins plus touchées par ses complications. Le sur-risque masculin de diabète de type 2 est non négligeable puisqu’il est, en métropole du moins, de 44,5% après 40 ans (5). En revanche, les complications vasculaires et rénales du diabète de type 2 (DT2) sont plus fréquentes chez les femmes. Pr Patrick Ritz, service d’Endocrinologie, maladies métaboliques et nutrition de l’Hôpital Larrey (Toulouse) : « Le risque relatif de maladie cardiovasculaire chez les femmes diabétiques de type 2 est de 3,5 comparé aux femmes non diabétiques alors qu’il est de 2,1 chez l’homme. De plus, la prévalence de l’hypertension artérielle est plus forte chez les femmes diabétiques (6-7) ». Comment l’expliquer ? Tout d’abord, leurs facteurs de risque sont moins bien contrôlés : leur indice de masse corporelle est plus élevé, leur control tensionnel moins efficace, et elles pratiquent moins souvent une activité physique. Le traitement est aussi moins optimal, tout comme la surveillance sur le plan rénal et cardiovasculaire. Les femmes, plus touchées par la BPCO Les femmes et les jeunes sont de plus en plus affectés par la bronchopneumopathie chronique obstructive. BPCO, ces quatre lettres désignent une maladie grave des bronches due à 80% au tabagisme et qui peut conduire à l’insuffisance respiratoire. On sait maintenant depuis 2013, année de la publication d’une vaste étude américaine regroupant près de 500 000 personnes (Nurse Health Study), non seulement que la BPCO continue de progresser, mais que les femmes sont de plus en plus concernées et les malades de plus en plus jeunes. La dépression, deux fois plus fréquente chez la femme La dépression est deux fois plus fréquente chez la femme avec un homme sur dix concernés contre une femme sur cinq. Les hormones expliqueraient cette plus forte prévalence lors de certains évènements de vie de la femme (ménopause, accouchement etc.). Les hormones les plus psychoactives sont les estrogènes et la progestérone mais un neurotransmetteur – la sérotonine – pourrait aussi expliquer le phénomène. Un déficit sérotoninergique est retrouvé dans les états dépressifs. Or, la synthèse de sérotonine est plus élevée dans le cerveau masculin. Les dépressions féminines sont aussi peut être mieux dépistées, car elles consultent un médecin en général plus facilement, ce constat étant retrouvé dans de nombreuses pathologies. Les femmes, plus de deux fois plus de calculs biliaires La lithiase biliaire, ou calcul de la vésicule, affecte de deux à trois fois plus de femmes que d’hommes. La formation de calculs à l’intérieur de la vésicule biliaire touche 10 % à 15 % des hommes et 25 % à 30 % des femmes. Cette différence, cependant, s’atténue après 70 ans. Les calculs dits « cholestéroliques » sont favorisés par les facteurs qui vont entraîner une augmentation de la concentration biliaire en cholestérol. Il ressort que le sexe féminin est plus susceptible de fabriquer ce type de calcul. MICI et maladies auto-immunes, désavantage aux femmes Selon les chiffres récents en France, 56 % de femmes et 44% d'hommes souffrent de maladies chroniques inflammatoires de l’intestin (maladie de Crohn, rectocolite hémorragique). Globalement, les femmes sont plus susceptibles que les hommes d'être atteintes de maladies auto-immunes telles que la sclérose en plaques, l’arthrite rhumatoïde, la thyroïdite, le lupus, ou la myasthénie (maladie neuromusculaire). Ces maladies résultent du dysfonctionnement du système immunitaire qui s'attaque à l'organisme lui-même. Une équipe française a probablement touché du doigt l’une des causes. Le thymus est l’organe où les lymphocytes T, les cellules du système immunitaire qui détruisent les intrus, apprennent à reconnaître le soi pour ne pas l'attaquer. A cause de taux élevés des estrogènes chez la femme à partir de la puberté, une protéine (AIRE) présente dans les cellules de ce thymus serait synthétisée en quantité moindre, augmentant la susceptibilité aux maladies auto-immune. (1) Aliment Pharmacol Ther. 2010 Sep;32(6):738-55 ; (2) Drugs. 2013 Nov;73(17):1935-50 ; (3) Enquête auto-déclarative développée par l’Association française de lutte antirhumatismale et Fibromyalgie SOS ; (4) Dr Jelena Pavlovic et al. Neurology 87 July 5, 2016 ; (5) chiffres 2007 de l’InVS (BEH 42-43) ; (6) Endocrine, Metabolic & Immune Disorders-Drug Targets Vol12, N 2, June 2012, pp. 179-196 (18) ; (7) Gend Med 2006 Jun;3(2):131-58; (8) Sonia Berrih-Aknin et al. J Clin Invest. 2016;126(4):1525-1537
4 min
Santé au travail : assis ou debout ?
Travailler devant un écran d'ordinateur est devenu la règle pour une grande partie des travailleurs. Or, rester assis à son bureau tout au long de la journée est particulièrement néfaste pour la santé. La solution, se lever souvent et pourquoi pas, travailler avec un plan de travail en hauteur. Plus facile à dire qu’à faire ? Position assise prolongée : quel est le risque ? Globalement, les études scientifiques convergent et les chiffres implacables. Rester assis huit heures par jour augmenterait les chances de décès prématuré de 15% et de 40% au-delà de 11 heures. Le calcul est vite fait selon les chercheurs : après une décennie à travailler à un bureau, ce sont sept années en moins d’espérance de vie. Cette sédentarité au travail accroît le risque de diabète, d'obésité, de cancer, de mal au dos et de fatigue chronique. Selon une publication scientifique de 2015 rassemblant les études parues sur le sujet, ceux qui passent le plus de temps assis ont un risque de développer un diabète de 90% plus élevé que ceux qui sont assis le moins longtemps, une probabilité de mourir de maladie cardiaque ou de cancer de 18% plus élevée et 24% plus de chances de décéder (1). De plus, une autre étude conduite chez des femmes souligne que celles restées assises plus de sept heures par jour présentent 47% de risques en plus de développer des symptômes dépressifs comparées à celles qui ont passé quatre heures ou moins assises.Une autre étude a même évalué la combinaison de la position assise des heures durant et le fait de ne pas pratiquer d’activité physique. Bilan, c’est la plus mauvaise des attitudes. Comparativement aux personnes qui passent quotidiennement moins de quatre heures quotidiennes en position assise et pratiquent une activité physique intensive (> 35,5 MET-heure/semaine), ceux qui sont assis plus de 8 h/jour et réalisent une activité physique très limitée (< 2,5 Met-heure/semaine, sédentarité) ont, à terme, un risque de mortalité augmenté de 60%. Quels moyens simples pour ne pas rester assis trop longtemps au bureau Outre-Atlantique, le National Insitutes of Health (3) a quantifié le nombre d’heures passé assis en moyenne par un adulte américain : 7,7 heures. Ce qui a fait dire à l’American Medical Association qu’il fallait revoir notre manière de s’assoir, en exploitant les sièges « ballons » et les postes de travail en hauteur (4). Pour contrer la position assise, les idées ne manquent pas. Des chercheurs se sont posé la question « Comment réduire le temps passé assis ? ». Pour cela ils ont pris une par une les stratégies de changement de comportement utilisées dans les interventions de réduction de la sédentarité chez les adultes et publiées dans des revues médicales internationales (5). 23 interventions leur ont semblé prometteuses, fondées sur la restructuration de l’environnement de travail, la persuasion ou l'éducation. Ils ont relevé par exemple, des postes de travail où l’on peut rester debout, le fait de programmer une alerte lorsqu’un certain laps temps passé assis est dépassé ou encore l’installation de bureaux à pédales pour réduire l’inactivité.D’ores et déjà voici quelques pistes : S’obliger à réaliser des pauses toutes les 45 minutes. Passer ce temps de pause en position debout. Organiser des réunions debout. Réfléchir sur un sujet en restant debout et encore mieux, en marchant. Varier les positions assises. S’étirer régulièrement au long de la journée. Choisir un bureau ajustable, permettant à la fois de travailler assis ou debout. Pour une ergonomie correcte de travail sur un bureau en hauteur, l’écran doit être à la bonne hauteur en maintenant la tête droite et les bras perpendiculaires au corps. A quand les Français fans du travail en position debout ? Il est grand temps de tomber de sa chaise. Les recommandations médicales britanniques préconisent aux salariés de rester au moins deux heures de leur temps de travail debout. Aux Etats-Unis, le commerce de bureaux surélevés est en plein essor. Mais ce sont les pays nordiques les premiers à avoir franchi le pas. Les postes de travail modulables, c’est à dire qui permettent les deux positions, assises et debout, s’implantent réellement dans les entreprises. Au point qu’au Danemark, la législation du travail impose aux entreprises de fournir ce type de mobilier à leurs employés. En France, certaines banques et assurances seraient apparemment parmi les premières entreprises à se pencher sur le problème et à utiliser ce type de mobilier modulable. (1)Ann Intern Med. 2015;162(2):123-132. ; (2) AJPM September 2013Volume 45, Issue 3, Pages 276–281 ; (3) https://www.nih.gov/; (4) https://www.ama-assn.org/; (5) Health Psychology Review Volume 10, 2016 - Issue 1 / http://www.tandfonline.com/doi/abs/10.1080/17437199.2015.1082146
4 min
Alimentation et prévention cancer : vérités et idées fausses
En janvier 2001, a été créé le Programme National Nutrition-Santé (PNNS), avec pour ambition d'améliorer l'état de santé de la population en agissant sur le déterminant nutrition.Parallèlement, avec l'évolution des connaissances, les scientifiques estiment aujourd'hui que le facteur alimentaire pourrait contribuer pour une large part au développement des cancers. C'est ainsi que la thématique « Alimentation, nutrition et cancer » a vu le jour.En matière de prévention du cancer, l'alimentation peut en effet jouer un rôle très important.« Vérités, hypothèses et idées fausses », ce qu'il faut savoir au sujet des liens entre cancer et alimentation. Prévention des cancers : vérités et recommandations Fruits et légumesL'apport de fruits et de légumes devrait représenter au minimum 7% de l'apport énergétique total journalier, soit entre 400 et 800 grammes de fruits et légumes par jour, en jouant sur la variété.Pour atteindre le minimum, le PNNS recommande au moins 5 fruits et légumes chaque jour, quelle qu'en soit la forme : crus, cuits, frais, en conserve ou surgelés. Surpoids et obésitéLe risque de cancer est minimal lorsque l'indice de masse corporelle est maintenu entre 18,5 et 25 kg/m².Les recommandations internationales (code européen contre le cancer) conseillent de ne pas dépasser un gain de poids supérieur à 5 kilos durant la vie d'adulte.Il est donc conseillé de surveiller régulièrement son poids et en cas de gain rapide ou important de celui-ci, de mettre en place un contrôle de l'alimentation doublé d'une augmentation de l'activité physique. Activité physique Il est recommandé de maintenir un mode de vie actif.A titre d'exemple, si l'activité physique professionnelle est faible ou modérée, pratiquez au moins une demi-heure (et si possible une heure) de marche rapide, ou d'une activité similaire, par jour, et une activité physique vigoureuse d'au moins une heure par semaine. AlcoolLa consommation d'alcool est déconseillée sur le plan du risque de cancer, car elle augmente la morbidité et la mortalité.Les recommandations du PNNS proposent, chez ceux qui consomment des boissons alcoolisées, de ne pas dépasser l'équivalent de 20 g d'alcool pur par jour (soit deux verres de vin de 10 cl ou deux bières de 25 cl ou 6 cl d'alcool fort).Mais selon les toutes dernières données scientifiques, il serait préférable de ne pas dépasser 6 verres par semaine. Tabac Le tabagisme constitue un facteur de risque majeur de cancer (et notamment du poumon et de la vessie), et sa réduction est un objectif prioritaire en termes de santé publique pour diminuer le risque de multiples localisations de cancer. Hypothèses fortes menant à des recommandations Viandes et charcuteries La consommation de viande doit se faire dans le cadre d'une alimentation équilibrée et variée, riche en fruits et légumes. Privilégiez les viandes les plus maigres. Un seul plat de viande par jour est suffisant. Limitez les charcuteries, pour réduire notamment les apports en graisses saturées et en sel. Par ailleurs, limitez les procédés de cuisson utilisant des températures très élevées (grillade, barbecue, friture) ; le cas échéant, il est recommandé de ne pas consommer les parties carbonisées des viandes grillées. Sel Ne pas dépasser 8 grammes de sel par jour, via les aliments eux-mêmes, l'ajout à table et lors de la préparation. Les principaux aliments salés à contrôler sont les charcuteries et les fromages à forte teneur en sel, les produits salés pour l'apéritif, et certaines eaux minérales riches en sodium. Apports en graisses La réduction des apports en graisses pourrait avoir un impact bénéfique sur le risque d'obésité et sur les maladies cardiovasculaires. En matière de cancer, ce sont surtout les acides gras trans (graisses hydrogénées issues d'un procédé industriel) qui sont à éviter. Evitez les aliments contenant des graisses « cachées » (viennoiseries, crèmes desserts, produits apéritifs, produits laitiers gras, viandes et charcuteries grasses, sauces... ). De plus, remplacez le plus souvent possible les graisses animales par des graisses d'origine végétale, notamment celles riches en acides gras mono-insaturés et polyinsaturés (huiles d'olive, de colza). Fibres alimentaires L'alimentation quotidienne devrait intégrer des céréales complètes (blé, orge, avoine, maïs, son), du pain complet, des légumes ou légumineuses (lentilles, haricots, fèves...) ou du riz complet, et des fruits (plutôt que leur jus). Il est préférable de consommer des produits à grains entiers, ou enrichis en fibres. Café A consommer avec modération, soit moins de 5 tasses par jour. Les données existantes ne permettent pas d'incriminer la consommation de café dans le déterminisme des cancers, excepté pour celui de la vessie. Stéréotypes et idées fausses autour de l'alimentation et du cancer Le four à micro-ondes donne le cancerFaux : aucun élément actuellement disponible n'indique un risque lié à l'utilisation du four à micro-ondes.Les fruits et légumes donnent le cancer à cause des pesticidesFaux : il existe suffisamment de preuves concluant que les fruits et légumes protègent du cancer dans des proportions importantes. Et les effets bénéfiques des fruits et légumes sont tellement importants, qu'ils annulent les effets délétères de quantités faibles de pesticides.Le vin rouge protège du cancer Faux : aucune boisson alcoolisée (même le vin) n'a d'effet protecteur vis-à-vis du cancer. Toutes sont des facteurs de risque importants. Dans le domaine du cancer, la consommation d'alcool n'est jamais recommandée. Alimentation et cancer : résumé des recommandations Alimentation variée et quantitativement adaptée aux besoins nutritionnels, préférentiellement basée sur des aliments d'origine végétale. Poids stable sans surcharge pondérale, tout en limitant le gain maximal de poids à moins de 5 kg durant la vie adulte. Mode de vie actif avec une demi-heure de marche rapide (ou une activité similaire) par jour et une activité physique vigoureuse d'au moins une heure par semaine. Cinq fruits et légumes par jour. Aliments riches en fibres (fruits, légumes, pain, riz et pâtes complets) à privilégier par rapport aux aliments raffinés (pain et riz blancs). Alcool déconseillé. Pour les consommateurs, limiter à 6 verres par semaine. Charcuteries à limiter au profit du poisson ou des volailles. Limiter le sel et les aliments salés. Isabelle Eustache
4 min
Quelles sont les maladies infectieuses les plus fréquentes chez l'enfant ?
Les maladies les plus fréquentes chez les jeunes enfants (0 à 6 ans), sont infectieuses. Il s'agit des rhinopharyngites, des angines, des otites, des gastroentérites et des bronchiolites. Ces maladies infectieuses guérissent le plus souvent spontanément ou avec l'aide d'un traitement simple. Ceci dit, n'hésitez pas à appeler votre médecin. La rhinopharyngite La rhinopharyngite est une maladie virale particulièrement fréquente. Elle se traduit notamment par un nez qui coule, de la toux, de la fièvre.Le traitement est celui des symptômes, car la rhinopharyngite guérit spontanément. L'angine Dans 75% des cas l'angine est virale, sinon bactérienne. Cette inflammation des amygdales et de la gorge entraîne des maux de gorge et une fièvre plus ou moins élevée selon l'origine de l'angine.Le traitement est celui des symptômes dans le cas de l'angine virale. Mais s'il s'agit d'une angine bactérienne, un traitement antibiotique s'impose, d'où la nécessité de consulter son médecin. Pour faire la différence entre une angine virale ou bactérienne votre médecin pourra réaliser un test rapide permettant de repérer les streptoccoques. Dans ce ce cas le traitement antibiotique s'impose. L'otite Cette infection de l'oreille moyenne, d'origine bactérienne dans la majorité des cas, se traduit par une oreille très douloureuse provoquant des pleurs intenses et fréquents chez les bébés, de la fièvre et un nez qui coule. L'otite se traite à l'aide d'antibiotiques, d'anti-inflammatoire et de paracétamol contre la fièvre et la douleur. La bronchiolite Virale, la bronchiolite est très fréquente chez les bébés jusqu'à l'âge de 3 ans environ. Inquiétante, elle se traduit par une respiration sifflante, une toux grasse, de la fatigue, un refus de s'alimenter et une légère fièvre.Pas d'affolement, les symptômes sont impressionnants mais souvent sans réelle gravité. Ne vous rendez pas aux urgences de votre propre chef. Demandez conseil à votre médecin, lequel prescrit habituellement des séances de kinésithérapie de désencombrement respiratoire. La gastroentérite Cette infection virale se traduit typiquement par des diarrhées et des vomissements, et de la fièvre. Le traitement repose essentiellement sur la réhydratation. On recommande chez les jeunes enfants de recourir aux solutions de réhydratation en vente en pharmacie. Attention, les gastroentérites, les rhinopharyngites et les bronchiolites sont des maladies particulièrement contagieuses. Le lavage fréquent des mains est essentiel et indispensable avant de s'occuper d'un bébé, en sortant des toilettes et avant de préparer les repas. Le mouchage est également important, à l'aide d'un mouchoir à usage unique (et on se lave ensuite les mains après s'être mouché). Pour faciliter le mouchage des jeunes enfants, on peut utiliser du sérum physiologique ou de l'eau saline. Isabelle Eustache
3 min
Comment éviter ou écourter un rhume ?
Le rhume est très fréquent. Cette infection virale se manifeste par un nez bouché, des éternuements, un mal de gorge et parfois une légère toux. Faut-il consulter en cas de rhume ? Comment savoir s'il ne s'agit pas plutôt d'une grippe ? Comment l'éviter ? Et sinon, comment ne pas le transmettre à toute la famille ? Les rhumes sont extrêmement contagieux Avec l'arrivée du froid hivernal, l'organisme est moins résistant et les défenses immunitaires moins performantes. C'est ainsi que les victimes du rhume sont les plus vulnérables à un moment donné.Les enfants sont les plus touchés. Ils contractent en moyenne six rhumes chaque année. Leur système immunitaire encore immature est en cause, mais les virus étant particulièrement contagieux, la vie en collectivité (crèche, garderie, maternelle ) joue également un rôle important.La fréquence des rhumes diminue ensuite avec l'âge. L'adulte, lui, est atteint 2 à 3 fois par an environ et la personne âgée une fois, voire pas du tout, car l'organisme est alors immunisé contre les virus responsables des rhumes. Comment éviter un rhume ? La façon la plus sûre de ne pas attraper un rhume est de veiller à ne pas affaiblir son système immunitaire. Gérez le stress car celui-ci entame à coup sûr les défenses immunitaires : yoga, relaxation ... Pratiquez régulièrement une activité physique : une demi-heure de marche par jour pour les plus sédentaires, c'est déjà ça ! Mangez équilibré, varié et suffisamment : ce n'est vraiment pas le moment de débuter un régime restrictif. Dormez suffisamment et couchez-vous à heure régulière. Comment éviter de transmettre votre rhume autour de vous ? La transmission virale repose sur l'hygiène : Lavez-vous régulièrement les mains et apprenez aux enfants à le faire correctement : eau et savon, faire mousser pendant plus d'une minute, des ongles aux poignets. N'échangez pas les couverts, les verres, les tétines, les gants de toilette, etc. Portez le moins possible vos mains au visage. Idéalement, portez un masque lorsque vous êtes enrhumé, sinon couvrez votre visage lorsque vous éternuez ou toussez. N'embrassez pas si vous êtes enrhumé, évitez les poignées de main et repoussez certaines visites (personnes malades, âgées, jeunes enfants). Enrhumé ou pas, lorsque les virus circulent, n'embrassez pas un enfant en bas âge sur le visage. Comment distinguer un rhume d'une grippe ? La grippe se caractérise par des symptômes intenses, qui débutent très brutalement et qui le plus souvent obligent à rester au lit (fièvre, maux de tête, douleurs musculaires, courbatures, forte fatigue ). Inversement, les symptômes d'un rhume s'installent progressivement et sont moins intenses : fièvre peu élevée, légers maux de tête, douleurs, fatigue et faiblesse peu importantes, nez qui coule, congestionné, éternuement et parfois une légère toux, larmoiements. Faut-il consulter en cas de rhume ? S'il s'agit d'une grippe (symptômes intenses d'apparition très brutale), il faut consulter le plus vite possible afdin de bénéficier d'un traitement antiviral.Mais inutile de consulter son médecin traitant dès qu'on attrape un rhume.En revanche, si les symptômes du rhume s'éternisent plus d'une dizaine de jours, ils signalent très certainement la présence de complications. Il devient alors nécessaire de se rendre chez le médecin. Chez l'enfant il s'agit le plus souvent d'une otite moyenne. Mais un rhume peut aussi dégénérer en sinusite, en bronchite, en pharyngite, voire en pneumonie. A noter également qu'un rhume, en affaiblissant l'organisme peut réactiver un herpès (bouton de fièvre ou herpès génital). Comment soigner un rhume ? Le traitement du rhume repose sur celui des symptômes (médicaments contre la fièvre et les douleurs, décongestionnants pour le nez, sirop contre la toux sèche lorsque celle-ci persiste). Rappelons que les antibiotiques n'ont aucune action contre les virus. Ils ne sont donc prescrits que contre les complications bactériennes. Vous avez un rhume. Améliorez votre quotidien ! Rester au chaud et se reposer. Nettoyer le nez à l'aide de pulvérisations nasales d'eau de mer. Boire beaucoup, notamment des boissons chaudes. Ne pas surchauffer la chambre. Veiller à une humidification suffisante de la chambre. Dr Philippe Presles
3 min
Quels sont les signes d'un zona ?
Le zona correspond à une réactivation du virus de la varicelle. Ainsi, seules les personnes ayant eu la varicelle, le plus souvent durant l'enfance, peuvent souffrir d'un zona. Les personnes âgées de plus de 50 ans sont plus souvent concernées par le zona, probabilité qui augmente à mesure que l'immunité diminue. Quels sont les signes indiquant qu'il s'agit d'un zona ? Le zona est une maladie fréquente En France, on observe 1,3 à 5 cas de zona pour 1.000 personnes, et 5 à 10 cas de zona pour 1.000 chez les plus de 60 ans. Au cours de la vie, 20% de la population pourrait souffrir d'un zona à un moment de sa vie.Le point sur cette maladie et sur les signes d'un zona. Le zona : une réactivation du virus de la varicelle Le zona est dû à une réactivation du virus de la varicelle. En effet, après avoir contracté la varicelle, le virus herpès zoster reste latent dans l'organisme et peut en cas de baisse des défenses immunitaires se réactiver et infecter les nerfs, donnant le zona.C'est ainsi que les personnes âgées sont plus particulièrement sujettes à développer un zona, tout comme les personnes immunodéprimées, atteintes du virus du sida ou en raison des traitements du cancer (radiothérapie, chimiothérapie). Et si c'était un zona ? Quels sont les signes du zona ? Le zona est parfois précédé durant 3 à 4 jours d'une sensation de malaise avec frissons, fièvre, nausées, diarrhées ou difficultés à uriner.Apparaît ensuite une éruption de pustules en bouquets, entraînant des brûlures et des démangeaisons sur un seul côté du torse ou du dos. Les petites vésicules sont remplies de liquide contenant le virus de la varicelle, qui peut alors être transmis aux personnes non immunisées.Les pustules sont très douloureuses et durent longtemps, plusieurs semaines, avant de disparaître spontanément. Comment se soigne un zona ? Durant les éruptions cutanées, les pustules sont nettoyées afin de limiter l'infection. En cas de pustule près d'un oeil, une consultation urgente en ophtalmologie s'impose.Sinon, le traitement du zona repose sur des antiviraux (type acyclovir). Pris très tôt, ils peuvent réduire la sévérité des symptômes du zona et leur durée.Mais ce traitement antiviral contre le zona permet également de réduire le risque d'atteinte des nerfs sous-jacents aux pustules, entraînant les redoutables complications névralgiques dites douleurs post-zostériennes, qui pourraient alors nécessiter des antidépresseurs.En effet, ces douleurs cutanées chroniques du territoire de distribution d'un nerf infecté par le virus du zona peuvent persister 1 à 3 mois, voire plus d'un an après l'épisode de zona avec pustules. Attention toutefois, seuls 10% des malades du zona développent une névralgie post-zostérienne.Sinon, des anti-inflammatoires, des anesthésiques et des antihistaminiques permettent d'apaiser les douleurs et les démangeaisons.Bonne nouvelle, les personnes à risque de zona peuvent bénéficier d'un vaccin (Zostavax de Sanofi Pasteur MSD). Isabelle Eustache
4 min
Blanchiment des dents : quels risques ?
Qui n'a jamais rêvé de se faire blanchir les dents ? Avec les nouveaux procédés, la tentation est grande. Nous avons tous entendu parler des kits de blanchiment des dents, en vente libre, et plus récemment encore des bars à sourire... Mais que propose exactement le dentiste ? Quels sont les bénéfices ? Quels sont les risques du blanchiment des dents chez le dentiste ? Le dentiste dispose de deux méthodes pour blanchir les dents La première méthode de blanchiment des dents à disposition du dentiste consiste à éclaircir les dents elles-mêmes. L'autre technique de blanchiment consiste à recouvrir les dents de facettes. Le blanchiment direct des dents : quelles sont les différentes techniques ? Chez les fumeurs ou les grands buveurs de thé ou de café, le chirurgien dentiste procède à un détartrage et à un polissage. L'arrêt du tabac est fortement conseillé.Lorsque les dents sont foncées naturellement, on recourt à des techniques d'éclaircissement qui consistent à appliquer un produit éclaircissant spécifique (peroxyde de carbamide, peroxyde d'hydrogène ou perborate de sodium pour les dents dévitalisées). L'application du produit éclaircissant se fait à l'aide d'une gouttière individuelle réalisée par un laboratoire de prothèses. Elle se réalise en une fois au cabinet du dentiste ou en plusieurs séances à domicile. A noter que la durée nécessaire au blanchiment des dents peut être parfois raccourcie par une activation à l'aide d'un laser ou d'une lampe spécifique.Le principe de ce procédé est globalement identique à celui proposé par les kits de blanchiment à domicile en vente libre. Certains proposent d'appliquer le produit à l'aide d'un pinceau, de strip ou d'une gouttière comme chez le dentiste, sauf que celle-ci n'est pas personnalisée mais standard. La nature du produit est toujours la même, mais la concentration est plus faible qu'au cabinet dentaire.Quant aux bars à sourire, le procédé est également identique, sauf que la nature des produits utilisés n'est pas vraiment connue, tout comme leur concentration finale et le procédé d'activation. Alors, quel est l'avantage de se rendre chez le dentiste pour un blanchiment des dents ? A savoir : la durée de l'éclaircissement des dents est tributaire de la qualité du brossage dans les mois qui suivent. De même, la porosité induite par les produits de blanchiment se résorbe peu à peu et les dents se lissent à nouveau lorsqu'elles sont brossées régulièrement et de façon adéquate. Il est recommandé de consulter un dentiste si l'on veut avoir des dents plus blanches : Pour limiter les effets secondaires du produit. Le produit appliqué correspond à de l'eau oxygénée fortement titrée, laquelle ne présente pas une parfaite innocuité pour l'organe dentaire. L'usure de l'émail par brossages est plus importante après certaines méthodes d'éclaircissement des dents. Les produits ne semblent pas totalement inertes vis-à-vis de la pulpe. Les matériaux composites des obturations dentaires devenant moins durs et plus rugueux, ils ne s'éclaircissent pas de la même façon que les dents. La concentration du produit proposé dans les kits de blanchiment à domicile en vente libre étant plus faible que chez le dentiste, la durée et la fréquence des applications sont plus élevées, et les dents davantage agressées. Dans les bars à sourire, la nature exacte des produits n'est pas toujours connue, rendant le procédé peu sécurisé. Quant au résultat immédiat, il est obtenu à l'aide d'un produit activant pouvant rendre le produit agressif pour les dents. En cas de racine dénudée (dents déchaussées), une sensibilité au chaud et au froid peut apparaître. Les conseils d'un dentiste sont donc là aussi importants. On l'aura compris, seul le chirurgien dentiste peut évaluer au préalable l'état des dents et conseiller la meilleure méthode à utiliser en toute sécurité. Les facettes : une autre technique pour de belles dents blanches Une façon de rendre les dents blanches consiste à coller des facettes, de fines lamelles de matériau composite, sur des dents dont la surface a été préparée. Les facettes sont directement apposées sur la dentine, et non plus sur l'émail.Ce procédé donne un résultat esthétique très réussi, mais en revanche, il nécessite de tailler davantage les dents. Ce problème est moindre avec les facettes en céramique. L'autre inconvénient tient aux possibilités de décollement.On retiendra que seul le dentiste peut garantir un procédé sécurisé et personnalisé. Isabelle Eustache
3 min
Faut-il attendre une heure avant d'aller se baigner ?
Selon une très vieille croyance populaire, il ne faut pas aller se baigner juste après le déjeuner, mais attendre au moins une heure que digestion se fasse.Cette croyance est-elle vraiment justifiée ? Faut-il vraiment attendre une heure avant d'aller se baigner ? Quel délai entre le déjeuner et la baignade ? Selon des experts canadiens et américains de la Croix Rouge, cette légende ne repose sur aucun fait concret.Autrement dit, il n'existe aucun argument valable pour interdire la baignade après un déjeuner, qu'il s'agisse de la baignade récréative des enfants, de la baignade rafraîchissante des parents ou d'une baignade sportive. Bien entendu, il est préférable d'éviter les repas très copieux, très gras et arrosés d'alcool, car en prolongeant la digestion, de tels repas s'accompagnent d'un sentiment d'inconfort quel que soit le type d'activités, allant de la lecture à la sieste en passant par la baignade. Sur quoi repose une telle croyance ? Certains disent qu'il est nécessaire d'attendre la fin de la digestion.Or, la digestion est un processus qui dure des heures, au minimum 3 heures selon la nature du repas. Il faudrait donc attendre plus de 3 heures avant d'aller se baigner et non pas seulement une petite heure.Selon d'autres croyances, c'est une question de température.En effet, lors de la digestion, la température corporelle s'accroît, ce qui augmente le risque de malaise par choc thermique lorsque l'on entre dans l'eau. Cette différence est cependant minime et il suffit d'entrer progressivement dans l'eau et de mettre un peu d'eau sur sa nuque pour atténuer la transition.Une autre hypothèse repose sur le fait que l'estomac et les muscles des membres entreraient en compétition pour le sang oxygéné. Après un repas, le sang afflue au niveau de l'abdomen, mobilisé pour la digestion, et donc indisponible pour les muscles. Seulement voilà, le volume de sang oxygéné est largement suffisant pour subvenir en même temps à la digestion et à l'activité musculaire des membres.En conclusion, mieux vaut faire un repas pas trop riche avant une baignade pour une question de confort.Mais se baigner juste après manger n'est pas associé à un risque accru de noyade .D'ailleurs, il est bien recommandé aux nageurs olympiques de manger un peu avant une compétition . Isabelle Eustache
2 min
Anévrisme de l'aorte, faut-il opérer ?
L'anévrisme de l'aorte est une dilatation d'un segment de cette artère.La rupture de la paroi trop distendue du vaisseau peut conduire à une hémorragie massive.Que faire pour lever cette épée de Damoclès ? Anévrisme de l'aorte, qu'est-ce que c'est ? L'anévrisme artériel est une dilatation de la paroi d'une artère qui peut aller jusqu'à constituer une poche de sang.Il n'entraîne aucun symptôme particulier, pourtant, lorsque celui-ci se dilate trop, la paroi du vaisseau peut venir à se rompre et provoquer un épanchement de sang.Lorsque l'anévrisme touche une artère principale telle que l'aorte, sa rupture peut provoquer une hémorragie majeure et entraîner une mort rapide. Anévrisme de l'aorte : qui est concerné ? Que risque t-on ? L'anévrisme de l'aorte abdominale, rarement diagnostiquée à temps, est la troisième cause de mortalité d'origine cardiovasculaire.Cette maladie est assez fréquente chez les personnes de plus de 60 ans (surtout les hommes) et chez les fumeurs et anciens fumeurs, et plus globalement, les personnes présentant des risques cardiovasculaires. Après 60 ans, ce sont 4 à 8% des hommes qui sont concernés par l'anévrisme de l'aorte et 1 à 3% des femmes.Si vous avez des antécédents familiaux d'anévrisme de l'aorte ou si vous fumez depuis longtemps et que vous avez plus de 50 ans, voyez avec votre médecin l'intérêt d'une prescription pour une échographie abdominale. Que faire lorsqu'on a décelé un anévrisme de l'aorte ? Du fait de l'absence de symptômes, les anévrismes de l'aorte sont découverts le plus souvent de manière fortuite lors d'un examen comme une échographie abdominale ou un scanner. La conduite à tenir va ensuite dépendre de la taille de l'anévrisme.Face à de grands anévrismes, la chirurgie s'impose sans attendre du fait du risque important de rupture et d'hémorragie interne.Face à de petits anévrismes (moins de 55 mm), il n'y a pas d'urgence opératoire.Deux stratégies peuvent alors être adoptées : Une thérapie chirurgicale immédiate. Une surveillance régulière par échographie ou scanner (tous les 6 mois). Cette surveillance peut être suivie d'un acte chirurgical en cas d'augmentation de taille de l'anévrisme ou d'apparition de symptômes. Un léger avantage pour la chirurgie Des études ont comparé ces deux méthodes en observant des patients de 50 à 79 ans souffrant de petits anévrismes de l'aorte abdominale.Toutes deux s'accordent à reconnaître un avantage à la chirurgie.En effet, après 8 ans de suivi, le taux de décès est diminué de 7,2 % chez les personnes opérées, malgré une mortalité un peu plus élevée au cours du mois suivant l'opération.A noter que l'arrêt du tabagisme, plus fréquent chez les personnes opérées, peut sans doute expliquer ce léger avantage... En quoi consiste l'intervention chirurgicale ? L'intervention chirurgicale consiste à remplacer la zone artérielle malade par une prothèse fixée sur les parties saines en amont et en aval.Il existe une autre alternative, l'intervention endovasculaire, moins invasive que la chirurgie ouverte, qui permet de renforcer la paroi de l'aorte pour éviter la rupture, en plaçant une endoprothèse vasculaire à l'intérieur de l'aorte. Dr Agnès Lara
3 min
L'Aloe vera : une plante miracle pour la peau ?
Plante originaire des régions chaudes, l'Aloe vera présente de nombreuses vertus, en particulier dermatologiques.L'aloe vera pousse dans les régions chaudes et sèches. Ses feuilles charnues évoquent un cactus, mais il est en réalité une plante grasse. Une plante pas comme les autres ! Aloe vera : la plante tendance ! Originaire d'Afrique du Sud, l'Aloe vera est aujourd'hui cultivé dans de nombreuses régions du monde, de l'Espagne au Mexique, en passant par le sud des États-Unis.Facile à faire pousser, cette plante grasse est devenue en quelques années l'objet d'un véritable business !Des crèmes aux compléments alimentaires, en passant par les lessives, yaourts et autres boissons "bien-être", il est partout.Sans être un produit miracle, l'Aloe vera peut néanmoins se prévaloir de certaines vertus sur la santé et le bien-être... Quelles sont les vertus dermatologiques de l'Aloe vera ? Les bienfaits les mieux connus de l'Aloe vera sont dermatologiques.Riche en éléments nutritifs (vitamines, minéraux et acides aminés), le gel d'Aloe vera est particulièrement apprécié pour ses propriétés adoucissantes.Il peut être appliqué en usage externe sur les brûlures, piqûres et autres irritations de la peau pour son effet calmant et cicatrisant.L'Aloe vera est également utilisé pour traiter l'herpès génital, mais aussi dans certaines formes de psoriasis légères à modérées (1).L'Aloe vera est également un produit hydratant et apaisant particulièrement adapté aux peaux sensibles. Un usage régulier permettrait de favoriser la beauté de la peau et de lutter contre les signes de l'âge. Le secret de beauté de Cléopâtre dit-on ! Comment utiliser l'Aloe vera ? Si vous possédez un Aloe vera en pot, vous pouvez vous-même en extraire le gel. Il s'agira alors de couper la feuille à la base, de l'ouvrir en deux et de presser la demi-feuille contre la peau (petites blessures ou irritations superficielles).Une fois coupée, la feuille d'Aloe vera peut être conservée une à deux semaines au réfrigérateur.Si vous préférez avoir toujours de l'Aloe vera prêt à l'usage, préférez-le sous forme de gel ou de crème et faites-lui une place dans la salle de bain. Les vertus de l'Aloe vera ne s'arrêtent pas à la peau Le gel d'aloès, on l'a vu, est utilisé pour soigner la peau. Mais il n'est pas le seul atout de l'Aloe vera...Extrait de la paroi externe des feuilles de l'Aloe vera, le latex est une substance jaune riche en aloïne, une molécule reconnue par l'OMS pour ses vertus laxatives.D'autres vertus de l'Aloe vera, dans le diabète par exemple, sont en cours d'étude. Mais à l'heure actuelle, rien n'est prouvé.Mieux vaut donc profiter des bienfaits de l'Aloe vera sur votre peau ! Julie Luong, journaliste santé
3 min
La langue aussi a ses maladies...
Notre langue aussi peut être l'objet de certaines affections particulières.Ulcérations, coloration particulière, excroissances, plaque blanchâtre... Que révèlent ces symptômes qui s'affichent sur notre langue ? Ulcérations et petites plaies sur la langueSe présentant sous la forme de petites plaies plus ou moins profondes, blanchâtres avec un pourtour rouge, sur la langue, mais aussi à l'intérieur des joues et sur les gencives, les aphtes sont très fréquents et douloureux.De nombreuses maladies virales peuvent aussi se manifester par de petites lésions sur la langue parfois très discrètes : rougeole, rubéole, mononucléose infectieuse, oreillons, herpès, varicelle, zona, voire plus grave, syphilis ou tuberculose.Les chimiothérapies peuvent aussi entraîner des ulcérations de la langue.En cas de persistance, il faut consulter.À savoir :Des prothèses dentaires mal adaptées peuvent créer des irritations, voire des ulcères. Que révèle une langue blanchâtre ?Candidose de la langueCette infection de la langue est liée à des champignons (mycose) comme le candida albicans, dont la prolifération se traduit par un enduit blanchâtre.La candidose survient plus souvent chez des personnes fragilisées (sida, diabète, personnes âgées, jeunes enfants...) mais aussi chez les asthmatiques utilisant des sprays de corticoïdes, les personnes souffrant d'asialie (absence de sécrétion de salive), portant un appareil dentaire, etc.Une bonne hygiène buccodentaire et dans certains cas un traitement antifongique permettent de guérir la candidose de la langue.Langue chargée ou langue saburraleLa langue saburrale est recouverte d'un enduit blanchâtre (la saburre) plus ou moins épais constitué de cellules mortes, de débris alimentaires et de bactéries.Elle apparaît lors de certains dérèglements digestifs associés à une infection avec de la fièvre, à la prise d'antibiotiques ou lors d'un traitement par neuroleptiques.La langue saburrale disparaît lors de la guérison de la maladie infectieuse ou à l'arrêt du traitement.Le lichen plan, des lignes blanches sur la langueSe manifestant par l'apparition de nombreuses petites lignes blanches sur la langue, les lèvres et à l'intérieur des joues, le lichen plan peut parfois aussi entraîner des petites ulcérations situées entre les lignes.Rarement, cela peut donner lieu à des lésions précancéreuses. Mieux vaut consulter pour établir un diagnostic (éventuellement effectué par biopsie).Le lichen plan se traite le plus souvent avec des corticoïdes. La langue noireCette couleur noire est associée à une mauvaise haleine en raison d'un développement bactérien.La langue noire est souvent liée à la prise de certains médicaments (notamment des antibiotiques), à une mauvaise hygiène buccodentaire, au tabac, à un usage abusif des bains de bouche à base d'eau oxygénée, à un dentifrice oxydant ou encore à une mycose.Il faut consulter afin d'identifier la cause et définir le traitement adéquat. La langue sèchePar manque de salive, la langue n'est plus assez humide.La langue sèche s'observe dans le syndrome de Gougerot-Sjögren et la sarcoïdose, mais certains médicaments peuvent aussi en être à l'origine (antidépresseurs, neuroleptiques), tout comme la radiothérapie du visage et du cou.La langue sèche est aussi un des symptômes de la ménopause.En cas de persistance, il faut consulter. La glossite, une inflammation de la langueUne glossite désigne une inflammation de la muqueuse de la langue associée à une douleur de la langue, un changement de couleur (rouge, blanc, noir) et à un gonflement. La glossite est généralement consécutive à l'ingestion de substances irritantes : tabac, alcool, épices, aliments trop chauds...La macroglossie, une augmentation du volume de la langueEn cas d'augmentation brutale du volume de la langue avec gêne respiratoire, il faut penser à une allergie (oedème de Quincke), qui nécessite un traitement en urgence avec injection de corticoïde.Si l'augmentation est progressive, le médecin recherchera diverses causes : glossite, morsure surinfectée, aphte, tumeur de la langue, hypothyroïdie, acromégalie, etc.Une langue rouge, lisse et brillante : glossite atrophique de Hunter ou anémie pernicieuseRare, une langue rouge et lisse peut être associée à un type d'anémie spécifique (anémie pernicieuse), ou encore à des carences en vitamine B1 ou en fer.Une langue lisse et brillante peut aussi révéler une glossite atrophique de Hunter caractérisée par la disparition des papilles filiformes, petites excroissances situées à la surface de la langue.Des douleurs, des picotements et des fourmillements : glossodynieTypiques des sujets déprimés ou anxieux, les glossodynies se manifestent par des douleurs et des paresthésies de la langue : picotements, fourmillements.Les tumeurs bénignes de la langue : kyste, lipome, papillomeLes tumeurs bénignes de la langue sont rares. Il peut s'agir :De kystes situés sous la langue, sortes de boules de taille très variable que l'on peut enlever en cas de gêne.De papillomes qui sont des verrues ou excroissances cutanées, causées par un papillomavirus humain, localisées ou disséminées dans la bouche. Attention, le papillomavirus peut se transmettre durant des rapports sexuels non protégés. Ces verrues ne nécessitent pas de traitement, mais le médecin peut choisir de les enlever.De lipomes qui sont également des tumeurs bénignes, sortes de masses sphériques, molles et indolores qui siègent sur le bord de la langue. Et si c'était un cancer de la langue ?$$ Fréquent, le cancer de la langue est susceptible d'entraîner les symptômes suivants :Lésions sur la langue qui ne guérissent pas.Plaque blanchâtre sur la langue qui tend à devenir dure.Gêne à la mastication, lors des mouvements de la langue ou lors de la toux.Petits ganglions à la base du cou.Saignements.Haleine fétide.Douleurs de l'oreille. On retiendra que toute lésion de la langue qui perdure au-delà de 3 semaines doit amener à consulter.Isabelle Eustache
min
Transpirer, c'est signe de bonne santé
Nombre de personnes considèrent que transpirer beaucoup à l'effort dénote un manque de condition physique. Au contraire ! Transpirer est signe de bonne santé. Explications et conseils pour éviter aussi la déshydratation. Dès les années 60, des recherches ont été entamées pour étudier la déshydratation comme facteur limitant de la performance physique, mais aussi pour prévenir les accidents liés à une « surchauffe » de l'organisme que l'on appelle « hyperthermie ». Ainsi, l les chercheurs ont calculé que, sans moyen de refroidissement, la température d'un coureur à pied s'élèverait d'un degré toutes les deux ou trois minutes d'effort ; au bout d'une heure, le corps dépasserait les 55 degrés... ce qui est bien sûr intolérable ! Suer beaucoup, un signe de bonne santé ? Heureusement, le corps dispose de plusieurs moyens pour évacuer sa chaleur excédentaire, notamment la transpiration. Ainsi le fait de suer beaucoup témoigne d'une bonne adaptation de l'organisme au stress.Les personnes en bonne santé transpirent plus vite que les autresDe nombreuses études ont permis de constater qu'un sujet bien entraîné commence à transpirer à une température interne voisine de 37°2, tandis que chez un sujet en mauvaise condition physique, la sudation débute plus tard, vers 37°7. Mais, tout en étant le meilleur moyen de refroidissement de l'organisme, la sueur s'effectue aux dépens de nos réserves d'eau.Jusqu'à 3 litres par heureDans les conditions extrêmes - température élevée, vent fort ou humidité relative élevée - la transpiration peut atteindre jusqu'à 3 litres par heure d'exercice. Certains footballeurs perdent ainsi 4 litres après un match disputé en plein soleil. Lors des marathons particulièrement sous une chaleur torride, on enregistre aussi des pertes de poids de 4 à 5 litres. Et l'on a même décrit un déficit de 12 litres par jour chez les soldats en exercice au Sahara. Sans eau, pas de jus ! Malheureusement, plus on perd de l'eau, plus la capacité physique diminue. Ainsi, une perte de liquide de 2% par rapport au poids du corps (1,5 litre pour un sujet de 70kg) réduit la capacité physique d'environ 20%. Lorsque la déshydratation atteint 4% du poids corporel, le handicap équivaut à 40%. Cela s'explique par la réduction du volume sanguin et donc une diminution du débit cardiaque et de la tension artérielle. Moins de sang parvient aux muscles, limitant ainsi leur capacité de travail. L'athlète se sent faible et fatigué. En même temps, la fréquence cardiaque augmente anormalement.Les signes de déshydratation à surveillerSi l'effort se poursuit, toujours sans boire, la température corporelle risque de s'élever dangereusement. Méfiance donc lorsque vous constatez des symptômes comme une peau soudainement sèche, un coeur qui bat trop vite ou une perte de vigilance. Il peut s'agir d'un coup de chaleur, susceptible d'évoluer assez vite en syncope, voire même de conduire au décès ! Pour éviter d'en arriver là, il faut boire d'urgence et se reposer à l'ombre. Il sera bien temps plus tard de penser aux exploits. 2 trucs " antisèches " En cas de fortes chaleurs, la sensation de soif ne suffit pas à indiquer le déficit hydrique réel. Soif ou pas soif, il faut s'habituer à boire quelques gorgées toutes les demi-heures. Pour ménager le système digestif, et ne pas se retrouver déshydraté, il faut boire dès le début d'un effort de longue durée. Gilles Goetghebuer, journaliste santé
3 min
Que faire quand notre peau vieillit ?
La peau vieillit comme le reste de notre organisme.Et, comme pour le reste de notre organisme, il faut apprendre à distinguer le vieillissement, dit normal, du vieillissement pathologique.Le dicton "mieux vaut prévenir que guérir" reste particulièrement adapté.A quoi est dû le vieillissement de la peau ?Le vieillissement de la peau est un processus déterminé génétiquement, mais influencé par de nombreux facteurs extérieurs. Parmi ceux-ci, les rayons ultraviolets sont de loin les plus importants.Mais les maladies, les changements hormonaux, l'alimentation, le tabagisme, etc., contribuent tous au déclin de certaines fonctions cellulaires.L'évolution n'est pas la même pour tous, ce qui fait que, pour certains, il se créé un véritable fossé entre l'âge chronologique et l'âge biologique: on paraît alors plus jeune ou plus vieux que son âge.Les transformations de la peau sont normales au cours du temps...La peau est autre chose qu'une enveloppe: c'est un organe et pas le moins noble.Sous l'influence du temps, la peau s'amincit, perd de son élasticité, devient sèche, rugueuse, se défend moins contre les infections et se marque de rides.Celles-ci, plus ou moins profondes, surviennent avec la dégradation du collagène et des fibres élastiques (composées d'élastine). Les mélanocytes, cellules fabriquant la mélanine responsable de la pigmentation, diminuent en nombre (10 % par décennie au niveau des zones protégées) et en efficacité.Comme la mélanine est un filtre solaire très efficace pour lutter contre les agressions des ultraviolets et capturer les fameux radicaux libres (molécules formées en réponse aux agressions, dont l'accumulation devient très toxique pour les cellules), on comprend que la peau se fragilise en vieillissant. Finalement, toutes sortes de taches peuvent apparaître, pigmentées ou non, bénignes ou pas.Les maladies de peau du senior: une liste phénoménale !Du fait de la fragilité acquise avec le temps, mais aussi du mode de vie (exposition solaire, tabagisme, etc.), on peut voir survenir chez les seniors une multitude de problèmes cutanés dont la liste des noms, tous plus compliqués les uns que les autres, découragerait les plus assidus.Grossièrement, on les répertorie en poétiques taches (sans relief), macules (petit relief), nodules, bulles, ulcères ... Que l'on qualifie de lésions bénignes, précancéreuses ou malignes, accompagnées ou non d'infections, de démangeaisons, de maladies plus générales.Si l'on devait ne retenir qu'une chose, c'est qu'aucun problème de peau, traînant ou d'apparition récente ne doit être négligé : il faut toujours savoir son nom, justement donné par le médecin ou le dermatologue et, surtout, connaître son potentiel évolutif.Au final la question sera toujours celle-ci : faut-il enlever ou pas ?Petit guide du bien agir pour sa peau âgée...Surprenants de simplicité parfois, il ne faut pas négliger l'application quotidienne de ces quelques conseils.La prévention en dermatologie est, de l'avis de tous, utile dès la plus petite enfance. Elle reste particulièrement pertinente pour une population vieillissante.Se protéger du soleilAvec un facteur de protection d'au moins 15 pour tous. Eviter si possible, les expositions entre 10h et 16h. Pour les actifs qui passent plusieurs heures en plein air (au jardin, au golf, dans les pays chauds), il faut apprendre avec l'aide de son médecin, à s'examiner et le faire une fois par mois. Un rendez-vous chez le dermatologue, au minimum annuel, assure un dépistage précoce des cancers. L'examen cutané sera alors complet, cuir chevelu, ongles, muqueuses, pieds et plis (fesses et oreilles) compris !Veiller à une bonne hygiène quotidienneLa douche oui, le bain, non ! Les séances prolongées en eau trop chaude ont certes beaucoup d'effet sur le stress mais, sur une peau âgée, elles sont à l'origine de démangeaisons et d'assèchement de la peau. Trop longtemps plongée dans l'eau chaude, la couche cornée (superficielle) se dissocie, laissant échapper les molécules d'eau qu'elle renferme normalement. Ceci d'autant plus que la chaleur favorise la transpiration. Les terminaisons nerveuses de surface sont alors plus sollicitées, ce qui explique les démangeaisons qui accompagnent les peaux sèches.Bien choisir les produits pour la toiletteAttention aux savons liquides qu'on ne rince pas suffisamment, aux gels douches parfumés et colorés, souvent allergisants. En cas d'irritation, préférer des savons surgras et mieux, les solutions lavantes. Après rincage soigneux, bien se sécher sans frotter, en faisant particulièrement attention aux plis cutanés qu'il faut bien essuyer.Attention aux idées recuesHydrater sa peau avec des crèmes, c'est important, mais les meilleures ne sont pas forcément les plus chères. Le mieux, c'est d'éviter celles qui sont colorées, parfumées. Encore une chose: non à l'eau de Cologne en friction ! Ces lotions alcoolisées sont trop décapantes. Il existe aujourd'hui des produits sans alcool. Il faut boire... et manger équilibréOn ne s'en souvient pas assez, mais la peau se compose en grande majorité d'eau. Une alimentation saine et variée assure des apports vitaminiques suffisants pour la peau (vitamines E, C, A, B9, PP). L'alcool et les épices sont moins utiles, puisqu'ils favorisent la couperose.Ne tolérez aucune tache, croûte, ni excroissances d'apparition récente sans l'avoir d'abord montrée au médecin ou au dermatologue qui, très souvent d'ailleurs, l'enlèvera .Et le tabac ?Il potentialise les effets des U.V. et a la fâcheuse tendance à s'accumuler dans la couche moyenne de la peau au niveau des fibres élastiques (composées d'élastine), ce qui finit par donner un teint jaunâtre. De même, il altère la vascularisation locale, ce qui augmente la fragilité cutanée.Peau claire + yeux bleus + Exposition solaire + ÂgeSe poser une seule question : "de quand date mon dernier rendez-vous chez le dermatologue ?".Ne jamais se soigner seul !Attention à ne pas mettre n'importe quoi sur n'importe quelle lésion. L'utilisation folklorique de traitements locaux contenant des composés actifs comme la cortisone, les antibiotiques, certains antiseptiques, peut être catastrophique. En effet, mal utilisés, ils peuvent, au minimum, compliquer la guérison. Il faut toujours consulter son médecin, puis appliquer rigoureusement ses consignes. Les traitements des peaux âgées sont souvent plus longs et plus complexes. Source : e-santéMarion Garteiser, journaliste santé,Dr Stéphanie Lehmann, actualisé par Isabelle Eustache
min