En ce moment sur le Blog
- Page 32
Santé, prévention, complémentaire santé, qualité de vie au travail, nutrition : ces sujets vous intéressent ?
On vous accompagne pour y voir plus clair à travers nos articles et dossiers spéciaux.
Allergie : peut-on devenir allergique sur le tard ?
L’allergie ne cesse de progresser et particulièrement chez les jeunes. Mais peut-on aussi développer une allergie à 40 ans, à 50 ans ? Les seniors également peuvent-ils soudainement devenir allergiques ? Les symptômes sont-ils alors les mêmes que chez les jeunes ? Nous avons interrogé le Dr Madeleine Epstein, allergologue à Paris et membre du Comité de pilotage de l’Association Asthme & Allergies À quel âge une allergie peut-elle se déclarer ? Dr Madeleine Epstein : Il n’y a pas d’âge. On peut déclarer une allergie à tous les âges de la vie. L’idée selon laquelle seuls les jeunes peuvent être allergiques est complètement fausse. On peut diagnostiquer une allergie dans l’enfance, chez un adulte d’âge moyen, un cinquantenaire ou chez un senior. Et s’il est vrai que les médecins diagnostiquent davantage d’allergies chez les jeunes, c’est parce que plus on avance en âge, plus l’allergie est sous diagnostiquée. On retiendra qu’il ne faut pas considérer l’âge comme un critère de diagnostic. L’âge auquel une allergie est diagnostiquée représente-t-il un signe de gravité ? Dr Madeleine Epstein : Pas du tout, la gravité d’une allergie n’est pas déterminée par l’âge. La survenue est multifactorielle et c’est notamment pourquoi elle peut se manifester à tout âge et selon le même schéma symptomatique (les manifestations de l’allergie sont les mêmes à tous les âges). Si un jeune développe des symptômes typiques, on pense tout de suite à une allergie. À l’inverse, chez une personne âgée, on refuse souvent l’évidence sous prétexte que l’on est trop vieux. C’est ainsi que nombre d’adultes allergiques vivent de nombreuses années d’errance diagnostic et que les statistiques indiquent plus d’allergiques parmi les jeunes en raison d’un sous-diagnostic chez les plus âgés. Il existe un autre facteur majeur expliquant les retards de diagnostic : les comorbidités. On appelle ainsi les autres maladies associées, plus fréquentes avec l’âge, et dont les symptômes vont avoir tendance à masquer ceux d’une allergie sous-jacente. Par exemple, dans le cas d’une allergie donnant des symptômes similaires à ceux d’une sinusite, on donnera en première intention des antibiotiques à un senior, alors que chez un enfant on pensera en premier lieu à explorer une allergie. Pourquoi devient-on allergique sur le tard ? Dr Madeleine Epstein : On ne devient pas allergique, on naît avec une prédisposition génétique. Ensuite, l’allergie se développe ou non en fonction des circonstances. On peut ainsi être prédisposé à une allergie au chat, mais ne jamais rencontrer de chat et donc ne jamais devenir allergique. On peut également se retrouver exposé à un chat dès son enfance et déclarer très tôt son allergie, ou à l’opposé être confronté à un chat sur le tard et ressentir seulement à ce moment-là des symptômes allergiques. La concentration d’allergène à laquelle on est exposé est très importante. On dépasse ou non un seuil. J’ai par exemple rencontré en consultation une personne de 75 ans venant subitement de développer un rhume des foins évident tout simplement parce qu’elle venait d’atteindre pour la première fois son seuil déclenchant pour les pollens de bouleau, dont la concentration à cette période avait été particulièrement importante cette année-là. Outre les circonstances de rencontre avec l’allergène et l’atteinte d’un seuil déclenchant, la fragilité joue aussi un rôle primordial. La fatigue, le stress, les contrariétés sont également des facteurs favorisants. C’est ainsi que les enfants qui ont hérité du terrain allergique de leur père et/ou leur mère déclarent souvent une allergie avant leurs propres parents. J’ai suivi une petite fille de 8 ans jusqu’à ses 14 ans pour un asthme allergique et ce n’est que lors de la dernière consultation que sa mère alors âgée de 40 ans, dont le nez commençait à la piquer, m’annonce qu’elle pensait être allergique aux pollens. Que conseillez-vous pour améliorer le diagnostic à tout âge ? Dr Madeleine Epstein : Quand des symptômes inexpliqués et répétitifs au niveau des voies respiratoires, des yeux et des surfaces en contact avec l’extérieur se manifestent, il faut penser à une possible allergie et aller voir un allergologue. Ce spécialiste pourra explorer le terrain allergique et peut aussi parfois trouver des facteurs autres qu’allergiques expliquant les éternuements ou les boutons. En effet, on parle beaucoup de pollution environnementale domestique et l’on recherche donc systématiquement une éventuelle exposition à des aérocontaminants (déodorisants, parfums d’ambiance, huiles essentielles, etc.). Pour en savoir plus sur l’allergie Association Asthme & Allergies : http://asthme-allergies.org Isabelle Eustache, journaliste santé
4 min
Quelles seront les allergies alimentaires de demain ?
Les allergies alimentaires augmentent et évoluent au fil du temps. Quels sont les aliments potentiellement « à risque » à surveiller dans les années à venir ? Le point sur ces allergies émergentes... Allergies alimentaires : état des lieuxL'augmentation du nombre des allergies alimentaires depuis 30 ans est un phénomène incontestable et connu des spécialistes, qui s'intègre dans la progression des maladies allergiques d'un point de vue général. On assiste là, en quelque sorte, à un « retour de boomerang » lié au changement des modes de vie : plus d'hygiène, plus de pollution, plus de médicaments... mais aussi une alimentation de plus en plus diversifiée, et exotique, avec des produits venus du bout du monde, qui envahissent progressivement les rayons de nos magasins -et nos assiettes- et ont considérablement modifié nos habitudes alimentaires. Ce qui explique que l'on voie apparaître des allergies alimentaires inconnues il y a encore deux décennies, comme l'allergie aux noix de cajou (en progression, et désormais deuxième en fréquence des allergies graves chez l'enfant, juste après l'arachide), à la spiruline (une petite algue bleue), à la caroube...Allergies alimentaires : à quoi s'attendre pour l'avenir ?« Il semble évident que l'arrivée permanente de nouveaux aliments va être suivie de nouvelles allergies alimentaires correspondantes », explique le Docteur Etienne Bidat, allergo-pneumologue à l'Hôpital Ambroise Paré (Boulogne) et créateur du site allergienet.com. « Le processus est connu, tout particulièrement, dans l'industrie agro-alimentaire. Ainsi, le lupin (utilisé sous forme de farine depuis une quinzaine d'années pour donner de la couleur et une texture agréable) a déclenché l'apparition d'allergies, tout comme le soja. Tous deux figurent d'ailleurs sur la liste des 14 allergènes à déclaration obligatoire (ADO) établie en juin 2009. Les industriels, assez réactifs dans ce genre de situation, les ont alors remplacés par de la farine de pois blonds qui possède les mêmes qualités... et nous voyons donc désormais apparaître des allergies aux pois ! »Les aliments changent... les allergies suiventDe la même façon, « la tendance au « sans gluten » (celui-ci figurant sur la liste ADO) et donc aux farines de substitution a fait émerger des allergies au sarrasin, autrefois peu consommé en France, mais désormais en force » explique le Docteur Jean-Marie Renaudin, allergologue et Président du réseau d'Allergo-Vigilance® (RAV). « Cette allergie au sarrasin a même pris une certaine ampleur puisqu'elle est devenue rapidement aussi fréquente que l'allergie au sésame (présent sur la liste ADO), tout en ne figurant pas encore au nombre de ces allergènes « officiels ». Et nous avons observé le même phénomène avec les laits de petits mammifères (brebis et chèvre, également absents de la liste ADO) : l'allergie à ceux-ci était autrefois très souvent associée à celle au lait de vache, mais on la recense aujourd'hui plus fréquemment isolée, suite à l'arrêt de plus en plus courant de consommation du lait de vache... ».Une surveillance de chaque instantD'où l'intérêt d'une vigilance permanente, mission du RAV® (www.allergovigilance.fr), réseau francophone créé en 2001 qui permet, grâce aux médecins allergologues, de recenser les cas d'anaphylaxie sévère, et de suivre, avec une vraie réactivité, l'émergence de nouvelles allergies alimentaires.Cette surveillance concerne en particulier les nouveaux ingrédients comme la luzerne, la graine de Chia, autorisée depuis peu, et bientôt les protéines d'insectes. Devons-nous nous pour autant estimer que toutes les nouvelles protéines sont potentiellement dangereuses ? « Non : chez les végétaux, la plupart d'entre elles sont facilement dégradées par la cuisson et/ou la digestion, voyant ainsi leur potentiel allergisant diminuer » explique le Dr Renaudin. Les protéines les plus « à risques » sont celles dites « de stockage » (comme celles par exemple que contiennent les oléagineux, permettant de stocker les graisses). Finalement tout dépend de la protéine ET du mode alimentaire (dans le pays d'origine et une fois introduit en France) : mais certains aliments « attendus comme allergisants » se révèlent en réalité à faible risque, comme la moutarde, récemment innocentée, ou le quinoa. Il est donc important non seulement de faire un travail d'observation, mais également de compréhension, grâce aux outils de la biologie moléculaire, afin de repérer les protéines les plus allergisantes. Et bien sûr, de faire évoluer régulièrement la liste ADO, qui mériterait d'être remise à jour régulièrement en fonction de ces données. Source : e-santé Isabelle Delaleu, journaliste santé
4 min
Stress post-traumatique lié aux attentats : six semaines pour guérir
Toute personne, victime directe ou indirecte des attentats parisiens du 13 novembre 2015 peut bénéficier d'un nouveau traitement du stress post-traumatique dans le cadre de l'étude "PARIS MEMoire vive" qui vient de débuter dans onze centres hospitaliers parisiens. Cette méthode rapide s'avère plus adaptée que les psychothérapies classiques et les antidépresseurs pour atténuer le souvenir traumatisant et prendre en charge les victimes d'attentats et les traumatismes de masse en général. Une nouvelle thérapie du stress post-traumatique testée dans les hôpitaux parisiensLa "thérapie Brunet* est une technique prometteuse développée au Canada par le Pr Alain Brunet, directeur de recherche en Psycho-Traumatologie à l'Université McGill de Montréal.Cette nouvelle méthode dans le stress post-traumatique est bienvenue. En effet, les antidépresseurs sont efficaces mais rapidement abandonnés dans un quart à un tiers des cas du fait de leurs effets secondaires. Quant aux psychothérapies classiques, elles s'envisagent sur la durée (10-25 séances) avec un risque de rechute à un an de 50%. La promesse tenue de la thérapie Brunet est une réadaptation des victimes à la vie normale en six semaines après un choc traumatique.Pr Brunet : « L'objectif est de diminuer la charge émotionnelle du souvenir traumatisant grâce à un traitement combinant un médicament et une psychothérapie. J'ai déjà formé une centaine de praticiens parisiens en vue de prendre en charge les personnes traumatisées par les attentats du 13 novembre 2015 et de les inclure dans l'essai PARIS MEM. Au total, onze centres hospitaliers à Paris ont répondu à l'appel. La finalité de l'étude est de valider cette méthode, déjà testée avec succès chez plusieurs centaines de personnes, mais cette fois-ci à une plus large échelle ». Le principe : affaiblir le souvenir pour guérirEn substance, la thérapie Brunet imite le processus normal de guérison des souvenirs douloureux. De manière générale, tout souvenir remémoré (réactivé) doit être de nouveau consolidé pour persister. L'idée est donc de se remémorer le traumatisme grâce à un "protocole de réactivation du traumatisme" mais sous l'influence d'une molécule qui bloque justement ce processus de reconsolidation. Il s'agit du propranolol, un médicament déjà employé contre l'hypertension et la migraine. Comme la consolidation, la reconsolidation est un processus qui passe par la synthèse de protéines qui permettent de fixer le souvenir (c'est-à-dire lorsqu'il est transféré de la mémoire à court terme à la mémoire à long terme). Le propranolol interférerait chimiquement avec cette synthèse protéique.Pr Alain Brunet : « Avec cette méthode, la personne en état de stress post-traumatique n'oublie pas mais l'émotion rattachée au souvenir est affaiblie, semaine après semaine. Or l'émotion est un souvenir en soi. Lorsque l'on ravive un souvenir, l'émotion revient. Ces deux formes distinctes de mémoire (souvenir émotionnel et souvenir factuel) sont ravivées en même temps. Avec notre technique, le souvenir factuel du traumatisme reste, mais l'émotion extrême, insoutenable, est émoussée semaine après semaine, pour ne plus être qu'un souvenir ordinaire après six semaines, comme d'autres mauvaises expériences ».Une étude avec cette méthode selon les plus hauts standards des essais cliniques est sur le point de se terminer à Toulouse. Mais déjà, deux essais présentés en 2015 ont livré des données probantes. De plus, comparé à certains antidépresseurs, le blocage de la reconsolidation s'est avéré avantageux : pour une efficacité comparable, on économise du temps et des moyens avec moins d'abandons de traitement et moins de rechutes. D'où son intérêt en cas de traumatisme qui touche beaucoup de personnes à la fois (attentas, catastrophes naturelles etc.).La thérapie Brunet en pratiqueLes soins se déroulent sur six semaines, à raison d'une séance hebdomadaire. A chaque fois, la personne doit prendre un comprimé de propranolol une heure auparavant afin de lui laisser le temps de passer du sang au cerveau.-Lors de la première séance, le souvenir de la personne est réactivé en lui faisant décrire par écrit le traumatisme, ses réactions physiques ressenties sur le moment-même puis le récit du "point chaud" du traumatisme c'est-à-dire la partie la plus abjecte, la plus inacceptable, la plus troublante de l'évènement. Pour l'un, ce sera le regard du terroriste qui le hante, pour un autre ce sera d'avoir été tétanisé et de n'avoir pu agir etc. On crée donc un récit traumatique personnalisé et subjectif, rédigé à la première personne du singulier et au temps présent, contenant un maximum de détails contextuels (les personnes présentes, le moment précis, les odeurs, le jour ou la nuit, l'été ou l'hiver...) sur une feuille recto-verso au maximum. -Puis, en préalable à chaque nouvelle séance, le thérapeute demande à la personne-victime si elle a été particulièrement dérangée voire obsédée par un élément de l'histoire et si elle souhaite modifier la description. Celle-ci lit ensuite son compte rendu initial du traumatisme à voix haute à son clinicien.Pr Brunet : « Quelqu'un qui souffre d'un traumatisme est en quelque sorte comme dans le film "Un jour sans fin" où une seule et même journée se répète en permanence. Avec cette technique, la personne peut reprendre le cours de sa vie normale et continue même de s'améliorer avec le temps. Une technique simple, voire déconcertante, qui simplifie considérablement la prise en charge du traumatisme ».Participer à Paris Mémoire Vive400 personnes pourront participer à l'étude Paris MEM (conduite sur deux ans), coordonnée par le Pr Bruno Millet, professeur de psychiatrie à la Pitié-Salpêtrière (Paris). Le coordinateur scientifique et formateur est le Pr Brunet. Le promoteur de l'étude est l'AP-HP (Assistance Publique-Hôpitaux de Paris).Pendant un an à partir de mai 2016, toute personne demandant de l'aide suivra un entretien d'évaluation, qu'elle ait été touchée de près ou de loin par les attentats du 13 novembre. Elle aura la priorité mais les personnes qui ont subi un stress post-traumatique hors attentas (agressions, accidents de la voie publique, désastres naturels etc.) seront aussi accueillies.Pour en faire partie, il faut appeler ce numéro de téléphone : 01 42 16 15 35* nom scientifique : "Blocage de la reconsolidation mnésique" Source : e-santé Hélène Joubert, journaliste scientifique
6 min
Addictions : peut-on être addict à tout ?
Quand on pense "addiction", on pense à l'alcool, aux drogues mais aussi de plus en plus souvent au sucre, aux jeux d'argent et vidéo, au sexe, au sport, au travail ou au bronzage... Pensez-vous être addict ? En cas de doute, visitez en ligne le nouveau "village des addictions". Il compile les principaux tests validés et vous met sur la voie. Amoureux ou toxicomanes... tous addictsL'addiction est un plaisir qui a mal tourné : le bien-être ou le soulagement d'un malaise du début se transforme en obsession et s'accompagne d'une perte de contrôle, peu importe les conséquences. Pour poser le terme d'addiction, il faut qu'il y ait des conséquences néfastes, une perte de contrôle, une souffrance et l'impossibilité de stopper l'addiction alors même que la personne le souhaite.Toutes les addictions font appel aux mêmes mécanismes cérébraux. Il s'agit de ceux impliqués dans la gestion du plaisir et des émotions (les voies dopaminergiques du circuit de la motivation dans la zone du cerveau préfrontale et limbique): alcool, cocaïne etc. opèrent un véritable hold-up des voies de la motivation et nous poussent à assouvir notre plaisir avant tout le reste.Mais sommes-nous tous des addicts en puissance ?Pr Michel Reynaud, Département de psychiatrie et d'addictologie de l'hôpital Paul Brousse (Villejuif) : « Nous ne sommes pas égaux vis-à-vis du risque d'addiction. Il existe d'un côté des personnalités à risque, que l'on retrouve dans à peu près toutes les addictions. Ce sont les chercheurs de sensations fortes, ceux qui ont besoin de prendre des risques et qui vont essayer toutes sortes de substances. De l'autre côté, il y a des personnes qui vivent une souffrance personnelle, un malaise, des difficultés dans les relations avec autrui, avec une mauvaise image d'eux-mêmes qui se trouve améliorée par des produits. Ceux-ci les apaisent, leurs permettent de se sentir à l'aise et de répondre aux sollicitations sexuelles et sociales ». Addiction au travail ou aux drogues, quelles différences ?Dans les années 2000 sont apparues les addictions alors qu'auparavant on parlait juste d'alcoolisme et de toxicomanie. Or, de nombreux comportements addictifs ont des mécanismes et des moyens d'intervention communs. C'est pourquoi, dans les années 2010, les addictions "sans produits" (comportementales) ont été mieux connues. Très récemment, en plus des addictions aux drogues, au tabac et à l'alcool, la classification internationale des troubles mentaux (DSM V) a intégré officiellement les addictions aux jeux de hasard et d'argent. Mais bien d'autres conduites addictives potentielles existent. Passion amoureuse, pornographie, achats compulsifs, plaisir sexuel... sont aussi des addictions potentielles.Pr Reynaud : « Il y a addiction "basique" et "conduite addictive" au mécanisme plus complexe. Par exemple, l'addiction au sexe peut se comprendre comme un mécanisme addictif basique (le plaisir devient un besoin) alors que la passion amoureuse fait appel à un contexte, au partenaire, à l'histoire de chacun etc. Malgré tout, le mécanisme profond de l'addiction est similaire. Plus le mécanisme de l'addiction est complexe, plus il faut, pour perdre le contrôle et devenir dépendant, des traits de personnalité particuliers. C'est notamment le cas de ceux qui sont addicts aux jeux vidéo ou à Internet : ce sont souvent des personnes qui ont des difficultés sociales ou relationnelles, pour lesquelles il est plus facile de passer son temps sur des écrans plutôt que dans la vraie vie ».Bronzage ou cannabis, la liste de nos addictions Les addictions aux produits licites ou non (alcool, tabac, drogues dures) obéissent à des mécanismes addictifs basiques. Addictions alimentaires : les nourritures grasses et sucrées, parfois décrites comme potentiellement addictives, nous font rarement perdre le contrôle, en dehors de comportements d'hyperphagie (prise importante et compulsive de nourriture). Les produits qui sont nécessaires à la survie ont été inscrits dans notre cerveau comme très nécessaires et hautement récompensant. C'est le cas du sucre et des graisses. Or, pour certaines personnes le sucre et les graisses peuvent se convertir en substances addictives. La boulimie est de type addictif : calmer une souffrance en ingérant des quantités déraisonnables de nourriture devient petit à petit un mode d'apaisement et de gestion du stress. Chez les personnes anorexiques, au contraire c'est le jeûne qui procure du plaisir. Les troubles du comportement alimentaire sont très intriqués avec une souffrance psychique, que l'on retrouve chez les personnes addictives. La passion amoureuse se transforme en un comportement addictif complexe lorsqu'elle devient la préoccupation permanente. Notre intelligence, notre motivation, notre sensibilité sont tournées vers l'objet d'amour et le plaisir sexuel qu'il nous apporte. Ce phénomène s'autorégule en quelques mois car on ne peut fonctionner "en surrégime" très longtemps. L'addiction au sexe et à la pornographie existe lorsque la décharge sexuelle devient un moteur permanent et lorsque l'on continue malgré toutes les conséquences (maladies sexuellement transmissibles, séparation d'avec le conjoint, perte de contrôle). L'addiction au sexe est temporaire au début de la passion amoureuse. L'addiction aux jeux de hasard et d'argent découle d'une simple pratique sociale ou récréative au départ. Les jeux de hasard et d'argent font appel à un mécanisme de récompense simple. Les addictions aux jeux vidéo, à internet, aux écrans font intervenir des déterminants individuels beaucoup plus complexes que dans une addiction basique. L'addiction au travail fait appel à une vulnérabilité individuelle. Pour certaines personnes, il est plus valorisant, plus excitant, plus gratifiant de passer ses journées, ses week-ends à travailler plutôt que de se consacrer à une vie familiale ou sociale. Les achats compulsifs, comme dans le cas des addictions au travail ou aux jeux, sont au début un plaisir et une récompense que l'on s'accorde mais cela s'accompagne d'une souffrance psychologique. On bascule dans la conduite addictive dès lors que l'on répète et l'on achète des produits dont on n'a pas envie, des achats que l'on ne parvient pas à contrôler et que l'on regrette. Le sport/exercice physique peut se rapprocher d'un comportement addictif dans le sens où il peut devenir une préoccupation au-delà des conséquences sociales, familiales et de santé. Il maintient la personne dans une sensation de manque et s'associe souvent à la prise de produits dopants qui aggravent l'addiction. La recherche excessive du bronzage peut conduire à une conduite addictive complexe : être bronzé fait du bien (augmente les taux d'hormones endorphines) et ce besoin s'auto-entretient ("toujours plus et 365 jours par an"). Mais il est difficile de faire la part de ce qui est culturel (modes) et, comme souvent dans les comportements addictifs, le contexte socio-économique joue beaucoup. La politique, la religion, peuvent potentiellement se rapprocher d'un comportement addictif lorsqu'elles prennent le pas sur tout le reste, la vie sociale, familiale, les ressources économiques de la personne et du foyer etc. « A quoi êtes-vous accro ? » Testez-vous !Le portail internet www.addictaide.fr, conçu par l'ensemble des associations impliquées dans le domaine des addictions et coordonné par le Pr Reynaud, rassemble pour la première fois au sein du "Village des addictions" les ressources médicales et associatives, destinées aux patients, aux familles, aux chercheurs, aux pouvoirs publics, aux entreprises. On y trouve quantité d'informations et les bonnes orientations de soins et d'accompagnement mais aussi de quoi tester une éventuelle dépendance.Que ce soit vis-à-vis des drogues, du tabac, de l'alcool, aux jeux d'argent ou du travail... tous les tests proposés sur Addictaide.fr sont validés au niveau international. Alors que certains sont focalisés sur le produit (par exemple le test AUDIT Alcohol Use Disorders Identification Test pour évaluer une dépendance à l'alcool) ou le comportement (notamment le test Wart work addiction risk test pour l'addiction au travail), d'autres évaluent l'intensité de l'addiction.Dès lors que l'on ressent une souffrance pour soi-même ou celle d'un proche ou que l'on se pose la question, réaliser le test est une première étape. Source : e-santé Hélène Joubert, journaliste scientifique
7 min
Asthme : avantage au sport !
Plus question de bannir l’activité physique de son quotidien sous prétexte que l’on est asthmatique. Non seulement l’asthme -lorsqu’il est sous contrôle- n’empêche pas de faire du sport mais ce dernier est indispensable aux asthmatiques. Asthme intermittent ou persistant, tout est permis Il aura suffi d’une décennie, depuis le début des années 2000, pour assister à un retournement de la situation : les personnes asthmatiques s’adonnent de plus en plus souvent à une activité physique. Et c’est tant mieux. Les dernières contre-indications absolues à la pratique de certains sports ne tiennent plus devant les arguments scientifiques dont on dispose désormais. Aujourd’hui, l’asthme traité et contrôlé, intermittent ou persistant, permet de pratiquer tout type de sport, que celui-ci soit occasionnel ou pratiqué à haute intensité. Pr Anne Prud’homme, responsable du service de pneumologie du Centre Hospitalier de Bigorre (Tarbes) : « Pratiquer une activité physique est fortement recommandé chez les personnes asthmatiques. Parce qu’il améliore les performances respiratoires, le sport diminue l’essoufflement (dyspnée). Il est aussi essentiel afin de maintenir l’équilibre personnel pour une bonne santé physique et morale ». L’exercice physique réduit les symptômes de l’asthme Une étude dévoilée au congrès européen sur les maladies respiratoires 2017 (1) appuie les bienfaits du sport : les asthmatiques soumis à un programme d’entraînement intensif associé à un régime alimentaire ont bien toléré les phases d'exercice intensif. Un régime (forte teneur en protéines, faible index glycémique et au moins six portions de fruits et légumes par jour) couplé à des séances d'exercice pendant huit semaines permet d'améliorer les symptômes de l'asthme, la qualité de vie, ainsi que la forme physique. Le score des symptômes a progressé de 50 % dans le groupe soumis aux séances d'exercice et au régime. Dr Louise Lindhardt Toennesen, pneumologue au Bispebjerg Hospital de Copenhague : « Aujourd’hui, tous les asthmatiques peuvent suivre sans danger un exercice intense et bien encadré, et y associer un régime alimentaire équilibré. Ceci en vue d’améliorer le contrôle des symptômes de la maladie asthmatique et la qualité de vie ». On protège ses bronches et on bouge ! Pas question de se priver d’une activité physique pratiquée avec plaisir. La liberté est donc totale, sous réserve d’une consultation médicale pour évaluer le niveau d’asthme du patient, se voir prescrire un traitement contre l’asthme en continu ou pas et d’y ajouter un médicament avant tout effort. En cas d’asthme symptomatique c’est-à-dire lorsqu’il y a des crises, la pratique du sport ne sera en revanche pas possible ; il faut que la maladie soit contrôlée pour donner le feu vert à la pratique du sport.Le sport en lui-même peut déclencher des crises d’asthme, par une cascade de réactions physiologiques. Afin de les prévenir, des précautions simples sont à respecter : En cas d’asthme intermittent, c’est à dire que les crises sont entrecoupées de périodes d’accalmie, il faut inhaler un broncho-dilatateur de courte durée d’action (Ventoline par exemple) 10 à 15 minutes avant tout effort afin de maintenir les bronches ouvertes pendant plusieurs heures. En cas d’asthme continu, il faut utiliser un broncho-dilatateur avant un sport d’endurance ou un sport connu pour déclencher des crises (asthmogène). L’échauffement doit alors être progressif. Quel sport idéal pour un asthmatique ? Une fois l’asthme sous contrôle, voici quelques repères : Etre vigilent quant aux conditions climatiques. S’il fait froid et l’intensité du sport forte, la différence de température entre l’air extérieur et les bronches pourrait aggraver les réactions bronchiques et déclencher la crise. Pour éviter cela, il faut chauffer petit à petit l’air qui arrive aux poumons en abordant l’effort de façon progressive et en posant au début de l’effort une écharpe sur le nez et la bouche et en respirant par le nez. Plus besoin de surveiller son débit respiratoire de pointe (volume d'air circulant dans les poumons durant un temps donné) de façon systématique. Néanmoins, en cas de gêne, d’essoufflement, ce geste peut être utile afin de vérifier que l'asthme est bien équilibré. Avoir toujours dans sa poche un bronchodilatateur en cas de gêne respiratoire et l'utiliser sans attendre ou mieux, en préventif avant le sport. Préférez pour les sports dits « portés » comme natation, le vélo mais aussi la marche rapide ; les efforts respiratoires étant progressifs. Renoncer au sport le temps d’une crise d'asthme ou en cas d’infection avec ou sans fièvre. Adapter l'intensité de l’effort à ses possibilités. La plongée sous-marine n’est pas contre-indiquée. Mais la maladie doit être absolument contrôlée, c'est-à-dire sans symptôme depuis au moins un mois. Difficile en effet d’inhaler le bronchodilatateur sous l’eau. Il revient au pneumologue de donner ou non son accord. L’asthme, risque professionnel chez les athlètes ? Une étude publiée à l’occasion des Jeux Olympiques de Rio 2016 (2) a soulevé deux points qui restent encore à approfondir : selon les données de l’Agence mondiale antidopage, les athlètes olympiques asthmatiques ont systématiquement obtenu plus de médailles que les non-asthmatiques. Les données manquent encore pour l’expliquer.Par ailleurs, l’asthme a été qualifié de « risque professionnel » chez les athlètes d’endurance de haut niveau ; des années d’entraînement en endurance pouvant endommager les voies aériennes, les rendre hyper-réactives et faire apparaître un asthme chez les athlètes. Dr Ken Fitch, Faculté des sciences du sport à l’Université d’Australie-Occidentale et auteur de l’étude : « Il semblerait qu’il existe une relation paradoxale entre l’activité physique et l’asthme selon laquelle la première pourrait prédisposer au second ».(1) Toennesen LL et coll. : Exercise and diet improve asthma control in non-obese asthma patients: a randomized controlled trial. Intervention au European Respiratory Society International congress (Milan) : 9 - 13 septembre 2017 ; (2) Fitch K. The World Anti-Doping Code: can you have asthma and still be an elite athlete? Breathe (Sheff). 2016 Jun; 12(2): 148–158. D’après un entretien avec Pr Anne Prud’homme, responsable du service de pneumologie du Centre Hospitalier de Bigorre (Tarbes) et les publications du Dr Louise Lindhardt Toennesen et du Dr Ken Fitch.
5 min
Barbecue : comment éviter ses dangers ?
Le barbecue, c'est super sympa ! D'après un récent sondage, vous sacrifiez à ce rite convivial en moyenne 17 fois dans l'année, essentiellement en été. Mais..., un barbecue peut être suivi d'une intoxication alimentaire. Il risque aussi d'être une source de brûlures quand ce n'est pas d'un incendie. Sur un barbecue, on cuit de préférence des viandes bien grasses et/ou des saucisses ce qui génère des composés chimiques vraiment pas top pour la santé. Comment éviter ces dangers propres au barbecue et en profiter sainement ?
3 min
Produits frais : comment les conserver ?
Les produits frais, viandes, poissons, légumes, fruits, laitages et fromages, sont plus ou moins vite périssables. Comment gérer ceux que vous avez l’habitude d’acheter pour ne pas gaspiller et ne pas vous intoxiquer ? Produits frais : hygiène de base La majorité des intoxications alimentaires sont dites « ménagères » et ont une mauvaise hygiène pour origine. Après leur achat, les produits frais d’origine animale (viandes, volailles, poissons et produits laitiers) doivent rejoindre votre cuisine et son frigo le plus rapidement possible. Ceci pour ne pas casser la chaîne du froid (température de 4°C environ) et ne pas déclencher une prolifération de bactéries dont certaines peuvent être nocives. Achetés dans une grande surface, ils sont conditionnés en barquette. Rangez-les dans une boîte plastique. Pour deux raisons : la barquette a été tripotée par différentes mains inconnues pas forcément propres et le liquide qui suinte de la chair peut fermenter. S’ils viennent d’une boutique, gardez-les dans leur papier d’emballage. Produits frais : avantages du sous vide La méthode du sous vide consiste à évacuer l’air qui favorise le développement des bactéries. La conservation d’un produit frais est ainsi très largement prolongée de plusieurs jours. Si, dans une grande surface ou sur Internet, vous achetez des viandes et des poissons mis sous vide, gardez-les évidemment tels quels. Une DLC (Date limite de consommation) est toujours indiquée mais vous pouvez la dépasser sans danger de 3 à 4 jours. Tous les bouchers sont équipés d’une machine sous vide. Demandez au votre de conditionner ainsi vos achats : cela vous permet de les grouper et de gagner du temps pour vos courses. Mais vous avez vraiment intérêt à vous équiper d’une telle machine. Différentes marques existent dont le prix tourne autour de 100 ? (livrées avec sacs et bocaux). Aucune n’est encombrante. Vous l’amortirez très vite grâce au gaspillage évité et au temps gagné. Poissons frais : les plus fragiles Vous avez prévu un poisson cru en tartare ou en sashimi ? Utilisez le filet le jour même. Si vous l’avez acheté d’avance, gardez-le au congélateur Toute odeur d’ammoniac rend un poisson suspect : c’est le signe qu’il a commencé à se dégrader. Si cette odeur est très légère, rincez-le avec de l’eau vinaigrée et cuisinez-le si elle a disparu après ce rinçage. Si ça n’est pas le cas, direction poubelle. Un reste de poisson cuit se conserve dans une boîte hermétique au frigo pendant 2 à 3 jours, 5 à 10 jours quand il est sous vide. Coquillages : à consommer sans attendre Un coquillage ouvert est mort ou en voie de l’être. Achetez-les bien fermés, et éliminez ceux qui baillent quand vous les rincez pour les cuisiner. Consommez crus, tous les coquillages s’ouvrent au dernier moment et n’attendent pas 3 heures dans une pièce surchauffée. Si vous faites livrer une bourriche d’huîtres (DLC de 7 jours à respecter), stockez-la au frais sans l’ouvrir. Puis mettez un torchon et un poids dessus au fur et à mesure des consommations. Viandes fraîches : attention aux hachées ! Le hachage introduit de l’air dans la viande, ce qui la rend plus sensible au développement rapide des bactéries nocives. Et, en particulier, de la plus redoutable, une souche particulière de E. Coli, responsable de graves intoxications parfois mortelles. Pour un tartare, achetez toujours la viande hachée chez un boucher, jamais dans une grande surface. Vous êtes ainsi sûre de sa fraîcheur. Utilisez-la le jour même. Cuisez toujours les beefsteaks hachés à c?ur, surtout ceux de la grande distribution, afin de tuer ce très vilain E. Coli. Les autres viandes, en morceaux, se conservent sans danger 4 à 5 jours au réfrigérateur. Elles vont maturer, c’est-à-dire perdre du liquide de constitution, ce qui les rend plus savoureuses. Évacuez souvent ce liquide, elles n’en seront que meilleures. Les restes se conservent 3 à 4 jours, protégés de l’oxydation, soit enveloppés de papier film pour les rôtis, soit dans leur sauce pour les plats mijotés. Fromages : toujours enveloppés dans du papier Gardez-les toujours enveloppés individuellement dans leur papier d’origine. Si vous les achetez en grande surface, débarrassez-les du plastique et remplacez-le par du papier sulfurisé (ou de l’aluminium mais uniquement pour les bleus). Regroupez-les dans une corbeille ou un sac plastique, mais pas dans une boîte fermée : les fromages ont besoin de respirer. Stockez-les dans le bac à légumes ou en bas du frigo. Les fromages à pâte molle se gardent facilement 2 à 3 semaines : ils prendront plus de goût. Ceux à pâte dure peuvent durer plus d’un mois. Si quelques moisissures apparaissent, pas d’affolement ! Ne jetez surtout pas mais grattez-les avec la lame d’un couteau. Produits laitiers : dépassez les DLC sans problème A vrai dire, ce ne sont pas vraiment des produits frais puisque yaourts et fromages blancs sont fabriqués avec des laits pasteurisés et que le lait en brick l’est aussi ! Mais ils sont considérés comme tels. Et se conservent obligatoirement au frigo. Leur DLC, assez arbitrairement fixée par les industriels (pour activer leur consommation) peut être largement dépassée tant que le produit n’est pas entamé : 1 mois pour les yaourts nature (leur acidité les protège du développement des bactéries), et 10 à 15 jours pour les fromages frais et le lait. Leur saveur peut se modifier, mais ça n’est pas une raison pour les jeter en cas de DLC dépassée ! Sauf s’ils sont moisis. Crème et beurre : bons tant qu’ils ne sont pas rances Pour la crème et le beurre industriel, leurs DLC peuvent être largement dépassées pour la même cause de pasteurisation. Ils vont peu à peu rancir après leur mise en service, mais ça prend du temps : de 15 jours à 1 mois tant qu’ils ne sont pas ouverts. Ça s’active ensuite. Pour ceux, artisanaux, qui sont au lait cru, le rancissement intervient plus rapidement, sauf quand le beurre est salé puisque le sel est un conservateur. Légumes : plus ils vieillissent, moins ils sont bons Plus un légume est frais, meilleur il est au goût. Au bout de 2 à 3 jours de frigo, bien des légumes se ramollissent et ils sont moins bons. Sauf ceux qui sont compacts, solides, comme les choux par exemple. Mais des carottes ratatinées sont sans aucun danger pour votre santé ! Les pommes de terre n’aiment ni le réfrigérateur qui les ramollit, ni la lumière qui fait se développer la solanine, substance verte et amère (mais sans danger sauf en vraiment très grande concentration). Gardez-les dans un panier, avec un torchon par-dessus pour les en protéger. Fruits : à l’air libre La fraîcheur du frigo tue les saveurs des fruits. Elle ravage aussi les bananes qui deviennent toutes noires. Conservez-les à l’air libre dans une coupe, sauf en été quand ils sont vraiment très mûrs. Si jamais ils attendent trop longtemps, que vous voyez des taches brunes apparaître sur leur peau, ne les jetez pas ! Épluchez-les, retirez les parties abîmées et cuisez-les en compote. Produits frais : faites marcher vos sens La DLC sur les produits frais emballés de la grande distribution peut être une sécurité. Elle n’existe pas sur les produits achetés en boutiques. Bien sûr, vous pouvez vous équiper d’une appli pour noter la date de tous vos achats : c’est un bon moyen pour ne pas oublier un produit caché au fond du frigo. Mais ce sont la vue et surtout l’odeur qui doivent vous interpeler. L’odeur est désagréable et pire encore, il y a des moisissures ? Vous n’avez évidemment aucune envie de manger ce truc, alors jetez-le alors sans état d’âme. Mais tant que le produit sent bon et qu’il a un aspect normal, vous pouvez le consommer sans risque. Marion Garteiser, journaliste santé
8 min
Hypersensibilité au gluten : une vraie maladie
Bannir le gluten de son alimentation est devenu à la mode. Pourtant, cette protéine du blé n’est pas dangereuse, sauf pour les personnes qui souffrent de maladie c?liaque ou d’allergie au blé. Pourtant, chez d’autres, supprimer le gluten soulage considérablement leurs symptômes d’intestin irritable. Depuis quelques années à peine, leur trouble est enfin reconnu : il s’agit de l’hypersensibilité au gluten. Les scientifiques commencent à y voir plus clair.
4 min
Non, le jeûne n'est pas une arme contre le cancer
Le jeûne, arme de lutte contre le cancer ou contre les effets délétères des chimiothérapies ? On aimerait y croire. En réalité, il s’avère surtout dangereux voire contre-productif, selon les études scientifiques disponibles.
3 min
Neurofeedback (neuroptimal) : aider son cerveau à mieux fonctionner
Le Neurofeedback est une méthode douce qui permet au cerveau de s’autoréguler et de se réorganiser pour optimiser son fonctionnement. Cette approche est de plus en plus souvent proposée en complément de la médecine traditionnelle dans quasiment tous les domaines, allant des problèmes de santé à l’amélioration des performances. Explications de Marie-France Sebe*, praticienne de Neurofeedback dynamique (neuroptimal). En quoi consiste la technique du Neurofeedback dynamique (neuoptimal) ? Le Neurofeedback est une méthode douce. Marie-France Sebe*, praticienne de Neurofeedback dynamique (neuroptimal), explique que lors d’une séance, « la personne est passive, elle est assise et regarde un film ou écoute de la musique, au choix, l’important étant le son. Pendant ce temps, des capteurs positionnés sur le crâne à des endroits précis enregistrent l’activité électrique du cerveau, comme un électroencéphalogramme. 256 fois par seconde le logiciel analyse cette activité. Dès qu’il détecte une variation brutale, il y a une interruption du son. Cette coupure informe le cerveau en temps réel de ce qu’il est en train de faire, c’est le « feedback ». Il est libre de modifier son fonctionnement, il s’autorégule ». Il s’agit d’un mode de fonctionnement naturel et habituel, à la base de tous nos apprentissages. « Le Neurofeedback que je pratique est dit « dynamique », précise Marie-France Sebe. Le cerveau se réorganise tout seul sans ciblage de notre part, il n’y a donc aucun effet secondaire ni diagnostic établi ». Avec le Neurofeedback dynamique, il n’y a aucun risque de dérive, car le cerveau s’autorégule de lui-même. Ce sont les turbulences liées à de mauvaises régulations qui déclenchent l’arrêt du son, le cerveau va aller vers ce qui est le plus confortable pour lui. L’interruption étant simultanée à une perturbation, elle informe au moment présent. Autrement dit, à chaque nouvel arrêt, le cerveau a déjà réagi au précédent, il s’est déjà réorganisé lorsque la turbulence suivante arrive. La progression est permanente. C’est aussi pour cette raison que l’on ne compare pas ici l’activité du cerveau à une activité de référence. Qui peut tirer avantage du Neurofeedback ? Attention, le Neurofeedback dynamique (neuroptimal) ne se substitute par à une démarche thérapeutique et ne constitue pas un traitement médical. Il n’établit aucun diagnostic et aucun traitement médical ne doit être interrompu. Le Neurofeedback agit comme un entrainement, non intensif, non contrôlé, permettant à tous de fonctionner au mieux de son potentiel. Cet entrainement étant passif et sans effet secondaire, il est accessible à tout âge. Cette autorégulation du cerveau entraine des changements dans tous les domaines et s’adresse ainsi tant aux enfants (troubles du langage, compréhension, attention, coordination?) qu’aux seniors (motricité, mémoire?), adultes (anxiété, maux de tête, insomnie, fatigue chronique?), étudiants (performances cognitives, concentration, stress?) et sportifs (performances comportementales, endurance?). Les séances de Neurofeedback permettent aussi de développer ou d’augmenter l’estime de soi, la communication, le leadership, la créativité? Peut-on prédire les résultats du Neurofeedback ? Les turbulences n’ont pas une origine unique. Le cerveau régit plusieurs sous-systèmes : cardiaque, hormonal, immunitaire. De ce fait, le Neurofeedback va agir dans le domaine cognitif, émotionnel, physique. Par exemple, une personne stressée peut présenter le cas échéant des problèmes de digestion, de sommeil, des maux de tête, de l’anxiété, tous ces signes pouvant être plus ou moins marqués chez une même personne à un moment donné. Le Neurofeedback va permettre une auto régulation dans tous les domaines, mais vu qu’on ne cible rien de particulier, on ne peut prédire quel changement va s’opérer en priorité. Chez une personne qui entreprend des séances par exemple pour des difficultés de sommeil, les premières séances peuvent améliorer la forme, diminuer l’anxiété, la tristesse, etc., avant d’agir sur le sommeil. Marie-France Sebe : « je rencontre souvent des personnes qui après quelques séances pour des difficultés de sommeil par exemple, sont beaucoup plus détendues, ont moins de douleur. La résolution des problèmes de sommeil venant parfois s’installer après dans le processus d’autorégulation. » En Neurofeedback, on considère le fonctionnement global du cerveau et au fil de la pratique, des multiples changements subtils apparaissent dans divers domaines. Chaque séance est pérenne et apporte quelque chose, mais pas forcément dans un ordre prévisible. Combien de séances ? Marie-France Sebe : « Chaque séance est pérenne, mais les changements peuvent être subtils, surtout au début. C’est pourquoi je recommande toujours de débuter par des séances assez rapprochées afin de mieux apprécier les modifications (2 par semaine pendant 2 semaines). Ensuite libre à chacun de choisir le rythme qui lui convient. » En moyenne, il faut compter environ 10 séances. Dans certains cas, il est nécessaire d’en faire plus, même si parfois chez certaines personnes quatre ou cinq suffiront. Concernant le prix, il faut compter entre 50 et 80 euros la séance. Pour en savoir plus Le Neurofeedback dynamique Alpes-Maritimes : www.neurofeedback-alpesmaritimes.com. Association pour la Diffusion du Neurofeedback en France, www.adnf.org. Association Française de Psychothérapie et de Neurofeedback, www.afpn.eu. Marion Garteiser, journaliste santé
4 min
Transports en commun : le lieu insolite où il faudrait porter des bouchons d’oreille
Des chercheurs canadiens ont réalisé une étude qui démontre que les niveaux de sons ressentis dans les transports en commun seraient dangereux pour l'audition.Des chercheurs de l'Université de Toronto au Canada ont publié une étude dans le Journal of Otolaryngology démontrant que l'exposition excessive aux bruits dans les transports en commun pourrait engendrer une perte d'audition. Des pics dans le métro et l'autobus D'avril à août 2016, les chercheurs ont utilisé la dosimétrie dans la ville de Toronto, un appareil permettant de mesurer précisément les niveaux de bruit . Les sons ont été enregistrés dans les transports en commun, c'est-à-dire dans l'autobus, le tramway et le métro ainsi que dans les transports privés, donc en voiture, en vélo ou à pied. Les résultats ont montré que certains pics de bruits peuvent entraîner des pertes auditives importantes pour les individus présents. Les niveaux les plus hauts enregistrés s'élèvent à 9% de dépassement des normes dans le métro, et jusqu'à 12% dans l'autobus. Les pics de bruit moyens étaient plus élevés dans les wagons de métro que dans les stations et plus élevés aux arrêts d'autobus qu'au sein même du véhicule. L'US Environmental Protection Agency suggère qu'une exposition chronique à 80,3 dBA pendant plus de 160 minutes par jour serait susceptible de produire une perte auditive chez les individus exposés. Pour cette étude, le temps moyen passé selon le mode de transport a été obtenu à partir de l'Enquête nationale auprès des ménages de Statistique Canada de 2011. Sur cette base, la durée moyenne du trajet quotidien en transport en commun était de 47 min et 30 s avec une exposition au bruit inférieur aux normes mais ayant des pics d'environ 85 dBA, dépassant les mesures recommandées. Perte auditive : plus de 360 millions de personnes touchées La perte auditive est l'un des troisièmes problèmes de santé les plus répandus dans le monde d'après l'Organisation mondiale de la santé (OMS). On estime que plus de 360 millions de personnes sont concernées et plus d'un milliard de jeunes âgés de 12 à 35 ans sont à risque. Cette étude nous apprend que parmi les personnes atteintes de perte auditive invalidante dans le monde, environ 16% sont attribuées à la perte auditive induite par le bruit. Les chercheurs précisent : "Les pertes auditives sont causées par une exposition chronique à un bruit excessif, ce qui les rend potentiellement évitables." Ils expliquent qu'en plus de provoquer des troubles auditifs, l'exposition chronique au bruit a été associée à l'hypertension, à l'infarctus du myocarde, aux accidents vasculaires cérébraux, à de mauvaises habitudes de sommeil et même à des problèmes de santé mentale. Les scientifiques encouragent donc les villes à prendre des mesures pour réduire ce problème de santé publique. Pour l'instant, les particuliers peuvent prendre leurs précautions en portant des bouchons d'oreilles dans les transports afin de prévenir le risque de perte auditive. Vidéo. Perte d'audition : les signes d'alerte Perte d'audition : les signes d'alerte
3 min
Alerte à la bronchiolite : soyez vigilant
Gare à la respiration de votre bébé ! Selon Santé Publique France, la bronchiolite serait "en nette augmentation". L'épidémie est même déjà déclarée en Ile-de-France, Martinique et Guadeloupe."Chaque hiver, près de 30% des enfants de moins de 2 ans sont affectés par la bronchiolite" rappelle le site Santé publique France. Or selon son dernier bulletin officiel, l'épidémie a déjà commencé en Ile-de-France, Guadeloupe et Martinique. Plusieurs régions comme la Nouvelle-Aquitaine, l'Occitanie, le Centre-Val de Loire, la Bretagne et la Normandie sont en "pré-épidémie". La bronchiolite est une infection respiratoire très répandue et très contagieuse qui affecte des petites bronches, les bronchioles, provoquant une gêne respiratoire, voire une insuffisance respiratoire dans les cas les plus graves. Elle serait cette année "en nette augmentation." Lors de la première semaine des vacances de la Toussaint, le nombre de passages aux urgences pour bronchiolite a augmenté de 26% indique le Parisien. Bronchiolite : les signes qui doivent alerter Dans certains cas, l'état d'un jeune enfant atteint de bronchiolite peut s'aggraver en quelques heures, surtout s'il s'agit d'un nourrisson et s'il était déjà malade des poumons pour une autre raison avant la bronchiolite. L'apparition d'un seul des signes d'alerte suivants devraient vous inciter à consulter rapidement un médecin : les difficultés respiratoires de l'enfant semblent s'aggraver au lieu de s'améliorer progressivement ; le sifflement qu'on entend quand il rejette l'air des poumons est de plus en plus bruyant, ou sa respiration s'accélère de plus en plus (notamment s'il respire 60 fois par minute ou plus) ; lorsque l'enfant respire, son ventre se creuse, et ses narines s'ouvrent de manière inhabituelle ; la peau de l'enfant semble anormalement pâle ou grise, ou ses lèvres semblent bleuâtre ; l'enfant semble avoir du mal à reprendre sa respiration après un épisode de toux (épisode d'apnée, c'est-à-dire d'arrêt de la respiration) ; l'enfant refuse de téter, ou tête à peine ; l'enfant devient somnolent et ne se réveille plus pour téter ou pour manger comme d'habitude ; l'enfant est très irritable, il dors très mal et devient difficile à calmer ; la température de l'enfant atteint ou dépasse 39°C ; bébé n'a pas mouillé ses couches depuis six à huit heures, la fontanelle du haut de son crâne s'enfonce, ou sa bouche et ses lèvres semblent sèches. Ne vous affolez pas pour autant. Dans certains cas, l'apparition d'un de ces signes ne sera qu'une fausse alerte. ou bien une consultation et une prise en charge rapides permettront de sortir rapidement bébé d'un mauvais pas, notamment par la prescription d'une kinésithérapie de désencombrement respiratoire.Les gestes de prévention pour diminuer le risque de bronchiolite sont disponible sur le site de Santé Publique France, dans une brochure intitulée "Votre enfant et la bronchiolite."
2 min
BPCO : la maladie respiratoire qui touche de plus en plus de femmes
A l'occasion de la Journée mondiale contre la BPCO, le 15 novembre, les pneumologues tirent le signal d'alarme sur l'élévation du nombre de femmes touchées par cette maladie respiratoire qui tue 17 000 personnes chaque année en France.
1 min
Les boissons énergisantes, un danger pour les reins
L'engouement pour les boissons énergisantes ne cesse de croître. Pourtant, elles présenteraient de multiples risques pour la santé au niveau des reins, de l'hypertension artérielle et du comportement.Une nouvelle revue publiée dans Frontiers in Public Health et réalisée par des chercheurs de Harvard à Cambridge aux Etats-Unis révèle que les boissons énergisantes présenteraient des risques graves pour la santé. Carries, diabète et maladies rénales Cette petite revue résume les données scientifiques actuelles sur les conséquences de la consommation de boissons énergisantes. Elle révèle que ces boissons sont associées à des effets négatifs sur la santé, particulièrement chez les enfants et les adolescents. Elles sont liées au risque de surpoids, d'obésité et de diabète du type 2. A cause de leur faible pouvoir de satiété, les consommateurs ont tendance à ne pas adapter leur régime alimentaire en fonction du taux de sucre élevée qu'on trouve dans les boissons énérgisantes. Leur consommation augmente la glycémie et l'insuline, et peut provoquer une charge glycémique élevée ainsi qu'une l'intolérance au glucose. Aussi, elles sont associées à un risque élevé de caries dentaires. Egalement, il a été démontré qu'elles sont responsables de maladies rénales, en particulier de lésions microvasculaires, et d'une progression accélérée de l'insuffisance rénale chronique à cause du fructose qu'elles contiennent. Trop de sucres et de caféine La plupart de ces boissons ont une composition similaire, on retrouve de l'eau, du sucre, de la caféine, certaines vitamines, des minéraux et des stimulants comme le célèbre ginseng. Certaines peuvent contenir jusqu'à 80 mg de caféine par cannette, soit huit fois plus qu'un café ordinaire qui en contient seulement 12 mg. Leurs niveaux élevés en sucre et en caféine peuvent être à risque pour la santé. Les principaux problèmes qui peuvent se développer sont des comportements à risque, des problèmes de santé mentale sous forme d'anxiété et de stress, l'augmentation de la tension artérielle, de l'obésité, des lesions rénales, de la fatigue excessive, des maux de ventre, une colère et agressivité accrue. L'auteure de l'étude, Dr Josiemer Mattei, professeur adjointe en nutrition à Harvard, déclare : "Les preuves suggèrent qu'ils sont nocifs pour la santé et devraient être limités par une réglementation plus stricte en limitant leurs ventes aux enfants et aux adolescents, ainsi que la fixation d'une limite de la quantité de caféine." Les auteurs appellent le gouvernement à réagir Le Dr Mattei explique: "Notre revue est limitée car il y a un petit nombre d'études dans ce domaine et elles se concentrent principalement sur de jeunes adultes en bonne santé, évalués à un moment donné. Les futures recherches devraient explorer les effets des constituants de boissons énergétiques que nous connaissons moins, tels que la taurine, et envisager des évaluations à long terme dans un plus large éventail de la population pour examiner les effets de la consommation de ces boissons au fil du temps". Elle ajoute : "Nous concluons qu'il existe actuellement suffisamment de preuves pour suggérer que les conséquences négatives sur la santé des boissons énergisantes dépassent les avantages potentiels à court terme."
3 min
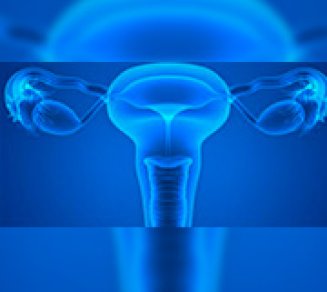
Cancer de l'ovaire : un test capable de le découvrir avant qu'il ne soit à un stade avancé
Associé à des symptômes discrets et peu spécifiques, le cancer de l'ovaire est généralement découvert à un stade avancé. Mais des chercheurs américains pensent avoir trouvé un test sanguin permettant de détecter la maladie précocément.Le cancer de l'ovaire est rare mais évolue sans bruits. Il est ainsi difficile à soigner parce que souvent découvert à un stade avancé. Ce qui pourrait peut-être bientôt changé. Des scientifiques du Brigham and Women's Hospital aux Etats-Unis ont testé un processus* capable de le détecter plus tôt. Ils ont analysé des molécules appelées "microARN" présentes dans le génome de chaque individu, dans les cellules saines et dans les cellules cancéreuses. Dans ce derniers cas, les microARN sont différentes. Les chercheurs ont analysé le sang de 135 femmes atteintes d'un cancer de l'ovaire (avant leur traitement, chimiothérapie ou chirurgie) puis ont transmis les informations recueillies à un ordinateur pour détailler les différences entre les molécules selon l'état des cellules. Ils ont ensuite appliqué leurs observations à 859 femmes et les conclusions se sont avérées très positives. La totalité des tests anormaux relevés via l'analyse des microARN orientait vers des cancers de l'ovaire, contre seulement 5% des tests anormaux dépistés par ultrasons, technique actuellement utilisée. Pour les auteurs "les microARN circulants ont le potentiel de développer un test de diagnostic non invasif pour le cancer de l'ovaire". Cancer de l'ovaire : 3150 décès par an En France, le cancer de l'ovaire est responsable de 3150 décès par an, selon les données relatées par l'Institut Curie. Un seul ovaire peut être touché, ou les deux. Dans 80% des cas, les tumeurs de l'ovaire se développent à partir des cellules situées à la surface des ovaires (cancers épithéliaux). Dans la plupart des autres cancers, les tumeurs sont issues des cellules germinales (qui se développent à partir des cellules produisant les ovules). Parmi les signes les plus souvent observés, citons un gonflement ou une tension de l'abdomen, une sensation de poids sur le ventre, des douleurs pelviennes et lombaires, des besoins impérieux d'uriner, des troubles digestifs (nausées, vomissements, diarrhées, constipation, ballonnements…), des variations de poids, des troubles gynécologiques (troubles des règles, rapports sexuels douloureux), fatigue… Si les causes restent inconnues, l'âge fait partie des facteurs de risque. Généralement les femmes de plus de 50 ans sont les plus touchées. Le cancer de l'ovaire en vidéo Le cancer de l'ovaire en vidéo Source : - Diagnostic potential for a serum miRNA neural network for detection of ovarian cancer. Kevin M Elias Wojciech Fendler Konrad Stawiski Stephen J Fiascone Allison F Vitonis Ross S Berkowitz Gyorgy Frendl Panagiotis Konstantinopoulos Christopher P Crum Magdalena Kedzierska Daniel W Cramer Dipanjan Chowdhury Is a corresponding author expand author listsee all. Brigham and Women's Hospital, United States Harvard Medical School, United States Medical University of Lodz, Poland. 31 octobe 2017. eLife.
3 min
Pourquoi il faut éviter de manger trop de réglisse après 40 ans
L'Agence américaine des produits alimentaires et médicamenteux avertit sur le risque de développer une arythmie cardiaque et une pression artérielle élevée si vous mangez trop de réglisses noires, surtout à 40 ans.Selon un avertissement publié sur le site de l'Agence américaine des produits alimentaires et médicamenteux (FDA), une surconsommation de réglisse noire pourrait provoquer une arythmie cardiaque et une pression artérielle élevée, surtout si vous avez plus de 40 ans. Taux de potassium trop bas : taux de sodium trop élevés Le rapport de la FDA explique que la réglisse noire contient une substance active appelée la glycyrrhizine extraite de la racine de la plante Glycyrrhiza glabra. Cet acide empêche l'absorption de potassium par le corps humain. Lors de la consommation de réglisse, les taux de potassium peuvent donc descendre en dessous des niveaux normaux. Pour que le coeur fonctionne correctement, il a besoin d'un certain niveau de potassium et de sodium. Lorsque les taux de potassium sont inférieurs à la normale, les niveaux de sodium se retrouvent anormalement élevés, ce qui entraîne une perturbation du rythme cardiaque. Cette anomalie augmente donc les risques de déclencher une crise cardiaque. Le docteur de la FDA, Linda Katz, déclare dans le rapport que : "les niveaux de potassium sont généralement restaurés sans problèmes de santé permanents lorsque la consommation de réglisse noire s'arrête." Ne pas consommer de trop grosses quantités en une seule prise La FDA explique dans son rapport qu'une seule réglisse noire en forme de 8 consommée de façon journalière pendant une période minimum de 2 semaines pourrait causer de véritables problèmes cardiaques. L'agence a recueilli les témoignages de plusieurs consommateurs de ce bonbon. Une majorité d'entre eux, âgés de 40 ans et plus, aurait développé des problèmes cardiaques ou de l'hypertension artérielle après avoir mangé trop de cette friandise. La FDA a fait les recommandations suivantes auprès des amateurs de réglisse noire : "peu importe votre âge, ne mangez pas de grandes quantités de réglisse noire en une seule prise. Si vous avez mangé beaucoup de réglisse noire et avez un rythme cardiaque irrégulier ou une faiblesse musculaire, arrêtez d'en manger immédiatement et contactez votre médecin. La réglisse noire peut interagir avec certains médicaments, herbes et compléments alimentaires. Consultez un professionnel de la santé si vous avez des questions sur les interactions possibles avec un médicament ou un supplément que vous prenez". Vidéo. Top 3 des symptômes cardiaques à ne pas ignorer Top 3 des symptômes cardiaques à ne pas ignorer Avertissement : La réglisse peut entraîner des hypokaliémies graves (baisse importante du potassium dans le sang) susceptible d’entraîner des troubles du rythme cardiaque voire des arrêts cardiaques. Ce risque peut concerner notamment les sportifs et surtout ceux qui pratiquent des sports d’endurance (vélo, course à pied …). Si vous êtes concernés, demandez conseil à votre médecin.
3 min
Dormir sur le dos : une position à éviter à la fin de sa grossesse ?
Selon une étude menée par des chercheurs de Nouvelle-Zélande, la position dans laquelle dorment les femmes enceintes pourrait influencer le rythme cardiaque du bébé. Certaines pourraient donc être à éviter ? Réponses.Faudrait-il privilégier certaines positions de sommeil quand on est enceinte ? D'après les auteurs de l'Université d'Auckland en Nouvelle-Zélande, qui ont suivi 29 femmes enceintes d'un seul enfant dans leur dernier trimestre de grossesse, le fait de dormir sur le dos influerait sur le rythme cardiaque du bébé. Pour étudier les effets des positions de sommeil des femmes enceintes sur le comportement fœtal à la fin de la grossesse, ils ont placé des capteurs foetaux sur elles pendant leur sommeil. Ces capteurs permettaient de réaliser un ECG continu pour enregistrer les fréquences cardiaques maternelles et foetales. Les volontaires pouvaient dormir dans la position qu'elles souhaitaient. La majorité des femmes dorment sur le côté gauche La durée moyenne du sommeil maternel était d'environ huit heures. La majorité des femmes dormaient sur le côté gauche. Dans toutes les positions de sommeil de leur mère, les fœtus étaient dans un état de sommeil actif plus de 80% du temps. Ils étaient en sommeil calme 13% du temps et passaient peu de temps activement éveillé. Les fréquences cardiaques fœtales étaient plus faibles dans l'état de sommeil calme que dans l'état de calme éveillé. Comparé à la mère qui dort sur son côté gauche, l'état de sommeil calme pour le foetus était plus fréquent lorsque la mère dormait sur le dos et moins fréquent quand elle dormait du côté droit. Le fœtus était moins susceptible d'être activement éveillé lorsque la mère dormait sur son dos et plus probable quand elle dormait sur sa droite. Mais la différence réelle entre les deux côtés était très faible. Tous les bébés étaient en bonne santé lors de leur bilan postnatal de six semaines. La position de sommeil, "un modulateur des effets circadiens" "Nos résultats ont montré que le moment de la nuit influençait significativement la probabilité que le fœtus se trouve dans un état particulier, ont déclaré les chercheurs. Il a également été constaté que les effets de l'état fœtal sur les mesures de la variabilité du rythme cardiaque fœtal ont été modifiés par la position maternelle, probablement médiée par l'activité du système nerveux autonome. Cela conforte le concept selon lequel la position maternelle est un modulateur important des effets circadiens sur la fréquence cardiaque fœtale." Ainsi, la position de sommeil d'une mère peut influencer l'activité de son bébé en fin de grossesse. Cependant, pas d'amalgames entre ces conclusions et un possible danger pour le bébé. Comme l'ont rappelé les scientifiques : "Il s'agissait d'une très petite étude - un nombre beaucoup plus grand de mères serait nécessaire pour valider ces résultats. Il peut y avoir d'autres facteurs en jeu, comme le régime alimentaire des mères et l'activité physique pendant la journée. Les habitudes de sommeil ou d'activité du bébé influencent automatiquement son rythme cardiaque. Tous les bébés sont nés en bonne santé. Il n'y a aucune preuve que la position de sommeil met le bébé à risque de mal." Accouchement : la délivrance expliquée en vidéo Accouchement : la délivrance expliquée en vidéo Source : An investigation of fetal behavioural states during maternal sleep in healthy late gestation pregnancy: an observational study, Peter R. Stone, Wendy Burgess, Jordan McIntyre, Alistair J. Gunn, Christopher A. Lear, Laura Bennet, Edwin A Mitchell, John M. D. Thompson, 11 octobre 2017.
3 min
6 astuces express pour gommer la fatigue
Vous avez un coup de mou, une perte de vitalité, vous traversez une période de surmenage et vous n’arrivez pas à retrouver votre énergie ? Pour éviter de piquer du nez au bureau, de dévaliser la machine à friandises ou de boire un énième café, il existe des solutions naturelles et efficaces ! Lever le pas sur le sucre ! Pour gommer la fatigue, il est indispensable de conserver une alimentation équilibrée. Même s’il est normal d’avoir une envie de sucre, se ruer sur des produits sucrés (bonbons ou barre chocolatée par exemple) n’est pas une bonne idée. Le sucre raffiné provoque un pic de glycémie suivi par un rapide coup de barre. Pour apporter de l’énergie, mieux vaut choisir des aliments non transformés avec un index glycémique bas comme des fruits, des céréales complètes, des protéines (œuf, yaourt, viande, poisson) et des légumes. Le chocolat noir à plus de 70% de cacao ou les oléagineux comme les amandes ou les noisettes sont aussi une bonne façon de retrouver de l’énergie durablement. Boire au moins 8 verres d'eau par jour Bien s’hydrater en buvant au moins huit verres d’eau par jour, à répartir tout au long de la journée permet de gommer la fatigue. Il n’est pas nécessaire d’attendre d’avoir soif car une légère déshydratation peut provoquer la fatigue. En revanche, il est préférable de limiter sa consommation de boissons caféinées (café, thé, boissons énergisantes) qui provoquent une montée brusque d’énergie qui sera malheureusement suivie d’une fatigue brutale. 30 minutes de vélo 3 fois par semaine L’OMS (Organisation Mondiale de la Sante) recommande de pratiquer 30 minutes d’exercice physique (vélo, natation, yoga, course à pied, danse…) 3 fois par semaine. L’exercice est énergisant et permet de lutter contre la fatigue tout en favorisant le sommeil. En cas de coup de pompe, bouger, marcher et prendre l’air permet de retrouver son énergie. Respirer fort et vite Certaines techniques respiratoires sont très efficaces pour lutter contre la fatigue (sauf contre-indications respiratoires). La plus simple consiste à respirer assez fort et assez vite de manière à apporter de l’énergie et du tonus. Les exercices de cohérence cardiaque, pratiqués régulièrement et plusieurs fois par jour, permettent aussi de se dynamiser tout en réduisant le stress. Faire une petite sieste Pour gommer la fatigue, une sieste de 15 minutes à 45 minutes maximum en journée permet de reprendre des forces et d’augmenter sa vigilance. C’est après le repas du midi que la sieste est la plus efficace. Surélever ses jambes pendant ces quelques minutes permet de faire circuler le sang et de mieux récupérer. Méditer au calme La méditation a de nombreux bienfaits sur le système nerveux et peut aussi gommer la fatigue. Quelques minutes suffisent, dans un environnement calme, dans le silence ou avec un guide, pour diminuer les tensions nerveuses et reprendre des forces pour continuer la journée. Il n’y a pas de moment idéal, l’important est de prendre ce temps pour soi, pour se redynamiser.
2 min
Mal de dos : faire du yoga diminuerait vraiment la douleur
Vous avez régulièrement mal au dos ? Avant de multiplier les médicaments, pensez à pratiquer une activité physique comme le yoga. Comme le relate la revue médicale Prescrire, cela diminue vraiment les douleurs.Les lombalgies chroniques, quand elles ne sont pas associées à une maladie comme un cancer, une fracture, une infection ou une maladie inflammatoire, peuvent être soulagées par la pratique de certaines activités comme le yoga. "Selon des synthèses méthodiques d'essais randomisés publiés depuis 2015, des programmes d'exercices physiques ou de yoga diminuent la douleur et améliorent les capacités fonctionnelles des patients atteints de lombalgie chronique non spécifique" indique la revue médicale Prescrire dans son édition de novembre. Parmi les exercices : le renforcement musculaire, les étirements, l'endurance cardiovasculaire, le vélo, la natation, la marche. Pour le vélo : oui à condition d'adopter une position adéquate sur son vélo (hauteur de l'entrejambe). Pour la natation : porté par l'eau, le corps est comme en apesanteur et s'affranchit de nombreuses contraintes. Les vertèbres ne sont plus comprimées par le poids du corps. Pour la marche : simple à mettre en pratique, la colonne vertébrale en profite à tout moment, que les trajets soient longs ou courts et que la marche soit modérée ou rapide. Et le yoga : cette discipline concentrée sur la respiration diminuerait des douleurs dues au stress et aux tensions. Les sports à éviter quand on a mal au dos Les sports brusques, qui malmènent le dos, imposent des contorsions et qui induisent des microtraumatismes sont à proscrire.Sont ainsi fortement déconseillés aux personnes qui ont mal au dos : le judo, la lutte, l'aviron, le canoë kayak, tous les sports de raquette (tennis, ping-pong, badminton…), les poids et les haltères, le trampoline, etc. N'hésitez pas à en discuter avec votre médecin, qui pourra vous conseiller et vous recommander aussi des exercices.
1 min
Les Français et le futur de leur santé : de l’inquiétude… et beaucoup d’espoir
Comment les Français perçoivent-ils leur santé de demain à partir du système de santé d’aujourd’hui ? Le Future Health Index 2017 (indice de la santé au futur), une vaste étude menée par Philips dans 19 pays auprès des patients et des professionnels de santé, révèle leurs inquiétudes et leurs espoirs, malgré l’investissement significatif porté par l’Etat et les industriels dans l’innovation du système de soins. Les solutions technologiques numériques de la santé du futur sont déjà là. Par Isabelle Gayrard Auzet, rédactrice en chef santé Le système de santé actuel ne répond plus aux besoins des Français Ils sont 9 Français sur 10 à porter un jugement sévère sur le système de soins qui selon eux ne répond pas, ou peu, à leurs besoins. Du côté des professionnels de santé, le développement de la prévention, jugée insuffisante, est un enjeu clé et tous s’accordent à souhaiter que la prévention devienne, avec la recherche médicale, la priorité du budget du gouvernement alloué à la santé.Pourtant, la part de l’investissement en santé de notre pays s’élève à 11% du PIB, l’un des plus important du monde (avec l’Allemagne, l’Autriche, Cuba ou encore la Nouvelle-Zélande)...Le Ministère des Solidarités et de la Santé vient de publier sa stratégie nationale de santé d’ici à 2022. Parmi les chantiers prioritaires figure l’Innovation, notamment avec l’essor du numérique au service des professionnels de santé, des usagers et des patients.C’est là une grande attente de la part des Français : Pour 8 sur 10 d’entre eux (usagers et professionnels de santé réunis), le système de santé actuel n’est pas vraiment intégré, et ils considèrent que le temps est venu pour tous les acteurs du système de s’interconnecter étroitement. Les technologies du numérique en santé au secours du système de soins français 56 % des Français sont convaincus de l’efficacité de soins en santé connectés pour améliorer la santé dans le monde d’aujourd’hui.David Corcos, Directeur Général de Philips Healthcare France, nous livre sa réflexion d’industriel en santé engagé dans l’essor des technologies numériques de pointe : « Le système actuel n’est pas pérenne. Car il y a une distorsion entre l’offre et la demande en santé. La demande augmente, elle provient en grande majorité du vieillissement de population et de l’abondance des maladies chroniques ; tandis que l’offre de soin s’amenuise avec la diminution des professionnels de santé. Conclusion : il y a un déséquilibre qui peut conduire à un risque d’explosion du système. Donc la variable d’ajustement, cela va être la technologie. Elle va nous aider à décharger les professionnels de certaines tâches et à augmenter le nombre de prises en charges. C’est l’unique moyen de sauver le système, nous sommes là pour ça ! »Cependant, l’avenir s’éclaircit. Depuis le début de l’année, la stratégie politique en santé numérique est en marche. Le Conseil Stratégique du Numérique en Santé (CSNS) a défini et placé sur les rails les grands chantiers prioritaires qui vont structurer et circonscrire toutes les potentialités formidables que les technologies numériques mettent au service du citoyen, et parmi eux figure en bonne place le partage des données de santé. Une bonne nouvelle pour 85 % des professionnels de santé qui promeuvent l’accès à distance des données de santé de leurs patients pour optimiser l’efficacité de leur intervention.David Corcos : « Le système de soins connecté est une solution pour affronter les problèmes de la rareté du temps médical et du très grand nombre de patients : c’est l’informatique qui permet maintenant de suivre les données et de ne remonter vers les professionnels de santé que les cas pathologiques ». Un aspect pragmatique qui revêt une dimension économique puisqu'il aboutit à l’apparition de nouveaux métiers comme par exemple les infirmières spécialisées qui vont suivre les tableaux de bord. Le patient prend sa santé en mains A ce jour, la « Health Tech » (les technologies en santé numérique) reste une solution mal exploitée : seuls 1% des Français dont 4% des professionnels de santé s’estiment réellement compétents sur la pratique connectée des soins de santé, dans une société qui appelle globalement à une grande implication du patient qui doit devenir acteur de sa santé… Un patient qui se prête volontiers au jeu :39% des Français sont dans l’attente de recommandations du corps médical sur les soins de santé connectés. De même pour les professionnels de santé qui espèrent, pour 36% d’entre eux, recevoir une vraie formation dans ce domaine.Source : https://www.philips.fr https://www.futurehealthindex.com/about/ Le Future Health Index est une étude menée sur 19 pays en partenariat avec un institut international indépendant d’études de marché de janvier à mars 2017. Plus de 3 800 professionnels de santé et 29 000 patients ont été interrogés en Allemagne, Argentine, Australie, Brésil, Canada, Chine, France, Italie, Pays-Bas, Russie, Arabie Saoudite, Singapour, Afrique du Sud, Corée, Espagne, Suède, Émirats Arabes Unis, Royaume-Uni et États-Unis.
5 min
5 choses à ne pas faire au réveil pour passer une bonne journée
Vous n’êtes pas du matin ? Peut-être que vous ne faites pas ce qu’il faut dès le saut du lit… Voici 5 choses à ne plus faire au réveil pour passer une bonne journée. Par Laurie Fourcade, journaliste santé.
3 min
5 astuces faciles pour ne plus avoir mauvaise haleine
La mauvaise haleine n’est pas irrémédiable. Elle peut être soulagée grâce à quelques astuces simples. Tour d’horizon des solutions avec le Dr Lequart, chirurgien dentiste et porte-parole national de l’UFSBD.par Johanna Amselem, journaliste santé et validé par Dr Lequart, chirurgien dentiste et porte-parole de l’Union française pour la santé bucco-dentaire (UFSBD). Boire suffisamment d'eau dans la journée Qui n’a jamais eu honte de son haleine ? Mais rassurez-vous, ce n’est pas une fatalité. La mauvaise haleine, également appelée halitose, touche une importante partie de la population. Elle est due aux composés soufrés volatiles libérés par les bactéries présentes dans notre bouche. Au quotidien, des gestes simples aident à retrouver une haleine fraiche.Il est fréquent de se réveiller avec une mauvaise haleine. "La nuit, nous respirons davantage par la bouche ce qui provoque un assèchement et donc, cette odeur désagréable au réveil. Pendant notre sommeil, nous produisons moins de salive et donc une moins bonne lubrification de la muqueuse buccale", décrit le Dr Lequart, chirurgien dentiste et porte-parole de l’Union nationale pour la santé bucco-dentaire. Pour remédier à ce désagrément, il est donc conseillé de boire suffisamment d’eau afin d’avoir une bonne hydratation. Eviter oignons et épices Certains aliments favorisent l’halitose. Pour conserver une haleine fraîche, mieux vaut limiter sa consommation d’oignons et d’épices comme le curry et le piment. De plus, une consommation excessive d’alcool et de café peut entrainer une mauvaise haleine. "Pour les fumeurs, le tabac favorise le développement des bactéries responsables de cette odeur désagréable", avertit le Dr Lequart. Se brosser les dents deux fois par jour La base de lutte contre la plaque dentaire réside dans l’hygiène bucco-dentaire. Pour cela, un brossage efficace des dents reste la solution inévitable. "Il est conseillé de se brosser les dents deux fois par jour, matin et soir pendant deux minutes", conseille le chirurgien dentiste. Avant de recommander l’utilisation de fil dentaire et d’une brossette interdentaire. Nettoyer sa langue Une fois les dents propres, il ne faut pas non plus oublier de se nettoyer la langue. "Pas question de se brosser la langue avec sa brosse à dent. Cela provoque des micros lésions qui favorisent la prolifération des bactéries et cause donc une mauvaise haleine", souligne le Dr Lequart. La meilleure solution ? Utiliser un gratte-langue, en vente en pharmacie et en parapharmacie, ou acheter une brosse à dents composée d’un petit grattoir intégré. Aller voir son dentiste au moins 1 fois par an Une hygiène bucco-dentaire défaillante engendre certaines maladies parodontales et des caries. "Un déchaussement des dents entraine aussi une formation de plaque dentaire favorisant l’apparition de bactéries", explique le professionnel. Un autre responsable de la mauvaise haleine. Pour éliminer ce risque, mieux vaut donc consulter une fois par an un dentiste afin de dépister d’éventuelles maladies. Il classe les différentes origine de l’halitose : "Dans 80% des cas la mauvaise haleine a une origine bucco-dentaire, dans 15% elle est liée à un souci ORL, comme une sinusite chronique. Dans 5% des cas, elle est la conséquence d’un désagrément gastro-intestinal".
3 min
Travail de bureau, éviter le piège de la sédentarité !
Les « actifs » sont-ils si actifs que cela ? Pas si sûr et des données suggèrent que les employés de bureau seraient même plus sédentaires que les seniors ! Une évolution du mode de vie à l’impact plutôt négatif. La sédentarité guetterait les travailleurs avec, à la clé, de fâcheuses conséquences sur le plan cardiovasculaire, du diabète et de l’obésité. Travaillez, bougez ! Les 25-65, les plus sédentaires Vissés à leur chaise, les yeux rivés sur leur(s) écran(s) du matin au soir, de nombreux travailleurs sont finalement très sédentaires. C’est pourquoi, l’étude des médecins du Centre de recherche sur l'activité physique pour la santé d'Édimbourg en Ecosse ne surprend guère : en semaine, les 16-24 ans et les 65-74 ans sont moins sédentaires que les adultes entre 25-65 ans. Ce constat s’inverse en revanche le weekend. Ces résultats ont été obtenus en scrutant l’emploi du temps de près de 14 000 personnes de plus de 16 ans. D’autres données françaises, issues de l’enquête en ligne Nutrinet (2015), évaluent à douze heures le temps passé assis chaque jour (hors week-end), dont un tiers dans le cadre de l’activité professionnelle. Les effets de la sédentarité sont de mieux en mieux connus. C’est un facteur de risque prépondérant dans la survenue de maladies cardiovasculaires dont l’insuffisance cardiaque, de diabète, d’ostéoporose et de certains cancers. La sédentarité tuerait deux fois plus que l'obésité (2). La sédentarité, à distinguer de l’inactivité physique L’inactivité physique, c’est à dire l’absence de toute activité physique, est délétère en soi. Mais elle ne doit pas être confondue avec la sédentarité qui, elle aussi, est un facteur de risque pour la santé. Les experts estiment même que pour contrecarrer les effets de la sédentarité, il faudrait pratiquer quotidiennement 90 minutes d’activité physique ! Le poids de la sédentarité est donc très lourd et nombreux sont les médecins qui la considèrent encore plus dangereuse pour la santé que l’inactivité physique.En France, le programme national nutrition Santé (PNNS) préconise trente minutes d’activité physique modérée au moins cinq jours par semaine. Ce peut être au choix du vélo, de la natation, du jardinage, du running… L’Organisation mondiale de la santé (OMS) penche plutôt pour 150 minutes d’activité physique hebdomadaires. Mais les experts estiment que fractionner cette durée tout au long de la semaine est nettement plus bénéfique, du fait de la régularité de l’effort et de ses effets protecteurs cardiovasculaires. Elle provoque en effet une vasodilatation des artères du cœur, ce qui le soulage dans son travail de contraction. Elle améliore aussi la fluidité du sang, pour éviter la formation de caillots dans les artères (thromboses). Elle réduit les besoins du myocarde (cœur) au cours d’efforts physiques plus violents. Enfin, cela garanti la stabilité du système de conduction électrique cardiaque, limitant ainsi le risque d’arythmie (troubles du rythme).Les bienfaits de l'activité physique sont en effet scientifiquement démontrés. La pratique régulière d'un sport permet de réduire jusqu'à 39 % le risque de développer un cancer du sein, de 26 % le risque de cancer colorectal, de 25 % celui d'être victime d’un accident vasculaire cérébral et de 34 % celui de diabète. Comment éviter d’être trop sédentaire au bureau? Afin de briser le cercle vicieux de la sédentarité, en l’occurrence les jours de travail, voici quelques pistes. Tout d’abord, s’obliger à faire des pauses debout « toutes les deux-trois heures » expliquent les experts de cette nouvelle étude. Tout prétexte est bon pour se lever de sa chaise, comme éloigner l’imprimante pour devoir se lever à chaque impression, organiser des réunions debout, monter les escaliers pour se rendre dans les différents services de l’entreprise ou marcher au lieu de prendre son téléphone ou d’écrire un courrier électronique à ses collaborateurs travaillant au sein du même établissement. Pour garder la forme et préserver sa santé, l’OMS recommande de faire 10 000 pas par jour. A commencer par les petites distances en se rendant au travail ou sur son lieu de travail. Des chercheurs ont récemment montré que marcher dynamiquement 20 minutes par jour (90 à 112 kilocalories brûlées) réduirait le risque de mort prématurée. Cela suffirait pour passer de la catégorie « inactif » à la catégorie « modérément inactif », réduisant ainsi ce risque entre 16% et 30%Et pour se mettre au sport, il n’est pas trop tard ! Pratiquer un sport après l’âge de 45 ans est aussi bénéfique. Une durée de cinq heures hebdomadaires au minimum permet d’obtenir de meilleures performances cardiaques.RéférencesJournal of Sports Sciences. Differences by age and sex in the sedentary time of adults in Scotland. Pages 1-10 | Accepted 26 May 2017, Published online: 16 Jun 2017 ; (2) American Journal of Clinical Nutrition 2016. Etude prospective européenne sur le cancer et la nutrition (EPIC).
5 min
Vaccins, les questions à l’heure du retour de l’obligation vaccinale
Alors que les vaccins traversent une crise de confiance, l’intérêt et la légitimité de l’obligation vaccinale alimentent un vif débat. C’est cependant désormais tranché, onze vaccins seront obligatoires chez l’enfant contre trois actuellement à partir du 1er janvier 2018. Le point sur les vaccins, pour se rafraîchir la mémoire. Par Hélène Joubert, journaliste scientifique. Au 1er janvier, 11 vaccins obligatoires Actuellement, seuls trois vaccins sont obligatoires en France, contre la diphtérie, le tétanos et la poliomyélite (DTP). A partir du 1er janvier 2018, la liste s’allongera de huit autres : coqueluche, rougeole, oreillons, rubéole, hépatite B, Haemophilus influenzae, pneumocoque, méningocoque C. Déroger à cette obligation expose, en théorie, à six mois de prison et 3750 euros d’amende (article L3116-4 du code de la santé publique). Mais à la coercition, la ministre Agnès Buzyn, préfère convaincre : « l’idée est que les 15% des enfants [non vaccinés, ndlr] qui mettent en danger les autres et qui favorisent la réémergence d’épidémies pour lesquelles il y a des morts aujourd’hui se mettent en ordre de marche pour protéger le reste de la population ». A priori, il n’y aura pas de clause d’exemption pour conviction antivaccinnale des parents. Aux USA, cette clause existe, mais en contrepartie, les parents s’engagent par écrit à en assumer les conséquences, c’est à dire d’endosser toutes la responsabilité si leur enfant en contamine un autre et le priver de toute présence en collectivité. Les contre-indications médicales à la vaccination sont peu fréquentes : une allergie avérée, une hypersensibilité à l'une des protéines du vaccin ou des troubles neurologiques lors d’une précédente piqûre mais aussi des antécédents familiaux de maladie auto-immune (sclérose en plaques, diabète de type 1, maladie de Crohn) et dans le cas du ROR (rougeole-oreillons-rubéole) des déficits héréditaires (thrombophilie etc.). Pourquoi une défiance vis-à-vis des vaccins ? La vaccination apprend à notre système immunitaire à lutter contre une maladie infectieuse, potentiellement mortelle. Le vaccin fait croire à notre organisme qu’il a été infecté par un agent infectieux pour qu’il développe une réponse protectrice.La défiance envers les vaccins grandit depuis une quinzaine d’années. Chaque pays a sa bête noire. En France, c’est le vaccin contre l’hépatite B chez l’adolescent qui a cristallisé les peurs. La Haute Autorité de Santé l’a dédouané en 2016 dans un avis fondé sur les preuves scientifiques : il n’est pas responsable de cas de sclérose en plaque. En 2009 en France, des cas de narcolepsie ont été associés à l’utilisation du vaccin H1N1, avec un risque inférieur à un cas pour 150 000 vaccinés. Le vaccin contre la fièvre jaune est pour sa part responsable d’encéphalites aigües (1/1 million de vaccinés). Quid des adjuvants comme l’aluminium ? Les rumeurs sont tenaces dans le domaine des adjuvants, ces composés chimiques dont le rôle est de mobiliser les cellules qui participent à la mise en place de la réponse immunitaire. L’hydroxyde d’aluminium (dans le vaccin DTPolio) ou les dérivés des squalènes (dans le vaccin anti-papillomavirus) ont été pointés du doigt, accusés de favoriser des maladies mal définies, et dont le lien de cause à effet n’a pas encore été trouvé. Pr Bruno Lina, virologue, chercheur et Directeur du Laboratoire de Virologie Pathologie Humaine VIRPATH (Lyon) : « Certaines personnes accusent l’aluminium dans l’apparition de la myofasciite à macrophages (syndrome qui entraîne douleurs musculaires, articulaires, fatigue et troubles cognitifs). Il s’agit d’une entité assez complexe et très « française » (95% des 445 cas recensés depuis 20 ans dans le monde sont français). En mars 2016, l’Académie nationale de pharmacie a conclu après des années de recherche à l’absence de lien entre ces symptômes et les adjuvants aluminiques ». Ne pas se faire vacciner, c’est risqué ? Ce choix doit être éclairé car refuser la vaccination c’est prendre le risque d’être infecté par des maladies graves et évitables par la vaccination. Certains pensent aujourd’hui que ces maladies ne sont pas graves. Mais c’est justement grâce à l’immunité collective que ces maladies ne sont plus ni graves ni mortelles. On a la mémoire courte. Les épidémies massives, même celles du 20ème siècle, comme celles de poliomyélite paraissent loin alors qu’elles ont à leur actif des milliers de morts au début et à la fin de la 2nde guerre mondiale. A la rigueur, ce choix de ne pas se faire vacciner n’engage que les personnes elles-mêmes lorsque les agents infections ne sont pas transmissibles d’homme à homme comme celui du tétanos. C’est sans compter le coût pour la société de 3 à 6 semaines passées en réanimation pour un tétanos. Mais la liberté individuelle s’arrête là. Pour de nombreuses autres maladies (diphtérie, rougeole etc.) on engage aussi la santé des autres et refusant de se faire vacciner.En effet, plus le nombre de personnes non vaccinées augmente, plus le risque de réapparition de la maladie est grand. L’"immunité de groupe" permet de protéger les plus faibles et d’éviter la résurgence de fléaux.Pr Bruno Lina : « Si moins de 40% des gens sont vaccinés, l’ensemble de la population se trouve exposée à la résurgence de grandes maladies infectieuses. Pour certains agents infectieux, ce taux de couverture vaccinal doit même être de plus 90% de la population (rougeole etc.) ! Les exemples sont malheureusement nombreux et d’actualité. En Espagne en 2015, 40 ans après sa disparition, la diphtérie est réapparue faisant plusieurs morts. Certaines personnes volontairement non vaccinées ont été infectées. Elles ont diffusé la maladie à celles qui n’étaient pas correctement vaccinées. A Londres, des rumeurs sur le vaccin rougeole a fait que le taux de vaccination s’est effondré, les conséquences ne se sont pas faites attendre. La France a aussi connu entre 2008 et 2012 plusieurs vagues d'épidémies de rougeole, provoquant 23 000 cas dont 15 000 pour la seule année 2011. De nos jours, des foyers de poliomyélite resurgissent dans les zones de conflit en Afghanistan, au Pakistan, en Syrie et en Ukraine. Dès que l’on baisse la garde, ce virus très contagieux repart de plus belle ». Se faire vacciner, c’est pour soi ou pour les autres ? Les deux. Grâce à la vaccination, la variole a été éradiquée et la poliomyélite sera bientôt éliminée. D’autres infections restent à l’affut mais la vaccination permet de contenir les épidémies ; c’est le cas de la diphtérie, du tétanos, de la tuberculose et de la rougeole. Du côté des infections bactériennes, le chemin est encore long. En effet, les méningites bactériennes tuent encore 170 000 personnes dans le monde. Mais grâce à la vaccination, les méningites dues à Haemophilus influenzae b ont quasiment disparu. La vaccination contre le pneumocoque a réduit considérablement le nombre d’infections invasives à pneumocoque chez les moins de 5 ans. En revanche, celle contre le méningocoque C recommandée depuis 2010 chez les 1 à 24 ans ne décolle pas. En conséquence, l’augmentation des méningites à méningocoque C chez les personnes non vaccinées en France, preuve que l’immunité de groupe est encore insuffisante. Cela met en danger les moins de 1 an qui ne peuvent être vaccinés car trop jeunes.D’après un entretien avec le Pr Bruno Lina, virologue, chercheur et Directeur du Laboratoire de Virologie Pathologie Humaine VIRPATH (Lyon)
7 min
Travail, chouchouter sa santé auditive
Le bruit ne tue pas. Mais il faut prendre conscience qu’il affaiblit l’individu dans ses capacités, impactant son état général de santé et son équilibre de vie. La santé auditive est fondamentale pour préserver sa qualité de vie au travail. Or 80% des salariés sont gênés par le bruit sur leur lieu de travail.
5 min
Moins d’accidents du travail, plus de troubles psychiques
Selon les tous derniers chiffres, 626 000 accidents du travail ont été comptabilisés en 2016. Un plus bas historique qui témoigne de l’amélioration de la sécurité et du confort des postes de travail. Deux bémols cependant : le secteur des services à la personne est de plus en plus touché et les affections psychiques qualifiées en maladies professionnelles s’envolent. Mais l’analyse mérite d’être nuancée. Par Hélène Joubert, journaliste scientifique. Tendance à la baisse pour les accidents au travail 2016 a fait encore mieux que 2015 ! Concernant les accidents du travail, la tendance de fond se confirme et leur nombre est au plus bas depuis 1946 selon les données parues en septembre 2017 par la branche Risques professionnels de l’Assurance maladie*. Il y a eu, l'an passé, 33,8 cas pour 1 000 salariés, contre 33,9 cas en 2015. Au total, plus d'un million d'accidents de travail ou de trajet et de maladies professionnelles ont été reconnus et pris en charge par la Sécurité sociale en 2016. Parmi eux, 764 000 ont entraîné un arrêt de travail ou une incapacité permanente. Il y a eu 626 000 accidents du travail en 2016. Une tendance à saluer dans le BTP (-3,7%) secteur gros pourvoyeur d’accidents du travail. Les efforts entrepris pour sécuriser l’environnement et les postes de travail ainsi que le confort des travailleurs porte ses fruits. Ainsi, le BTP tombe de 61,9 accidents à 60 pour 1 000. Les tâches de manutention, le transport de charges par exemple représentent 53% des accidents.Si l’on parle en valeur absolue, le nombre d'accidents du travail ayant entraîné un arrêt de travail ou une incapacité permanente progresse de 0,3% à 626 227. Mais il faut bien comprendre que l’on parle en valeur absolue et non en valeur relative et cette hausse peut traduire un regain de l’activité économie.Dans l'intérim, l'indice de fréquence des accidents du travail grimpe de 7,8 % en un an. Faut-il pointer l’intérim du doigt ? Pas si sûr. Selon les analyses de cette branche de la Sécurité sociale, traduire cette progression comme une dégradation de la sécurité des travailleurs serait une erreur : « En augmentation depuis 2015, la hausse des accidents dans ce secteur peut être le signe avant-coureur d'une reprise économique ». Les troubles musculosquelettiques reculent Entre 2015 et 2016, le taux de maladies professionnelles prises en charge a reculé de 4,3%. Pour leur part, les troubles musculosquelettiques (TMS) maladie très invalidante à mettre sur le compte de gestes répétitifs, reculent de 4,1%. Selon les auteurs de l’étude de l’Assurance maladie « cela serait lié à une meilleure prise en compte des risques psychosociaux dont les cas reconnus de maladie professionnelle ont été multipliés par sept en cinq ans ». La France serait également « le pays européen qui reconnait le plus le syndrome d'épuisement ».La tendance est identique avec les cancers liés à l'amiante qui chutent de 9,5%, conséquence positive de la chasse à ces minéraux fibreux. Services et soins à la personne, la situation se dégrade Le secteur des services à la personne, ces métiers liés à l'assistance des personnes dans leurs tâches quotidiennes (aides-soignants, entretien, garde d’enfant, services aux personnes fragiles etc.) enregistre trois fois plus d'accidents et de maladies que la moyenne, avec 94,6 accidents pour 1 000 employés. Le taux d'accidents du travail a augmenté de 2% en un an et même de 45% en 10 ans. L’Assurance maladie juge la situation « préoccupante ».La forte hausse des lombalgies est mise en avant, responsable à 20% du nombre d'accidents du travail, ainsi que les troubles musculosquelettiques, qui représentent 87% des maladies professionnelles. Affections psychiques et cancers hors amiante à la hausse Si l’on regarde uniquement les cancers professionnels hors amiante, la progression est très forte avec +10%. Il semble que le cancer de la vessie, souvent lié à un agent cancérigène sur le lieu de travail, porte pour une large part cette croissance des cancers professionnels. L’expérimentation conduite par la branche Risques professionnels ayant été généralisée en 2015, on pourrait voir dans ces chiffres de 2016 la conséquence directe d’une meilleure information des intéressés qui a permis de multiplier par 5 à 10 les demandes de reconnaissance de cancers de la vessie en maladie professionnelle.Entre 2015 et 2016, le bond est encore plus phénoménal pour les affections psychiques qui augmentent de 40%. Faut-il en déduire un mal-être généralisé et très préoccupant ? Peut-être, mais deux bémols à cela. Tout d’abord parce qu’il ne s’agit que de quelques centaines de cas : 596 avis favorables plus exactement ont été prononcés par les commissions régionales chargées de qualifier les maladies psychologiques en maladies professionnelles (422 en 2015). Ensuite, il s’agit aussi probablement d’une plus grande prise de conscience par les travailleurs de leurs droits et qu’ils peuvent les exercer, d’autant plus aisément que la règlementation a intégré des assouplissements, facilitant l’examen des cas et leur qualification en maladie professionnelle. En quelques sortes, il s’agirait de davantage de demandes de reconnaissance.Référence : *http://risquesprofessionnels2016.fr/
5 min
A qui profite la semaine scolaire de quatre jours ?
Un tiers des communes a fait machine arrière dès cette rentrée scolaire 2017-2018 et est revenu à la semaine de quatre jours. Les chronobiologistes dénoncent d’une même voix cette organisation du temps scolaire et brandissent le piège de l’irrégularité des horaires, source de fatigue et par conséquent de perturbation des apprentissages. Par Hélène Joubert, journaliste scientifique. Exit le mercredi matin sur les bancs de l’école Déjà deux mois que 31,8% des communes françaises ont rebasculé sur le rythme scolaire de quatre jours. Outre des temps d’apprentissages ramassés, déjà parmi les plus denses en Europe (144 jours par an contre 187) et le fait que cela fait perdre 17,5 journées pleines soit un mois d’école, le risque pour la plupart des enfants est de casser la régularité des rythmes biologiques, d’où un stress physiologique se répercutant sur les fonctions de l’organisme comme le sommeil, l’appétit, les défenses immunitaires, à l’origine d’une fatigue et de difficultés d’attention. Quel impact du rythme scolaire sur la physiologie de l’enfant ? Selon l’ensemble des recherches fondamentales en chronobiologie, la régularité -entretenue par des activités codifiées et répétées, comme les horaires d’école structurants, est primordiale. Toute rupture de rythme circadien (coucher tard, lever tard, ou coucher tard-lever tôt) induit un stress physiologique à l’origine de variations de l’hormone cortisol d’où une répercussion sur la qualité du sommeil mais aussi en cascade, la modification de la sécrétion d’hormones régulatrices de l’appétit (leptine, ghréline), ce qui prédispose à la prise de poids comme démontré dans de récentes études. Plus fatigué, l’enfant aura aussi tendance à être hyperactif ou dissipé, ce qui est moins propice à la concentration et aux apprentissages.Dr Sylvie Royant-Parola psychiatre et neurobiologiste, spécialiste des troubles du sommeil (Paris) : « L’important réside dans la régularité des signaux (lumière naturelle/artificielle, activités physiques, structuration des repas). Cette régularité organise la topographie temporelle des fonctions de l’organisme (taux de sucre dans le sang, la tension artérielle, la température interne, le cortisol etc). Des ruptures de rythme -désynchronisations- entraînent un décalage de phase entre les différents rythmes, d’où un stress et une demande d’adaptation à l’organisme, génératrice de fatigue ». La bonne attitude : jour « off » structuré et horaires de sommeil réguliers Tous les travaux pointent la rupture du week-end, stress chronobiologique important. Avec un 3ème jour chômé, l’enfant se retrouve dans une situation où culturellement et socialement, il va décaler son rythme en se couchant tard et se levant tard (s’il le peut). La semaine de 4 jours porterait peu à conséquence avec peu de risque de désynchronisation si l’enfant bénéficiait le mercredi d’activités structurées dont en extérieure, une émulation intellectuelle, un encadrement éducatif et une régularité des horaires de lever et de coucher.Sylvie Royant-Parola : « Mais pour la plupart des enfants, qui ne pourra bénéficier lors de ces jours chômés d’activités structurantes voire sera laissé à lui-même, et de règles de lever et de coucher régulières, ce décalage de rythme génère un surcroît de fatigue lors de la reprise de l’école. Avec, chez des enfants plus fatigués et moins attentifs, un risque de répercussion sur les résultats scolaires ». Fatigue et vigilance, quelles études à l’appui ? Selon ces arguments chronobiologiques, la semaine scolaire d’au moins quatre jours et demi avait déjà été proposée par l’Académie nationale de médecine en 2010. Le 7 juin 1017, les sénateurs du groupe de travail sur la réforme des rythmes scolaires rappelaient « le consensus scientifique sur le caractère préjudiciable de la semaine de 4 jours » à l’origine de de fatigue et de moindre vigilance des élèves.Le ministre de l’éducation nationale n’est pas de cet avis et a estimé que cette souplesse allait dans l’intérêt de enfants, s’appuyant en particulier sur une étude conduite dans le canton du Monestier de Clermont montrant sur peu d’enfants que les effets de l’aménagement du temps scolaire – sur quatre jours ou quatre jours et demi – sont négligeables, voire nuls, sur les résultats des élèves. Pour ce qui est de la fatigue, ce facteur est perçu subjectivement mais n’a jamais été mesuré objectivement. Pr François Testu, chronopsychologue (Université de Tours) : « L’incidence du rythme scolaire ne se mesure pas directement sur les apprentissages ou la fatigue mais via des variables intermédiaires comme la qualité et la durée de sommeil, la vigilance, l’attention, l’adaptation à la situation scolaire, le comportement, la reconnaissance d’autrui, l’estime de soi… autant de facteurs qui jouent sur la performance. De nombreux enfants sont pénalisés par certains emplois du temps et notamment la semaine de 4 jours. Certaines publications montrent en effet qu’elle accentue la désynchronisation, baisse le niveau de vigilance et d’attention de l’enfant et par voie de conséquence leurs résultats et/ou leur fatigue. En général, les courbes journalières de la fatigue et de la vigilance se superposent, élaborées l’une par des dosages des déchets urinaires (17 OHCS), l’autre par des tests psychologiques. Mais dans trois cas, les variations journalières de la vigilance sont atypiques : chez les élèves ayant une vie extrascolaire difficile, ceux en difficultés et ceux à qui on proposait la semaine des 4 jours ! » Une problématique qui dépasse le cadre de la chronobiologie Le rapport Testu portant sur l’année 2015-2016 souligne que l’aménagement du temps scolaire du type 9 ½ journées a des effets positifs sur les apprentissages des élèves et le développement personnel des élèves. En effet, cette étude a différentié les populations d’écoliers. Or lorsque les TAP (activités extra-scolaires liées à la semaine de 4,5jours) sont proposées, les enfants en difficulté dans les REP ou REP+ rattrapent en partie leur retard et rejoignent en moyenne le même niveau de performance et de vigilance que les autres. Pr François Testu : « La semaine de 4 jours crée en cela une possible inégalité entre les enfants. En effet, la libération du temps accentue la déficience attentionnelle, la fatigue scolaire et l’inégalité socioculturelle pour certaines populations d’élèves socialement défavorisés ». Hélène Joubert, d’après des entretiens avec le Pr François Testu, chronopsychologue (Université de Tours) et le Dr Sylvie Royant-Parola psychiatre et neurobiologiste (Paris).
6 min
La BPCO, portrait d’une tueuse silencieuse
La "broncho-pneumopathie chronique obstructive" sera pourtant la 3ème cause de mortalité dans le monde en 2030 selon l’OMS, derrière le cancer et les maladies cardiovasculaires. Elle est évitable dans la grande majorité des cas.
2 min
Sortir de la dépression grâce à l’hypnose
L’hypnose permet un travail de fond dans la dépression. L’état dépressif est d’ailleurs l’un des premiers motifs de consultation en hypnothérapie. Que faut-il en attendre ? Dépression, pourquoi penser à l’hypnose ? L’amalgame est fréquent : toute tristesse associée à un événement difficile serait une dépression. C’est évidemment plus complexe que cela, et il ne suffit pas d’être triste pour être déprimé. C’est pourquoi, en préalable à une prise en charge en hypnothérapie, le diagnostic de syndrome dépressif doit être posé par un médecin (médecin généraliste ou psychiatre). L’hypnose ne peut pas non plus s’envisager comme une prise en charge unique mais complémentaire. Tout comme les médicaments qui, seuls, ne suffisent pas. Il peut y avoir un intérêt à les prescrire lors d’une hypnothérapie pour diminuer certains symptômes devenus trop lourds, pour un travail plus en profondeur.Pr Antoine Bioy, professeur de psychologie clinique et psychopathologie (Université de Bourgogne, Dijon), docteur en psychologie et responsable scientifique de l’Institut Français d’Hypnose (Paris) : « L’hypnose s’avère être une très bonne thérapie dans la dépression car elle permet de travailler sur la cause de la dépression en tant que telle. Si la dépression possède toujours de multiples aspects et dimensions, il existe à chaque fois un noyau central dans la dépression, c’est la question de la perte. L’expérience de perte vécue par la personne est insupportable (deuil difficile, séparation complexe, perte d’emploi touchant au sentiment d’identité…). L’hypnose permet au patient de revisiter le lien avec ce qu’il a perdu, puis de modifier la façon dont il se positionne par rapport à cet événement douloureux. Autrement dit, grâce à l’hypnose, le vécu se trouve modifié. Il se dessine alors une voie de résolution par rapport au vécu dépressif ». L’hypnose s’attaque aussi aux symptômes de la dépression L’hypnose permet de plus d’aborder les différents symptômes de la dépression, dont le sentiment de tristesse, l’isolement social et le manque d’intérêt pour les activités du quotidien. Ce travail est réalisé à l’aide de suggestions et de métaphores construites pour le patient, dont les effets seront facilités par l’état hypnotique.Souvent, les patients dépressifs ont du mal à mettre des mots sur leur souffrance et à expliquer pourquoi ils sont devenus dépressifs. Plutôt que par la parole, l’hypnose permet un travail qui passe par les perceptions et les sensations corporelles. Ce travail autour des ressentis du patient est fondamental. En effet, ils ressentent généralement les signes de la dépression avant tout par leur corps ; par exemple la sensation de lourdeur, qui accompagne un ralentissement moteur (marche plus lente, etc.). La mise sous hypnose permet de se focaliser sur cette sensation de lourdeur et, sans la nier, d’une part de travailler avec des sensations plus légères également présentes et, d’autre part, sur les événements qui induisent cette lourdeur, ce qui permet généralement de relier la dépression actuelle à l’évènement déclencheur. Pr Antoine Bioy : « L’objectif est l’« aménagement » des symptômes, c'est-à-dire permettre à la personne de réinvestir autrement son environnement, de donner du sens à ce qu’elle vit, à explorer la question de la perte. En état d’hypnose, la personne est beaucoup plus proche de son ressenti corporel et perçoit la part d’elle-même qui a envie de se libérer de ce sentiment de lourdeur. Il faut ensuite laisser ce sentiment de légèreté exister jusqu’à le laisser grandir et prendre le pas sur le reste ». « Grâce à l’hypnose, j’ai vaincu mon état dépressif » Sophie était en procédure de divorce. Après deux mois, elle a pris des antidépresseurs. Elle n’avait goût à rien, se dépréciait, se trouvait inutile et sans envie, se noyait dans ses idées noires et peu à peu s’excluait de toute vie sociale. Peur du vide du quotidien, perte du sens de sa vie, honte du divorce et sentiment d’échec se mêlaient. C’est son médecin généraliste qui l’a envoyée chez un psychothérapeute spécialisé dans l’hypnose.Sophie (45 ans, Paris) : « J’ai très vite eu le sentiment que quelque chose pouvait renaître avec ce travail. Sous hypnose, j’ai pu explorer ma sensation de lourdeur. J’ai alors ressenti que ce poids compensait un vide intérieur et que mon équilibre pour me vivre pleine et indispensable s’effondrait avec cette séparation. L’hypnose m’a permis de revivre la manière dont j’avais ressenti la présence de mon mari pendant ces années ensemble, pour moi puis à côté de moi, puis l’éloignement et le vide laissé. Et enfin, j’ai vécu un autre vide, comme un champ encore vierge mais d’où pouvait renaître la vie. J’ai réalisé que j’étais toujours capable de la recevoir ». Pour Sophie, l’amélioration est apparue entre la 3ème et 4ème séance d’hypnose. Elle a pu verbaliser à partir de la 6ème séance. Les séances, tous les 15 jours, ont pu s’espacer toutes les 3 à 4 semaines. Elle estime qu’elle n’a plus été dépressive après 11 séances et a pu se passer des antidépresseurs. L’hypnose et dépression, messages pratiques Le thérapeute doit être un spécialiste du psychisme : psychiatre, psychologue ou psychothérapeute, médecin ayant suivi des formations universitaires en psychothérapie, hypnothérapie. Chaque Agence Régionale de Santé tient à jour un registre des psychothérapeutes diplômés.La durée de la psychothérapie par hypnose dans le cadre de la dépression dépend des personnalités du patient et du soignant mais aussi de la qualité de leur relation. Ils peuvent convenir d’un nombre de séances limité (3 à 5) avant de faire le point sur l’éventuelle amélioration, et avoir ainsi une idée plus précise du nombre de consultations nécessaires. Attention, certains « thérapeutes » proposent des « thérapies éclairs » (une séance ou guère plus), ce qui doit éveiller la suspicion des patients car la dépression, syndrome violent avec un risque suicidaire majeur, demande un travail en finesse et en profondeur. D’après un entretien avec le Pr Antoine Bioy, professeur de psychologie clinique et psychopathologie (Université de Bourgogne, Dijon), docteur en psychologie et responsable scientifique de l’Institut Français d’Hypnose (Paris).
7 min
La santé des dirigeants d’entreprise sur le fil du rasoir
S’il s’estime globalement en bonne santé, près d’un dirigeant d’entreprise sur deux souffre de troubles du sommeil et la majorité ressent du stress au quotidien. Or, les problèmes de sommeil sont le premier signe d’alerte à repérer avant d’entrer dans le cercle vicieux de l’épuisement professionnel. Quant au stress, ses conséquences sur le système cardiovasculaire sont bien connues. Tout va très bien…vraiment ?
4 min
Nouveautés en cardiologie : haro sur le cholestérol
Le cholestérol était à l’honneur, en cette édition 2017 du congrès européen de cardiologie (ESC, 27-30 août 2017, Barcelone), le rendez-vous annuel de la spécialité. La cardiologie dans ce qu’elle a de plus pointu mais toujours avec des retombées concrètes pour le patient. Morceaux choisis. Par Hélène Joubert, journaliste scientifique Le checkup complet des artères, vital chez le coronarien L’infarctus du myocarde et la maladie coronaire en général -liés à des artères du cœur rétrécies ou bouchées- sont dus à un phénomène d’athérosclérose : des plaques de cholestérol obstruent progressivement les artères. Lorsque cette maladie touche les coronaires, elle peut également toucher d’autres artères notamment l’aorte ou celles des jambes, donnant un anévrisme de l’aorte abdominale ou une artérite. Or, il existe une controverse sur l’intérêt de rechercher systématiquement une autre localisation d’athérosclérose qu’au niveau du cœur lorsque les patients ne se plaignent de rien, au prétexte que cette démarche engendrerait un coût voire des traitements ou des chirurgies inutiles. Une étude danoise (Viborg vascular -VIVA- randomized screening trial) a recherché de façon systématique une artérite des jambes et un anévrisme de l’aorte chez les personnes coronariennes sans symptôme et âgées de plus de 65 ans. Résultat, c’est tout bénéfice !Cette recherche a été fructueuse car elle s’accompagne à long terme d’une diminution de 7% de la mortalité, pour un coût modique (30 euros par patient en moyenne). Conclusion, en pratique, toute personne présentant une maladie des artères devrait bénéficier d’un checkup complet de son système artériel. Un anti-inflammatoire pour contrer le cholestérol L’excès de cholestérol bouche les artères. Toutefois, d’autres mécanismes complémentaires peuvent expliquer cette maladie comme la « théorie de l’inflammation » selon laquelle le rétrécissement des artères est accéléré par une inflammation générale de l’organisme. Cependant, aucun traitement n’avait jamais pu être proposé. En effet, cette inflammation est très particulière et les anti-inflammatoires classiques (ibuprofène etc.) sont inefficaces.L’étude CANTOS présentée cette année à l’ESC a testé une nouvelle molécule ayant propriétés anti-inflammatoires (canakinumab) avec un certain succès chez des personnes à haut risque cardiovasculaire. L’injection de ce nouvel anti-inflammatoire porteur d’espoir diminue non seulement les marqueurs de l’inflammation que l’on peut doser avec une prise de sang, mais réduit de 15% le nombre d’événements cardiovasculaires majeurs (infarctus du myocarde, décès etc.) chez les personnes traitées. Effet collatéral, la survenue et la gravité de certains cancers est moindre avec cet anti-inflammatoire, en particulier des poumons. Bien évidemment, ce sont des résultats préliminaires mais ils permettent d’imaginer un nouveau type de traitement contre l’athérosclérose pour freiner l’évolution des maladies cardiovasculaires. Pourquoi pas en complément des médicaments anticholestérol existant telle les statines. L’espoir d’un anticholestérol semestriel Le cholestérol est parfois difficile à traiter : le régime alimentaire ne fait pas tout, les traitements par médicaments contre le cholestérol, les statines principalement, sont parfois mal tolérés ou insuffisamment efficaces. L’étude FOURIER a montré début 2017 que l’adjonction d’un traitement injectable qui inhibe une protéine (PCSK9) en combinaison avec le traitement par satine permettait de diminuer encore plus le taux de cholestérol et les événements cardiovasculaires. Toutefois, ces traitements à vie sont contraignants. D’où la recherche de thérapeutiques plus faciles à administrer et plus espacées dans le temps. L’étude ORION a testé l’injection d’un « ARN antisens anti-PCSK9 ». Il s’agit d’insérer une information génétique qui empêche la fabrication d’une molécule-clé par les cellules du foie. Et en effet, dans l’étude, le taux de cholestérol est divisé par deux pendant au moins six mois, laps de temps au bout duquel il faut répéter l’injecter l’injection. Ces études sont préliminaires et l’on se pose la question des effets indésirables d’une telle approche. Si l’essai est transformé, le traitement du cholestérol sera simplifié à l’extrême. L’oxygène, inutile en cas d’infarctus ! L’infarctus du myocarde correspond à l’obstruction brutale d’une artère du cœur, ce qui prive la zone correspondant d’oxygène. Il est habituel d’appliquer un masque à oxygène en cas d’infarctus du myocarde pour compenser ce manque, ceci sans aucune preuve formelle. Au contraire, certains travaux suggéraient même une potentielle toxicité de l’oxygène dans ce cas de figure. L’étude DETOXX-AMI apporte sa pierre à l’édifice et pourrait bien changer les pratiques. En effet, dans cet essai, oxygène ou non, aucune différence n’apparait en termes de survenue d’évènements cardiovasculaires (mortalité, nouvel infarctus du myocarde, ré-hospitalisation). La mise sous oxygène serait donc inutile. L’hypothèse explicative la plus probable est que l’oxygène ne parvient pas jusqu’au cœur tant que l’artère est bouchée. Quoi qu’il en soit, le doute sur la toxicité est levé. La dénervation rénale dans l’hypertension, espoir déçu Depuis quelques années, certaines équipes essaient de cautériser les nerfs entourant les artères des reins pour diminuer l’hypertension artérielle. Après un certain engouement, les résultats des dernières années étaient décevants. L’étude SPYRAL HTN-OFF MED assène le coup de grâce, en testant la technique chez des personnes hypertendues modérées ne souhaitant pas prendre de traitement antihypertenseur. Chez elles, la pression artérielle diminue bel et bien, sans complication grave. Néanmoins, cette diminution est légère et en aucun cas suffisante pour atteindre les objectifs de pression artérielle que l’on vise habituellement (moins de 140/90 mmHg). L’effet de la dénervation est donc faible et moins important qu’un traitement pharmacologique.En direct du congrès européen de cardiologie (ESC, 27-30 août 2017, Barcelone), avec le Pr Patrick Henry, service de cardiologie, Hôpital Lariboisière, Paris.
min
Trop de sel, trop de protéines animales… attention diabète !
L’alimentation est l’une des clés d’un mode de vie sain, capable de prévenir dans une large mesure l’apparition de diabète de type 2 – le diabète sucré. C’est pourquoi les chercheurs tentent d’identifier des facteurs de risque diététiques en cause dans le diabète et même le pré-diabète. Au congrès européen sur le diabète (European Association for the Study of Diabetes, 11-15 septembre à Lisbonne), les protéines et le sel en trop grande quantité ont été pointés du doigt. Par Hélène Joubert, journaliste scientifique Les protéines animales mises en cause dans le diabète L’implication des protéines dans l’apparition d’un diabète de type 2, autrement dit le diabète sucré qui apparaît généralement après l’âge de 50 ans et qui est dû à la sédentarité et au surpoids, était loin d’être une cause entendue ; les études se contredisant. Il y avait en effet peu de preuves solides reliant le niveau d’apport en protéines et les stades précoces de développement de diabète, dont la résistance à l’insuline -l’un des mécanismes conduisant au diabète de type 2- et le pré-diabète.Une étude néerlandaise présentée au 53ème congrès européen sur le diabète vient de faire la lumière sur ce sujet : la quantité totale de protéines ingérées est bel et bien liée avec le phénomène négatif de résistance des organes à l’hormone insuline, mais aussi au risque de diabète de type 2 (1). Les protéines mises en cause sont en majorité d’origine animale. Ces résultats sont à prendre en compte car issus d’une étude portant sur près de 7 000 personnes, vivant près de Rotterdam (Pays-Bas), et suivis pendant une longue durée (sept années en moyenne), ce qui lui confère un poids conséquent.Dans le détail, des apports élevées en protéines (pour chaque « 5% » d’énergie supplémentaire apportée par les protéines) augmentent de 38% le risque de diabète de type 2 et de 35% celui de pré-diabète !Si les protéines sont essentielles au fonctionnement du corps humain, encore ne faut-il pas en abuser. Contre le diabète, lever le pied sur le sel S’il fallait un argument supplémentaire pour ne pas avoir la main trop lourde sur le sel - autre que son impact sur le risque d’hypertension artérielle- en voici un : il favoriserait aussi l’apparition du diabète de type 2. L’étude a fait parler d’elle au congrès européen sur le diabète : les apports en sodium semblent fortement associés à un risque accru de développer un diabète de type 2. Pour rappel, la principale source de sodium dans l’alimentation est apportée par le sel (chlorure de sodium), en particulier le sel de table et celui caché dans les plats préparés, la charcuterie et le pain etc. Le chlorure de sodium est constitué à 40% de sodium. De ce fait, pour chaque 2,5 g de sel consommé, on ingère 1g de sodium. Des recherches précédentes (2) avaient suggéré que la consommation excessive de sel pouvait accroître le risque de développer un diabète de type 2, du fait d’un possible impact sur la résistance des tissus à l’hormone insuline, premier pas dans la maladie diabétique et/ou en favorisant une pression sanguine élevée et une prise de poids.Des chercheurs suédois et finlandais ont voulu en avoir le cœur net et leur investigation visait à déterminer s'il existe réellement un lien entre l'apport en sodium et le risque de développer un diabète de type 2. Et en effet, l'étude a révélé que la consommation de sodium était associée à une augmentation moyenne de 43% du risque de diabète de type 2 pour chaque gramme supplémentaire de sodium (équivalent à 2,5 extra grammes de sel) consommé par jour !En divisant les participants de l’étude en trois groupes de consommation de sodium (faible sous 2,4g, moyen entre 2,4-3,15g, haut au-dessus de 3,15g), le groupe ayant la consommation la plus élevée a eu un risque 58% plus élevé de développer un diabète de type 2 par rapport au groupe de consommation le plus bas. Qu’est-ce que cela signifie vis-à-vis de la consommation quotidienne en sel ? Comme le sel ne représente que 40% en poids de sodium, pour la consommation réelle de sel, le groupe à faible consommation ingère 6 grammes et moins, le groupe de consommation moyenne entre 6 et 7,9 g et le groupe élevé dépasse les 7,9 grammes par jour. Des valeurs bien éloignées de la réalité : au niveau mondial, 46 % des personnes ingèrent entre 10 et 12g de sel quotidiens, 23% plus de 12,5 g et à l’opposé, 10,6% moins de 7,5g chaque jour (4). Autrement dit, presque personne ne suit les conseils de l’OMS (moins de 5g de sel par jour ; sel ajouté à table et celui caché dans les plats préparés, le pain etc.). Quant aux objectifs français du Plan National Nutrition Santé (PNNS) 2011-2015 (pas plus de 8 g/jour chez l’homme et 6,5 g chez la femme avec 57% des français à moins de 8g de sel ingérés par jour), ils n’ont pas été atteints. (1) Z. Chen, O.H. Franco, T. Voortman; Epidemiology, Erasmus MC, Rotterdam, Netherlands. EASD 2017. September 15, 2017, 10:15 - 10:30 AM. Abstract 23 ; (2) Hu G, Jousilahti P et al. Diabetologia. 2005;48(8):1477-83 ; (3) Radzeviciene L et al. Nutrients. 2017;9(1). (4) NEJMed 2014 ; 371, 612-23Hélène Joubert, en direct du 53ème European Association for the Study of Diabetes, 11-15 septembre, Lisbonne, Portugal).
6 min
7 idées reçues sur la sexualité des personnes âgées
La sexualité des personnes âgées semble bien mystérieuse pour les adultes jeunes, à l'image des interrogations que suscite cette phase de la vie à laquelle nous sommes de plus en plus nombreux à avoir accès. Voici un petit débriefing pour que tombent à jamais les idées reçues les plus tenaces sur le sujet.
3 min
Seniors : 10 conseils pour aménager sa maison
Avec l'âge, le risque de chute augmente, et de nombreux facteurs y contribuent, à commencer par une vue qui baisse, des articulations douloureuses et la prise de nombreux médicaments. Or les chutes représentent le premier facteur de mise en institution et de dépendance. La prévention s'impose donc, à commencer par quelques modifications d'aménagement intérieur. En effet, un logement sûr permet d'éviter bien des chutes... Présenté au salon des seniors, l'appartement du « bien-vieillir » permet d'éviter les chutes et aux personnes âgées de rester chez elles, un souhait partagé par plus de 8 Français sur 10. La bonne nouvelle est qu'il existe des moyens faciles et peu coûteux. Petite revue des plus simples, des plus innovants aux plus impératifs.
3 min
Mort subite : n'ayez pas peur du défibrillateur !
Le débat est tranché : suite à un arrêt cardiaque, la réanimation précoce par massage et défibrillation cardiaque sauve des vies. Avec les années, de plus en plus de personnes se forment aux gestes qui sauvent afin d'intervenir avant même l'arrivée des secours, augmentant ainsi considérablement les chances de survie en cas de "mort subite". Deux problèmes : les défibrillateurs automatiques externes ne sont pas judicieusement disposés en France et encore trop peu de personnes osent s'en servir. Conseils pratiques. Le défibrillateur externe double les chances de survie en cas de mort subiteChaque année, entre 40 000 et 50 000 personnes décèdent d'un arrêt cardiaque inopiné (ou mort subite) liée à un trouble du rythme cardiaque appelé fibrillation ventriculaire. C'est dix fois plus que les accidents de la route. En Ile-de France (Paris et Petite couronne) par exemple, 3 500 personnes en sont victimes chaque année : 450 seulement bénéficieront d'une prise en charge médicalisée et 150 survivront.En France, le taux de survie stagne aux alentours de 5%. Le défibrillateur automatisé externe (DAE) est autorisé en France dans les lieux publics depuis 2007 seulement. L'application d'un courant électrique pour que le coeur batte efficacement de nouveau (défibrillation) au cours des toutes premières minutes suivant l'arrêt permet une survie de la personne dans 85% des cas voire plus, contre 3 à 5 % si l'on ne fait rien**.Les décideurs politiques ne sont pas encore sensibilisés à la mort subite de l'adulte.Pourtant, la preuve de l'efficacité de la défibrillation précoce, sans attendre l'arrivée des secours n'est plus à faire : toute minute de perdue pour défibriller représente 10% de chance de survie en moins. L'analyse de la répartition sur le territoire japonais du défibrillateur cardiaque a mis un point final à la question de leur utilité : les témoins d'un arrêt cardiaque administrent plus souvent les chocs (défibrillation) avec un DAE avec une nette augmentation de la survie à un mois et avec des séquelles neurologiques minimes (survie de 14,4% contre 31,6% lorsqu'il y a une défibrillation précoce) (1).Dr François Braun, président du Samu-Urgences de France : « Le massage cardiaque et la défibrillation précoce sont les leviers majeurs pour améliorer les chances de survie après un arrêt cardiaque, avec un taux de survie plus que doublé à 30 jours (2). Néanmoins, les Français hésitent à intervenir, de peur d'une erreur de manipulation, lequel est inexistant. Aujourd'hui, il faudrait plutôt s'interroger sur les conséquences d'une non-utilisation d'un DAE en cas d'arrêt cardiaque sous nos yeux alors même qu'un DAE se trouve à portée de main ! ».Des défibrillateurs efficaces, mais insuffisamment utilisésEn France, la survie après un arrêt cardiaque au cours d'une activité sportive est extrêmement hétérogène sur le territoire, allant de moins de 10 % à 40 % (3). Il s'avère que le nombre de défibrillateurs automatisés externes disponibles est très clairement lié à une meilleure survie.Pr Xavier Jouven, cardiologue à l'Hôpital George Pompidou (Paris), responsable du Centre d'Expertise Mort Subite (Inserm, Université Paris-Descartes, Paris) : « L'autre explication à ces disparités géographiques vis-à-vis de la survie après une mort subite est que les campagnes régionales de formation aux gestes qui sauvent sont aussi plus efficaces que les campagnes nationales. Malgré tout, y compris dans les départements où la survie après une mort subite est la plus élevée, le taux d'utilisation du défibrillateur automatique externe reste faible. Les Suédois ont testé l'utilisation des téléphones portables pour géolocaliser les "bon samaritains" formés à l'utilisation des défibrillateurs : en effet, avec ce système, les DAE sont plus souvent utilisés (4) ».La mort subite frappe surtout dans les garesProblème de taille, la mort subite n'a pas la politesse de survenir aux endroits où l'on a implanté un défibrillateur. Pour faire coïncider le lieu d'implantation des défibrillateurs avec celui de la survenue des morts subites, encore faut-il savoir où elles surviennent. Surprise : selon le Centre d'expertise de la Mort Subite de l'adulte (Paris) plus que le nombre d'habitants, c'est la densité de mouvements (le flux de personnes) au sein d'une zone géographique qui compte. C'est dans les grandes gares que le risque d'être victime d'un accident cardiaque est le plus important. Les gares, qui ne couvrent que 1% de la surface de la capitale, concentrent 20% de tous les arrêts cardiaques ! Une bonne raison d'y installer davantage de défibrillateurs (5).Pr Jouven : « Il y a cinq fois plus d'arrêts cardiaques dans les gares que dans les musées, pourtant tout aussi fréquentés. Un stress psychique doublé d'un stress physique pourrait être une explication. Notre objectif avec l'Atelier parisien d'urbanisme (Apur) est de répartir au mieux les défibrillateurs pour qu'ils soient effectivement utilisés, non pas de façon homogène mais plus ciblée ». « Appeler le 15, masser et défibriller », la nouvelle chaîne de survieLes recommandations européennes* de 2015 définissent l'arrêt cardiaque comme l'état d'une « personne inconsciente qui ne respire pas ou ne respire pas de façon efficace » et estiment que désormais, le massage cardiaque n'est plus obligatoire avant l'utilisation d'un défibrillateur automatisé externe (DAE).Dr Braun : « Alors qu'auparavant, la chaîne de survie était « Appeler les secours (le 15), puis masser puis défibriller » (suivi d'une rééducation post-arrêt cardiaque), désormais c'est : « Appeler le 15, masser ET défibriller ». Il n'est plus indispensable de masser avant de défibriller si un DEA se trouve immédiatement disponible, les deux étant sur le même plan. Le massage est à pratiquer en attendant qu'un défibrillateur soit apporté au sauveteur. L'emploi du DEA impose quand même de masser immédiatement après (sauf "ressuscitation" évidente) ».Utiliser un défibrillateur automatisé externe, un jeu d'enfant ?L'intérêt d'une formation sur le maniement d'un défibrillateur automatisé externe, même courte (une heure), est important. Pour localiser les DAE, des applications pour smartphone existent mais appeler le SAMU en cas de mort subite a un triple avantage : faire venir les secours et une équipe de réanimation pré-hospitalière au plus vite sur les lieux, aider à géolocaliser le DAE le plus proche et accompagner le sauveteur novice à distance dans la réalisation du massage cardiaque et l'utilisation du défibrillateur.Deux étapes pour utiliser un DAE :1ère étape : S'assurer qu'il s'agit bien d'un arrêt cardiorespiratoire (mort subite). La personne ne répond pas à son nom, ne bouge pas lorsqu'on la secoue, sa poitrine ne se soulève plus, elle ne respire plus. Placer la tête en arrière et approcher l'oreille de sa bouche pour s'assurer de l'absence de souffle. Attention au piège des spasmes ventilatoires (gasps), car ils peuvent laisser croire à tort à une respiration alors que ce ne sont que des soubresauts réflexes.2nde étape : Commencer à utiliser le défibrillateur automatisé externe. Il faut ouvrir la fermeture éclair du DAE, appuyer sur le bouton et la machine se met à parler. Elle indique comment placer les deux électrodes sur la poitrine dénudée de la personne inanimée. Des pictogrammes sur ces électrodes indiquent où les positionner. Certains appareils contactent automatiquement les secours dès lors qu'on les utilise et permettent de ce fait au personnel du SAMU de guider dans l'utilisation du défibrillateur. Source : e-santé Hélène Joubert, journaliste scientifique
4 min
Seniors : 10 conseils préventifs pour les vacances d'été
Synonyme de soleil, légèreté, voyages pour la majorité d'entre nous, l'été peut virer au cauchemar pour les personnes âgées comme l'a montré la canicule de 2003. La santé des seniors en été peut être synonyme de grosse chaleur, d'isolement, de dépendance... Comment faire pour que nos aînés Seniors passent les vacances d'été en toute sécurité, avec ou sans nous ? 1 - On boit de l'eau pétillante« La perception de soif s'émousse avec l'âge, c'est pourquoi les personnes âgées ne boivent pas assez par rapport à leurs besoins. C'est encore pire quand il fait chaud », explique le Dr Olivier Henry, gériatre à l'hôpital Émile Roux en banlieue parisienne. Pour éviter de se déshydrater, les séniors doivent boire un verre d'eau toutes les heures, en plus de ceux des repas.« L'idéal est l'eau pétillante car on la sent mieux passer, cela leur évite de faire une fausse route et de s'étouffer. Idem si on boit chaud », précise le spécialiste.L'hydratation passe aussi par l'assiette avec aux menus d'été des fruits, des salades de légumes gorgés d'eau (concombres, courgettes, tomates...), des yaourts, des sorbets.2 - On rafraîchit l'atmosphèreD'abord, on évite de sortir aux heures chaudes, entre 10 h 30 et 16 h, et on s'habille léger. En vieillissant, la température du corps se régule moins bien qu'avant. A tel point que les personnes très âgées ne transpirent pas quand il fait chaud, du coup, elles ne pensent pas à se rafraîchir. En cas de canicule, à défaut de climatiseur, quelques gestes simples suffisent à se protéger : utiliser un ventilateur en mettant une bouteille de glaçons devant si nécessaire pour que l'air soit encore plus frais, se servir d'un brumisateur d'eau (aider la personne à s'en servir si elle ne peut pas), prendre un bain de pieds, s'humidifier les chevilles, les poignets et la nuque, disposer un linge humide sur le corps... L'été, on peut avoir envie de prendre plus de douches : pensez au tapis anti-dérapant pour ne pas glisser.3 - On consulte son médecin avant de partirMaladies chroniques, douleurs... Seulement 10% des plus de 65 ans ne prennent aucun médicament. Avant de partir en vacances, une visite chez le médecin s'impose pour faire le point d'autant qu'il vaut mieux prendre ses médicaments à sa pharmacie habituelle.Dr Henry : « Une personne âgée a l'habitude des génériques que lui donne son pharmacien. Si elle part loin de chez elle avec son ordonnance, la pharmacie de son lieu de vacances peut lui fournir un autre générique qui n'aura pas la même forme, la même couleur, le même conditionnement... Il y a un risque de confusion et d'accident médical ».En cas de départ à l'étranger, se mettre à jour des vaccinations à commencer par le DT Polio : après 65 ans, un rappel est nécessaire tous les 10 ans.Dans l'avion, ne pas laisser ses médicaments en soute, les prendre avec soi en cabine.4 - On pare à l'isolementL'été, beaucoup de personnes âgées se retrouvent seules chez elles.« La famille doit y penser, il faut s'assurer qu'il y ait des voisins qui puissent faire les courses et passer de temps en temps, sinon il faut contacter l'assistante sociale de secteur, souligne le Dr Henry. L'important est que la personne soit suffisamment approvisionnée pour s'alimenter correctement ». Portage des repas, aide-ménagère, auxiliaire de vie... plusieurs relais peuvent être mis en place mais la demande doit être faite suffisamment à l'avance pour être sûr d'avoir une aide car en juillet et août, les flux en personnel sont tendus.Se renseigner auprès du Centre Local d'Information et de Coordination (Clic) ou au Centre Communal d'Action Sociale (Ccas) de la mairie.Si vous partez en vacances et que vous laissez un proche seul, vous pouvez renforcer la sécurité en lui faisant installer un système de télé-alarme : en cas de problème, une intervention peut être déclenchée 24 h sur 24.5 - On fait appel à une associationSi vous vous occupez d'un proche dépendant et que vous avez envie de souffler un peu, il est possible de lui trouver un hébergement temporaire dans une Ephad par exemple. Il sera pris en charge le temps de vos vacances. Des associations comme France Alzheimer, par exemple, proposent aussi des séjours de vacances où les aidants peuvent avoir un peu de répit pendant que des bénévoles s'occupent de leurs proches malades. L'association Baluchon peut également prendre soin d'un conjoint ou d'un parent pendant 4 à 14 jours si vous voulez qu'il reste dans son environnement familier pendant votre absence. Pour pallier la solitude des personnes isolées, Les Petits Frères des Pauvres proposent des visites à domicile. Renseignez-vous à votre mairie : d'autres associations peuvent sûrement vous aider.6 - On continue ses activitésLes vacances sont faites pour se reposer mais ce n'est pas pour autant qu'il faut tout mettre entre parenthèses. Au contraire : « Il faut continuer à faire ses activités habituelles. C'est le meilleur moyen de renforcer son autonomie. En un mois, une personne âgée qui avait l'habitude de marcher peut tout perdre si elle arrête de le faire. L'essentiel est de rester socialisé de quelle que manière que ce soit en allant au café, en jouant aux cartes ou avec ses petits-enfants, en rencontrant d'autres personnes au cours de son voyage... C'est ça la vraie vie », signifie le Dr Olivier Henry.Néanmoins, n'exigez pas que vos aînés fassent les mêmes choses que vous si vous êtes ensemble : ils n'ont pas les mêmes capacités que vous, il faut donc respecter leur rythme. Les vacances ne doivent pas devenir épuisantes pour eux.7 - On adapte l'environnement et on s'adapte nous-mêmesSi vous emmenez vos parents en vacances avec vous, soyez conscient qu'avec le grand âge, ils s'adaptent moins bien à l'environnement. Moralité : c'est à l'entourage de s'adapter.Dr Henry : « Si votre maman est Alzheimer, ne l'emmenez pas au restaurant japonais en pensant lui faire plaisir, elle sera perdue avec les baguettes. Emmenez-la dans un restaurant classique où elle connait les ustensiles ».Vérifier aussi certains détails pratiques de la maison de vacances qui peuvent avoir leur importance pour une personne âgée : chambre et toilettes au rez-de-chaussée, salle de bain sécurisée, absence de tapis et de fils de téléphone sur le passage qui favorisent les chutes, coin d'ombre...8 - On est attentif aux signes d'alerte« Lorsqu'une personne âgée n'est pas comme d'habitude, il faut se demander pourquoi et éventuellement appeler le médecin », avertit le Dr Henry. Les douleurs étant nombreuses à un certain âge, il faut penser à lui demander si elle a mal quelque part car elle n'ose pas forcément le dire. Affaiblissement, fatigue, crampes, agitation inhabituelle, difficultés à se déplacer, fièvre... sont des signes qui doivent alerter.9 - On surveille les petits bobosLes petits bobos aussi méritent une attention particulière : une blessure en jardinant ou en marchant sur le sable doit être immédiatement nettoyée avec de l'eau et du savon puis avec un désinfectant. En cas de rougeur ou de gonflement persistant, il faut consulter un médecin ou joindre son médecin traitant. Après une balade en forêt, vérifiez soigneusement que vous n'ayez pas été piqué par une tique ou demander à un membre de votre famille de vous examiner, notamment les aisselles, la nuque, le nombril, les jambes et les cheveux.10 - On a les numéros utiles sous la mainUn vertige, une chute, un malaise... Où que vous soyez en vacances, à l'intérieur ou à l'extérieur lors d'une promenade, ayez votre portable et les numéros d'urgence avec vous pour parer au plus pressé en cas de problème, et demandez à vos proches Seniors de faire de même : le 15 pour avoir le Samu. le 18 pour accéder aux pompiers. le 112 permet d'appeler les urgences gratuitement dans toute l'Union européenne. Source : e-santé Brigitte Bègue, journaliste santé
7 min
Maladie d'Alzheimer : la recherche mise sur le diagnostic précoce
Pourquoi s'acharner à vouloir diagnostiquer la maladie d'Alzheimer plus tôt ? Parce que lorsque symptômes il y a, la maladie a déjà atteint un stade avancé. Diagnostiquer plus précocement permettrait de pouvoir agir en amont, de freiner cette maladie et d'améliorer la qualité de vie des personnes atteintes. Explications du Dr Nathalie Cartier-Lacave, chercheur au Laboratoire « Biothérapie des maladies neurodégénératives » de l'INSERM au Commissariat de l'Énergie Atomique de Fontenay-aux-Roses, et dont les travaux de recherche sur la maladie d'Alzheimer sont soutenus par la Fondation pour la Recherche Médicale.
3 min
Presbytie : les conseils du Docteur Olivier Laplace
La presbytie est un défaut de la vision que nous sommes tous amenés à subir avec l’âge. Pour y faire face, il existe différentes solutions correctrices possibles, selon divers critères, à commencer par le confort personnel de chacun. Le Docteur Olivier Laplace, chirurgien ophtalmologiste à l’Hôpital des Quinze-Vingt, nous aide à y voir plus clair? E-Santé : Qu’est-ce qui est l’élément déclencheur de la visite chez l’ophtalmologiste suivie de l’acte d’achat de verres correcteurs ? Dr O. Laplace : Nous devenons presbytes en moyenne entre 40 et 50 ans. Or, il faut bien se rappeler que la presbytie n’est pas une maladie mais un vieillissement des performances de notre cristallin, donc ce qui va induire la personne à consulter, c’est un problème visuel, lorsqu’on ne peut plus exécuter des activités qui sollicitent la vision de près. Ce défaut de la vision de près se rajoute aux défauts de la vision qui existaient auparavant chez la personne. E-Santé : Quelles sont les différentes méthodes correctrices de la presbytie ? Dr O. Laplace : Il y a les verres correcteurs, les lentilles de contact et la chirurgie. Les lunettes sont adaptées à tout le monde. Il y a différents types de verres : les verres qui corrigent uniquement la vision de près, et les verres progressifs qui permettent de corriger à la fois la vision de loin (partie supérieure du verre) et la vision de près (partie inférieure). Les verres progressifs sont de loin la solution la plus utilisée dans la vie courante car ils permettent de ne pas changer continuellement de lunettes selon ses activités de la journée. Ils corrigent bien entendu tous les troubles de la réfraction : myopie, astigmatisme, hypermétropie? E-Santé : Existe-t-il des difficultés d’adaptation particulières aux verres progressifs ? Dr O. Laplace : Après un temps d’adaptation de plus en plus court compte tenus des progrès de fabrication des verres, les verres progressifs sont presque à la portée de tout le monde. Certaines situations cliniques ne sont pas compatibles avec les verres progressifs et justifient une prise en charge au cas par cas : strabisme, paralysie oculomotrice ou autres maladies oculaires avec handicap visuel. Les verres progressifs existent en version solaire, ou bien qui se teintent de façon variable en fonction de la luminosité. Enfin, pour les personnes qui passent beaucoup de temps devant leur ordinateur, il est possible d’ajouter un filtre limitant le rayonnement spectral bleu émis par les écrans ou lampe de type LED. Bref, pour tous les types de verres existants, votre opticien est là pour tout vous expliquer, cela fait partie de son travail ! E-Santé : que pensez-vous de l’achat de lunettes correctrices sur internet ? Dr O. Laplace : Une paire de lunette, ce n’est pas seulement une prescription médicale. Bien sûr, une fois que l’ordonnance est rédigée par le médecin, indiquant la correction nécessaire pour chaque ?il, il sera toujours possible de l’envoyer par mail à un site d’optique en ligne. Mais cela prive le patient de tous les conseils en direct dont il peut bénéficier avec l’opticien sur le choix des verres (cf ci-dessus) et sur les montures? La consultation de l’opticien est une étape importante pour l’arrivée de la presbytie dans la vie d’une personne. Et avec l'e-commerce, on peut bénéficier de conditions financières avantageuses, la prise en charge de la sécurité sociale et de la mutuelle peut s'avérer parfois insuffisante. Mais attention, l'analyse de vos besoins ni le suivi ne sont pas les mêmes que chez un opticien E-Santé : il existe aussi la solution des lentilles de contact pour corriger la presbytie ? Dr O. Laplace : Le port de lentilles correctrices est une alternative aux verres correcteurs. Il faut s’assurer de l’absence de contre-indication aux ports de lentilles ou de pathologie de la surface oculaire. Ensuite, il existe des personnes qui éprouvent des difficultés à la mise en place des lentilles, d’autres n’apprécieront pas le dispositif visuel et le rendu. Il existe différents types de lentilles progressives. Plusieurs essais sont parfois nécessaires avant de trouver la bonne prescription avant de trouver le confort visuel tant en vision de loin que de près. On propose parfois « une bascule » c’est-à-dire qu’on corrige un ?il pour la vision de loin, l’autre ?il pour la vision de près. E-Santé : Dans quel cas allez-vous proposer la chirurgie pour corriger une presbytie ? Dr O. Laplace : Je propose la chirurgie rarement avant 55 ans, il faut que la presbytie soit bien installée. On opère en une seule fois, avec des techniques de laser sophistiquées. La chirurgie de la presbytie par la mise en place d’un implant intraoculaire multifocal lors d’une chirurgie de la cataracte est une alternative très séduisante et fiable permettant la restauration de la vision de loin et de près. L’indication de la chirurgie et le choix de la technique se font vraiment au cas par cas. La chirurgie permet de retrouver un très bon confort visuel pour les tâches de la vie courante. Seulement 10% des personnes opérées auront besoin d’utiliser des verres correcteurs par la suite et seulement pour certaines situations particulières. La très grande majorité des patients vivront sans verres. Marion Garteiser, journaliste santé
3 min
Lombalgie chronique : se soigner avec la Méditation Pleine Conscience
La Méditation Pleine Conscience est la mode, à la fois dans une optique de développement personnel mais aussi au plan médical. Une étude suffisamment robuste pour être rapportée au congrès des spécialistes de la douleur (SFETD, 24-26 octobre 2016) a évalué la réduction du stress par la Méditation Pleine Conscience dans la lombalgie chronique. Et celle-ci s’en sort plutôt bien sur la douleur et la mobilité. La Méditation Pleine Conscience impacte notre santé Le principe de la Méditation Pleine Conscience fondée sur la réduction du stress (Mindfulness-Based Stress Reduction) est de travailler au moyen de la méditation laïque c’est-à-dire exempt de spiritualité ou de religion, sur les émotions plutôt que sur la réflexion et les comportements. Le postulat est que les émotions influencent la manière d’appréhender le monde, avec un impact sur la santé et en l’occurrence dans la lombalgie chronique. A cette fin, trois outils sont à la disposition de tous : L’intention : Accepter et accueillir tout ce qui se passe avec bienveillance envers soi-même. L’attention : Reconsidérer une expérience interne. La pleine conscience : Accorder une attention délibérée, au moment voulu, sans jugement de valeur envers soi-même ou ce que l’on fait. La Mindfulness s’apprend en groupe de douze personnes au cours de séances de 2h30 pendant 8-10 semaines. Cette phase d’apprentissage est suivie d’une pratique quotidienne (45 minutes/jour, 6 jours/semaine). La Méditation Pleine Conscience, efficace contre le mal de dos Une étude publiée par des médecins de Seattle (Etats-Unis) *, qui travaillent depuis de nombreuses années sur les thérapies cognitivo-comportementales et spécifiquement sur l’intérêt de la Méditation Pleine Conscience fondée sur la réduction du stress (Mindfulness-Based Stress Reduction), s’avère plus robuste que la majorité des études déjà publiées sur le sujet. Elle a comparé pendant un an, chez près de 350 lombalgiques chroniques (âge moyen 50 ans, le plus souvent des femmes, avec des douleurs évoluant depuis plus de 7 ans), les thérapies cognitivo-comportementales habituellement utilisées en pratique clinique versus la Méditation Pleine Conscience fondée sur la réduction du stress. Verdict : match nul entre les deux techniques, qui s’avèrent toutes les deux bénéfiques sur les douleurs et la mobilité des vertèbres lombaires (bas du dos). Au final, la gêne due à la douleur est globalement réduite de 40% et celle sur la fonction/mobilité de 25%. La particularité - une grande première - est que cet effet positif a été vérifié sur 52 semaines. Pr Françoise Laroche, responsable du centre de la douleur (CETD, Hôpital Saint Antoine, Paris) : « Que ce soit la Méditation Pleine Conscience ou les thérapies cognitivo-comportementales habituelles, ces deux types de thérapie se valent et font mieux que le traitement usuel (prise en charge pharmacologique de la douleur etc.), à la fois sur la mobilité et sur la douleur lombaire. La majorité des études se rejoignent : ces techniques fonctionnement mais l’effet reste cependant modeste. Attention, il faut passer une étape : certaines personnes ressentent au contraire plus fortement la douleur au début du programme. Je les rassure en leur disant qu’au contraire, s’ils constatent cet effet, c’est qu’ils nécessitent vraiment ces techniques pour lutter contre la douleur, en l’occurrence ici celle de la lombalgie chronique. Même réflexion pour ceux qui me disent que chez eux cela ne fonctionne pas ou que ça les énerve : ce sont eux qui en ont le plus besoin ! ». Marion Garteiser, journaliste santé
3 min
Sport sur ordonnance : ce qu'il faut savoir !
À partir du 1er mars, les médecins pourront prescrire une activité physique adaptée à leurs patients souffrant d'affections de longue durée (ALD) comme un diabète, une insuffisance cardiaque etc. Mais un flou artistique persiste.
4 min
Maladie de Parkinson : les techniques de rééducation intensive
Dans l’esprit du grand public, la maladie de Parkinson est une affection qui fait trembler, ralentit les mouvements, voute le dos? Cette image d’une personne grabataire est bien éloignée de la réalité : l’âge moyen au moment du diagnostic est de 58 ans, chez de jeunes seniors souvent actifs. D’où l’intérêt des techniques de rééducation intensive, surtout lorsqu’elles sont adaptées aux différentes disciplines -ergothérapie, orthophonie, kinésithérapie, stimulation cognitive - au sein d’un programme complet. Un problème de « retour de son » La maladie de Parkinson entraîne des difficultés à percevoir son corps et ses mouvements dans le temps et l’espace mais aussi à se situer par rapport à son environnement. Cela entraîne un problème de « retour de son » : au fur et à mesure de l’évolution de la maladie, l’amplitude des gestes du malade diminue. Non seulement pour des raisons de dégradation biologique impliquant la dopamine au sein du système nerveux central, mais aussi parce que le mouvement que pense réaliser le malade ne correspond pas à la réalité, du fait de ce manque de « retour de son ». Petit à petit, celui-ci va réduire son amplitude de mouvement, mais aussi sa voix, sa posture. Sans s’en rendre compte. Dr Denis Obert, médecin spécialisé en médecine physique et réadaptation et concepteur des programmes interdisciplinaires PARK « Programmes spécifiques de rééducation des personnes atteintes de la maladie de Parkinson adaptés au parcours de soins du patient » (Centre de réadaptation fonctionnelle et de soins Zander d’Aix les Bains) : « Peu à peu, le malade va se « déprogrammer », se « déconditionner » par rapport à ce qu’il serait capable de réaliser. Par exemple, pour attraper un objet en hauteur, il lui manquera 30° d’amplitude, puis 40°, puis 60°? alors même qu’il croit faire le bon geste pour l’atteindre. Processus identique avec la posture où les malades se penchent sur le côté sans s’en rendre compte mais aussi avec la voix (de plus en plus inaudible) ainsi que la notion de temporalité. La rééducation cherche à faire prendre conscience au malade de son corps dans le temps et dans l’espace ». Une rééducation intensive avec des effets sur la durée Les techniques de rééducation intensive (mouvement rapide de grande amplitude, voix projetées) améliorent les capacités du malade, mais quelques semaines après, c’est le retour à la case départ si le malade n’a pas su intégrer sa motricité en temps réel. C’est pourquoi l’objectif est que les parkinsoniens, à l’aide de systèmes de feed-back (retour d’information), comme des miroirs, des vidéos et un contrôle visuel, comprennent bien le type de mouvement qu’ils réalisent comparé à celui qu’ils pensent faire. Ils réajustent alors d’eux-mêmes leur mouvement. Dr Denis Obert : « La rééducation comporte deux volets : activer le filtre sélectif dans le cerveau qui laisse moins bien passer le mouvement et la voix au moyen d’une rééducation intensive avec de l’engagement, de la force et de l’amplitude. Le complément est de travailler sur la modulation de cette amplitude : c’est la reprogrammation, complément à la rééducation intensive. Cette reprogrammation du calibrage, du réajustement, conduite de façon progressive permet d’en conserver les bénéfices sur la durée ». Une rééducation tous azimuts Dans chaque discipline (ergothérapie, orthophonie, kinésithérapie, stimulation cognitive et activité physique) les deux aspects de la rééducation ? intensif/engagement puis précision/modulation- vis-à-vis des mouvements et de la voix seront présents : Ergothérapie. Le travail d’engagement comporte des mouvements toniques des membres supérieurs. La précision du geste est ensuite travaillée avec une préhension plus fine, du graphisme etc. Orthophonie. La rééducation de la voix mais aussi de la déglutition est essentielle.Après des années d'évolution de la maladie, le risque de fausse route devient majeur. Le fait de baver à un fort impact social et la voix peut devenir presque incompréhensible. Kinésithérapie. L’exercice aérobie (« le cardio ») va non seulement oxygéner le cerveau et protéger les neurones, mais aussi relancer la production de dopamine (la maladie de Parkinson est une destruction des neurones à dopamine du cerveau). Ensuite, le patient travaille l’équilibre, le transfert de poids, fait du step. Stimulation cognitive. Les parkinsoniens sont peu à peu incapables de conduire deux actions en simultané. D’où un travail par exemple de pédalage tout en résolvant des exercices cognitifs. La diversité des exercices proposés en séance mobilise de manière considérable leurs ressources attentionnelles et cognitives. Rééducation multidisciplinaire, de multiples bénéfices Amélioration de la marche tant du point de vue de la qualité que de l’endurance, des capacités cognitives, du sommeil, de la gestuelle, de la voix et de la posture mais aussi des troubles urinaires (la maladie de Parkinson entraîne des impériosités mictionnelles) ? les répercussions positives à six mois sont diverses. Dr Denis Obert : « Dans les programmes PARK, les malades sont suivis en groupe, lors de sessions de 3h30 chaque jour, sur sept semaines. Notre objectif n’est pas que les malades soient très performants en fin de séjour, mais qu’ils reprennent confiance en leurs capacités, se réapproprient leur corps, bien souvent condamné après l’annonce du diagnostic, construisent des projets de vie -réalistes- mais porteurs d’espoir, de motivation, de lien social et élaborent des solutions concrètes à mettre en place au quotidien pour y parvenir. Par exemple, se donner les moyens d’améliorer ses capacités de marche pour oser repartir en vacances ou ressortir jouer aux cartes avec des amis, retrouver l’intérêt d’aller chez le coiffeur etc. ». PARK est le programme initial. Puis ont été créés « Park-Pro » (personnes en activité professionnelle), « Park-Pro Relance », pour consolider des acquis ou compléter la formation initiale, « Park-Stim » destiné aux personnes traitées par neurostimulation ou en attente de chirurgie et dernièrement, PARK « Drôles de dames » sur le thème de la féminité. PARK est à ce jour unique, car le seul à proposer des programmes spécifiques et multidisciplinaires aux personnes en activité professionnelle ou ayant bénéficié de la neurostimulation. Marion Garteiser, journaliste santé
5 min
Maladie de Parkinson, pourquoi l’orthophonie est indispensable
Dès le début de l’évolution de la maladie de Parkinson, et surtout dès le moindre signe de trouble du langage ou de la déglutition, un bilan orthophonique s’impose. Seule une rééducation par un orthophoniste peut rendre la parole à ces personnes et éviter toute fausse-route, première cause de décès prématuré dans cette population. Parkinson : être vigilent vis-à-vis des troubles de la déglutition Après huit à dix ans d’évolution de la maladie, lorsqu’une personne atteinte de la maladie de Parkinson ne peut s’empêcher de baver, évite certains aliments ou mange de plus en plus lentement, il est temps de réagir. Car si les troubles de la déglutition (dysphagie) sont courants, ils sont encore trop rarement pris en charge. Le risque majeur est la fausse route, définie comme un accident dû à l'inhalation dans les voies aériennes, de liquide ou de particules alimentaires normalement destinés à l'?sophage. Avec un risque d’étouffement mais aussi d’infection pulmonaire. Dr Denis Obert, médecin spécialisé en médecine physique et réadaptation (Centre Zander, Aix les Bains) : « Les personnes atteintes de la maladie de Parkinson ont des difficultés avec certaines textures (crudités) et, de plus, ne vont pas déglutir automatiquement car le cerveau ne reçoit pas l’information que de la nourriture est prête à être déglutie. D’où un travail sur la déglutition volontaire lors de la rééducation, sur la prise de conscience de ce qu’on a en bouche, sur les textures à privilégier mais aussi sur les conditions optimales du repas. En effet, un parkinsonien peut difficilement mener deux actions en simultané. Le risque de fausse route est présent lorsque qu’il mange et parle en même temps ou écoute des conversations, la télévision etc. ». Rééduquer les troubles de la déglutition Selon les études, 60 à 80% des parkinsoniens sont atteints de troubles de la déglutition (dysphagie) ; le principal symptôme étant la fausse route. Le médecin devrait systématiquement poser la question et prescrire un bilan orthophonique, sans attendre que ces troubles ne soient installés et, de ce fait, plus difficiles à prendre en charge. Anne Rittié-Burkhard, orthophoniste (Reims) : « Sur prescription médicale, l'orthophoniste réalisera un bilan afin de définir précisément les troubles de déglutition. Puis un plan de rééducation sera mis en place, avec des exercices portant sur la force musculaire, la rapidité du geste et la tonicité en fonction du problème spécifique (langue, joues etc.). Il existe aussi des techniques indirectes, comme le choix de certaines textures pour faciliter la déglutition (épaissir les liquides, mixer certains aliments difficiles à mâcher), l'éviction de certains aliments jugés à risque (le riz qui se disperse, la salade qui colle ou le poireau dont l'aspect filandreux peut gêner la déglutition) ou encore la mise en place de postures (inclinaison de la tête au moment d'avaler). Nous enseignons aussi des man?uvres pour améliorer la coordination qui est généralement déficitaire. La déglutition supra-glottique par exemple permet de déglutir de manière plus sûre grâce à une décomposition du mouvement en trois étapes (mise en apnée, déglutition puis toux). Les patients atteints de maladie de Parkinson se plaignent souvent de baver ; ce peut être dû à une augmentation de la sécrétion salivaire (les glandes salivaires sont surexcitées par des mouvements incessants de la langue) ou une diminution de la fréquence de déglutition. Ce bavage est très mal vécu au niveau social ». Les troubles de la parole ne sont pas une fatalité La personne affectée par la maladie de Parkinson peut également présenter des difficultés à parler à une intensité vocale adaptée. On parle d’hypophonie. Le patient a l’impression de s’exprimer à un niveau sonore normal mais en réalité, il se situe bien en deçà. En effet, le cerveau est équipé d’une jauge qui évalue le niveau sonore ambiant. Pour se faire entendre, le cerveau saura alors s’il faut élever ou diminuer l’intensité de la voix. Cette boucle de calibrage est déficitaire chez les parkinsoniens. Leur voix s’éteint, parfois inaudible. Il existe aussi une atteinte au niveau des variations mélodiques : la fréquence de leur voix reste identique, d’où un parler monocorde. Leur débit de parole est perturbé avec des accélérations en fin de phrase notamment. Enfin, les muscles impliqués dans la parole peuvent perdre en tonicité (hypotoniques), d’où une articulation floue. Selon Anne Rittié-Burkhard : « Des protocoles de travail efficaces existent pour améliorer l’intensité de la voix, les variations mélodiques, les changements de rythme et le souffle. Les séances d’orthophonie permettent aussi de travailler les mimiques, l’expressivité du visage. C’est important pour le lien social car les parkinsoniens ont souvent des visages figés ». Le chant pour rééduquer la voix Le chant permet de travailler l’ensemble des paramètres de la voix (modulation, intonation, articulation et débit de paroles). Agilité, puissance, vélocité mais aussi rythme et variations d’octaves? les multiples possibilités offertes par le chant en font un outil très intéressant chez les parkinsoniens. Les bénéfices sont certains sur l’intensité de la voix, la gestion du souffle, la compréhension des paroles par l’entourage. Par ailleurs, travailler la voix améliore souvent de façon indirecte les troubles de la déglutition. Irène Girard, orthophoniste (Centre Zander, Aix les Bains) : « Après un échauffement corporel, un travail sur la respiration et les mimiques faciales, des jeux d’onomatopées (soupirs sonores etc.) et des vocalises, le chant peut débuter. Le rythme peut être aussi marqué par des maracas, afin de travailler en simultané sur la motricité. Une heure par jour d'échauffement et de chant ou de travail sur la voix projetée pendant quatre semaines est l’entraînement intensif initial, à poursuivre très régulièrement au domicile pour ne pas perdre les acquis ». Marion Garteiser, journaliste santé
1 min