Tous nos articles Santé
- Page 20
Qu’est-ce que la télémédecine ? Comment fonctionnent vos remboursements optique ? On répond aux questions que vous vous posez !
Activité sportive et maladie chronique : comment entretenir la motivation
Diabète, maladies respiratoires comme la Bronchopneumopathie chronique obstructive (BPCO), maladies cardiaques … l’activité physique joue un rôle majeur. Mais si l’on est plus sportif ou qu’on ne l’a jamais vraiment été, entretenir la motivation est un véritable challenge. Il existe des clés, énoncées par David Communal, enseignant en Activité Physique Adaptée (APA) à l’Université de Toulouse, que l’on peut adopter dès cet été ou à l’automne, telle une bonne résolution de rentrée. Par Hélène Joubert, journaliste scientifique L’activité physique a tout bon ! Après une rééducation respiratoire pour les insuffisants respiratoires, laquelle inclut un réentrainement à l’effort, ou pour ceux qui sortent d’un séjour en rééducation cardiologique suite à un infarctus du myocarde, ou même pour ceux qui ont un cancer ou sont en rémission, les bienfaits de l’activité physique, à sa mesure bien entendu, sont multiples. En effet, celle-ci agit en prévention ; elle divise par deux le risque de développer un diabète de type 2 chez les personnes à risque, elle diminue de 45% le risque de récidive dans le cancer du sein, fait baisser la pression artérielle chez les hypertendus, améliore l’espérance de vie dans la mucoviscidose etc.). Elle améliore aussi les symptômes comme la fatigue due à la chimiothérapie anticancéreuse, la douleur dans l’arthrose, les rhumatismes inflammatoires et les symptômes dans la BPCO avec une efficacité comparable voire supérieure aux traitements médicaux, dont elle est complémentaire. Elle réduit le risque de maladies associées comme dans le sida. Elle est aussi indiquée dans les maladies neurodégénératives (Maladie d’Alzheimer par ex.), la dépression, l’insuffisance cardiaque, l’infarctus du myocarde etc.Dr Matthieu Larousse, pneumologue à Toulon (Var) : « L’activité physique cumule les avantages, sur la fonction respiratoire et la dyspnée (essoufflement), le sommeil, les paramètres musculaires, cardio-vasculaires et vis-à-vis d’un état potentiellement anxiodépressif. Mais négliger la dimension sociale de l’activité physique serait une grave erreur. Faire du sport c’est, pour chacun, démontrer que le « corps est encore capable », avec une valorisation de soi. Cela permet de limiter l’impact psychologique de la maladie. Pour favoriser l’activité physique et entretenir cette pratique chez les personnes malades chroniques, la clé est de faire germer une motivation sociale et non pas uniquement médicale. Pratiquer une activité ensemble est un moyen d’échanger sur ses expériences, de s’entre-aider et de lutter contre l’isolement, très péjoratif sur l’évolution de la maladie etc. ». 5 commandements pour faire de l’exercice physique Sous une surveillance médicale et de professionnels de l’activité physique adaptée formés aux maladies chroniques, s’astreindre à une activité physique régulière et soutenue peut sembler relativement facile. C’est une toute autre histoire lorsque l’on se retrouve chez soi, seul, parfois isolé pour conserver la motivation et la régularité de l’entraînement. Pour mettre toutes les chances de son côté, David Communal a mis au point des règles d’or pour convertir les malades chroniques en « PARFAITS experts en activité physique dans un objectif de santé ». En réalité, PARFAITS est un acronyme qui intègre huit notions essentielles : Progressivité, Adaptabilité-Accessibilité, Régularité, Fréquence, Alternance, Intensité, Temporel et Sécurité. Le sport, une culture nouvelle à adopter Cela part d’un constat, celui que bien souvent, les malades chroniques n’ont pas la culture de l’activité physique pour elles-mêmes. Il ne s’agit pas uniquement de sport mais cela englobe les activités de vie quotidienne, de travail, de déplacement et de loisirs. Il faut alors changer d’optique et pratiquer une activité physique dans un objectif de santé. Mais pas de vélo-elliptique du jour au lendemain ! Cela passe par la valorisation d’activités physiques déjà exercées par le passé, leur renforcement puis la proposition d’autres types d’activités, progressivement en fonction des capacités de la personne. S’entourer pour se sentir en sécurité De nombreux malades chroniques se sentent en insécurité lorsqu’ils pratiquent seuls une activité physique. La présence d’un professionnel de santé, d’un enseignant en APA ou d’un éducateur sportif voire d’un groupe de patients dans le cadre d’activités associatives permet de les rassurer. Se ménager un temps dédié à l’activité physique Il s’agit tout simplement de prendre un vrai rendez-vous avec soi-même. Avec des aménagements en fractionnant la pratique quotidienne par exemple, mais en conservant à tous prix la régularité. Tout réside dans la régularité de l’exercice, lequel doit être quotidien chez les malades chroniques, alors qu’il est préconisé cinq fois trente minutes d’activité d’intensité modérée à intense par semaine chez l’adulte pour maintenir un état de santé. L’idéal est de varier les "plaisirs", entre endurance, renforcement musculaire, assouplissement et équilibre. Tout est dans la progressivité Des exercices simples et accessibles permettront de progresser, de façon graduelle, en jouant sur les paramètres de difficulté (résistance, intensité etc.), afin d’optimiser pas à pas les capacités de la personne malade chronique. L’intensité doit être modérée à intense (5 à 8 sur une échelle de 10) et variable. En cas de limitation respiratoire et même cardiaque, la montée en charge et l’arrêt doivent être progressifs, sur une dizaine de minutes. Miser sur l’émulation collective Conserver l’envie et la motivation passe aussi et surtout une émulation collective générée par l’activité en groupe. La convivialité et le plaisir font perdurer la motivation dans le temps. Merci à David Communal, enseignant en Activité Physique Adaptée (APA) et dirige l’Association Prof'APA et au Dr Matthieu Larousse, pneumologue à Toulon (Var).
5 min
Pipi au lit, la rentrée se prépare
Le pipi au lit, ou énurésie, touche 10% des enfants entre 5 et 7 ans. A l’approche de la rentrée scolaire, des classes découverte ou des nuits chez les copains, quelle attitude adopter en tant que parent ? Il est essentiel de consulter, mais jamais dans la précipitation. Par Hélène Joubert, journaliste scientifique Rassurer, dédramatiser et déculpabiliser l’enfant énurétique Ne pas être propre durant le sommeil n’est pas normal au-delà de 5 ans. L’énurésie, c’est-à-dire une incontinence intermittente survenant exclusivement pendant le sommeil chez un enfant de plus de 5 ans, n’est pas une maladie, mais un symptôme aux multiples facettes. En effet, plusieurs paramètres interviennent, souvent très intriqués. Ce peut être dû à l’excès de volume d’urine produite dans le sommeil lié à une hormone, l’ADH (vasopressine) qui, elle, n’est pas synthétisée en quantité suffisante. La réduction de la capacité vésicale peut aussi entrer en jeu, associée dans un tiers des cas à une vessie hyperactive. L’immaturité affective de l’enfant peut jouer, tout comme une insuffisance de maturation neurologique qui fait que ces enfants n’atteignent pas un seuil d’éveil leur permettant de percevoir que leur vessie est pleine. D’autres facteurs ont été identifiés plus récemment comme l’obstruction des voies aériennes supérieures, le sexe et l’hérédité. Il ne faut pas attendre pour consulter un médecin, ni nier l’importance de l’énurésie, en minimisant ses conséquences chez l’enfant (scolaires, estime de soi etc.) familiales et sociales. Il ne faut pas non plus miser sur le temps pour se débarrasser du problème. Soigner une énurésie demande du temps, en confiant le problème de son enfant à un médecin, au cours d’une consultation à part entière, qui doit durer dans l’idéal 45 minutes. Là, le médecin s’intéresse à l’enfant et non plus à sa seule énurésie, dans un climat de confiance, seul moyen d’obtenir l’adhésion de l’enfant et sa responsabilisation dans sa prise en charge. Déjà, ces conditions suffisent à résoudre de nombreux cas d’énurésie. Dr Christophe Philippe, pédiatre à Saint Malo et spécialiste de l’énurésie : « L’enfant doit entendre de la bouche des parents et du médecin qu’il n’est pas un cas isolé, surtout parmi les garçons de son âge (3 garçons pour 1 fille sont énurétiques). Enfin, déculpabiliser l’enfant est primordial, car il pense souvent que la faute lui incombe. Du fait de l’attitude de son entourage, aux réflexions parfois maladroites et culpabilisantes (« Il pourrait faire un effort »), l’enfant se sent responsable de faire pipi au lit. Il est crucial que les parents soient convaincus que leur enfant n’y est pour rien puisque l’énurésie survient pendant le sommeil. Il leur faut, de plus, évider une attitude coercitive mais aussi surprotectrice ». L’énurésie est fréquente, mais trop souvent ignorée Parce que ses répercussions psychologiques et socio-familiales sont incontestables, l’énurésie justifie une prise en charge adaptée mais aussi précoce. Pourtant, au-delà de l’âge de 5 ans, l’énurésie est sous-diagnostiquée. De la part des parents, l’énurésie est rarement un motif de consultation médicale à part entière (1). 76,7% des mères d’enfants énurétiques déclarent que leur médecin traitant n’a pas abordé le sujet (2). Seuls 17% des médecins généralistes posent la question systématiquement (3).L’énurésie, ça n’est pas « dans la tête »Il est désormais clairement démontré que les troubles psychiques ne sont pas plus fréquents chez les enfants souffrant d’énurésie primaire isolée que dans la population générale d’enfants du même âge (environ 10%), à la différence des énurésies secondaires – l’enfant se remet à faire pipi au lit après une période sèche de 6 mois- qui peuvent se manifester lorsque l’enfant fait une régression à la suite d’un traumatisme psychologique (divorce des parents, décès dans la famille etc.). Le trouble psychique le plus fréquemment retrouvé, chez 20% des enfants qui font pipi au lit, est le syndrome « déficit de l’attention avec ou sans hyperactivité » (TDAH). L’énurésie, un handicap social Privé de colonie de vacances, de séjour scolaire ou de soirée-pyjama… l’enfant énurétique s’exclut ou est exclu de tout un pan de la vie sociale au moment où celle-ci est essentielle à son épanouissement et à sa construction psychique. C’est un triste constat : une majorité des enfants énurétiques n’a jamais dormi chez un copain et n’est jamais parti en séjour scolaire ou en colonie de vacances (1). Toutes les données vont dans le même sens. 42% des enfants refusent de dormir chez un copain, 37% en séjour scolaire et même 12% dans la famille. Ce « secret de famille », ce tabou est encore aujourd’hui source d’exclusion et d’isolement social (2). Attention aussi à l’« énurésie prétexte », c’est-à-dire la persistance d’une énurésie qui, en évitant la séparation du milieu familial, arrange à la fois l’enfant et les parents. L’énurésie se soigne Visite après visite, le médecin va encourager l’enfant, mais aussi lui confier des missions comme mettre ses draps mouillés à laver, enfiler une couche tout seul avant de dormir etc. mais aussi respecter les mesures hygiéno-diététiques. Elles se résument à respecter une hygiène mictionnelle et un apport liquidien régulier. L’enfant doit être sensibilisé aux messages émis par sa vessie et ainsi améliorer la perception de son seuil de réplétion vésicale. Parmi les conseils à délivrer, dire à un enfant d’aller aux toilettes dès qu’il en perçoit l’envie, ou mieux, à intervalles réguliers avant que sa vessie ne le lui demande, d’être aussi détendu que possible en urinant. Quant aux apports hydriques et leur répartition, ils doivent respecter cinq règles : les apports liquidiens recommandés restent normaux (45-60 ml/kg), idéalement entre 7h et 18h. Un tiers des boissons quotidiennes devrait être absorbé au petit déjeuner. Une fois ces règles respectées, on peut envisager secondairement de diminuer le plus possible les apports hydriques après 18h, sans pour autant les interdire. Enfin, l’enfant doit éviter les boissons gazeuses sucrées en seconde partie de journée ainsi que les aliments très salés (lait, jus de fruit et sodas augmentent la charge osmotique) et limiter l’apport calcique en modérant les laitages le soir. 20% des énurésies guérissent avec le seul respect de ces mesures. Si l’énurésie persiste, envahissante et mal vécue, alors le médecin passera à l’étape supérieure, en prescrivant un traitement par médicament (desmopressine) et/ou des alarmes sonores (stop-pipi).(1) C. Philippe et al. Médecine et Enfance, janvier 2011 ; (2) Lottman H. Med Enf. , 2009 ; 29 : 298-302 ; (3) C. Philippe. Etude ENUMERE. Med Enf. Janv-fev 2016 ; 37-42Merci au Dr Christophe Philippe, pédiatre à Saint Malo, pour l’ensemble de sa communication.
7 min
Les allergies de l’été
Le printemps est bien connu pour être la saison des allergies au pollen. Mais en été, on peut aussi connaître les symptômes désagréables de l’allergie à cause du soleil, des graminées ou encore des piqûres d’insectes ! Alors quelles sont les allergies que vous pouvez rencontrer l’été, comment les traiter et les prévenir ?
3 min
La cataracte : distinguez le vrai du faux !
La cataracte est un trouble de la vision qui touche plus de 20 % de la population à partir de 65 ans, et plus de 60 % à partir de 85 ans. Quels sont les symptômes ? Comment la prévenir ? Comment la guérir ? Faites une mise au point en démêlant le vrai du faux. 1) La cataracte est une opacification du cristallin (lentille de l’œil) qui entraine une baisse de la vision. Vrai ou faux ? C'est vrai. Le cristallin normal est transparent. Il laisse passer la lumière jusqu’à l’arrière de l’œil (sur la rétine) pour que les images soient clairement vues. Si certaines parties du cristallin deviennent troubles (opaques), la lumière ne peut pas les traverser et, de ce fait, la vision baisse. 2) Protéger mes yeux du soleil permet de réduire le risque de cataracte. Vrai ou faux ? C'est vrai. L'agression quotidienne du soleil sur les yeux entraîne avec le temps une opacification du cristallin : la cataracte. Vous pouvez protéger vos yeux en portant des lunettes de soleil qui filtrent les rayons ultra-violets. 3) Le diabète favorise l’apparition de la cataracte. Vrai ou faux ? C'est vrai. Le diabète est un facteur de risque de la cataracte. Le contrôle régulier de la glycémie prémunit des troubles oculaires. 4) Une consommation régulière de vitamine C aide à se prémunir de la cataracte. Vrai ou faux ? C’est faux. Fumer est un facteur de risque de la cataracte au même titre que l’alcool. 5) Fumer a une incidence néfaste sur la cataracte. Vrai ou faux ? C'est vrai. Fumer est un facteur de risque de la cataracte au même titre que l’alcool. 6) Les collyres permettent de guérir la cataracte. Vrai ou faux ? C'est faux. Ni les collyres, ni le laser, ni les médicaments ne peuvent guérir une cataracte constituée. La chirurgie est le seul moyen d’améliorer votre vision. C’est l’acte chirurgical le plus pratiqué en France : près de 560 000 interventions ont été réalisées en 2006. Le cristallin opaque est substitué par un implant artificiel parfaitement transparent qui permet dans plus de 90% des cas une récupération fonctionnelle remarquable. 7) La chirurgie de la cataracte nécessite plusieurs jours d’hospitalisation. Vrai ou faux ? C’est faux. L’anesthésiste étudiera avec vous les différentes possibilités. Il est tout à fait possible de se faire opérer en ambulatoire : entrée et sortie de l’hôpital le même jour. La condition est de ne pas choisir l’anesthésie générale. 8) Les deux yeux seront opérés le même jour. Vrai ou faux ? C’est faux. Les chirurgiens préfèrent opérer un seul œil à la fois afin d’éviter tout risque d’infection bilatérale et faciliter la reprise des activités de la vie quotidienne des patients. 9) La récupération visuelle est très longue après l’intervention chirurgicale. Vrai ou faux ? C’est faux. La vision est rapidement améliorée. La récupération visuelle varie d’un patient à l’autre, généralement entre 24 heures et 15 jours. 10) Sans traitement, la cataracte s’aggrave avec le temps. Vrai ou faux ? C'est vrai. Si on ne fait rien, la cataracte continue d’évoluer. Le cristallin devient de plus en plus opaque, jusqu’à devenir complètement blanc et rendre la personne aveugle. N’hésitez-pas à en parler à votre médecin traitant ou à un ophtalmologiste !
3 min
Retour de la grippe : faites-vous vacciner
L’épidémie de grippe saisonnière revient chaque année, faites-vous vacciner ! La nouvelle campagne de vaccination contre la grippe saisonnière a été lancée mi-septembre. La grippe saisonnière touche chaque année, en France, de 2 à 7 millions de personnes et entraîne des milliers de décès, notamment des personnes de plus de 65 ans. La vaccination reste le premier rempart contre la grippe, surtout pour les personnes fragiles Le vaccin antigrippal est le seul moyen efficace pour se protéger contre le virus de la grippe et les complications de la maladie. La vaccination est ainsi fortement recommandée pour les enfants à partir de 6 mois, les plus de 65 ans et pour certaines catégories de personnes considérées comme fragiles. C’est le cas des patients souffrant de certaines pathologies chroniques (qu’elles soient pulmonaires, neurologiques, cardiaques, rénales) et des personnes en situation d’obésité morbide. Les femmes enceintes sont elles aussi incitées à se faire vacciner pour protéger leur nourrisson durant les six premiers mois de leur vie. L’efficacité du vaccin contre la grippe est limitée dans le temps. La persistance des anticorps est de 6 à 8/9 mois chez les personnes âgées de 65 ans et plus. C’est pourquoi il est nécessaire de renouveler cette vaccination chaque année.
1 min
Quel est le prix d’une couronne dentaire en France ?
En France, on constate souvent d’une région à l’autre des écarts de prix importants sur la pose d’une couronne dentaire. Pour plus de transparence à l’égard des consommateurs, le ministre de l’Économie souhaite contraindre les chirurgiens-dentistes à inscrire sur leur devis le prix d’achat des prothèses dentaires. Le point sur l’usage, le prix et le niveau de remboursement des couronnes dentaires. Qu’est-ce qu’une couronne dentaire ? La prothèse fixe est une pièce prothétique qui permet de reconstituer la partie de la dent appelée couronne dentaire lorsque celle-ci est très délabrée. On parle de coiffe ou de couronne prothétique. Cette pièce prothétique est scellée avec du ciment ou collée. Elle est fabriquée avec de nombreux matériaux qui sont des alliages répondant à des normes très précises ou en céramique. Dans certains cas, une autre pièce prothétique prenant ancrage dans une ou plusieurs racines, est nécessaire avant la pose de la couronne pour reconstituer un moignon de dent sur lequel s’appuiera la couronne. C’est un inlay-core ou faux-moignon. Cette prothèse fixe permet également de remplacer une ou plusieurs dents manquantes. Cette prothèse correspond alors à un bridge. Ce bridge est construit à partir de dents dites dents piliers. Les dents remplacées sont des intermédiaires de bridge. Une couronne peut être réalisée suite à la pose d’un implant lorsque la dent a été extraite. La racine n’existe donc plus et elle est alors remplacée par une racine artificielle appelée implant. Le prix d’une couronne dentaire peut varier du simple au double D’après une enquête réalisée par France 2 fin 2014, la pose de prothèses dentaires représenterait 15 % de l’activité des chirurgiens-dentistes mais constituerait plus de la moitié de leurs revenus (1). Le tarif d’une couronne dentaire est actuellement fixé librement par les professionnels, ce qui peut expliquer des variations de prix de 400 à 900 € selon le type de la couronne (alliage non précieux ou alliage précieux ; couronne avec un alliage et de la céramique ; couronne entièrement céramique ; couronne sur dent naturelle ou sur implant ; etc…) et les régions (2). Les villes de Paris, Versailles, Strasbourg et Bastia pratiqueraient les tarifs les plus élevés tandis que la région Midi-Pyrénées (Auch, Albi, Rodez, Montauban) offrirait les prestations au meilleur coût. Aujourd’hui, soucieux de faire des économies et, constatant un « reste à charge » important, certains consommateurs français n’hésitent plus à aller se faire soigner à l’étranger, dans les pays du Maghreb ou d’Europe de l’Est. Des destinations exotiques où les tarifs des prothèses dentaires sont plus avantageux. En revanche, le patient ne bénéficie d’aucune assurance en responsabilité professionnelle et il peut avoir des difficultés pour le suivi et la maintenance des travaux. Vers plus de transparence dans les tarifs des couronnes dentaires ? Avant la réalisation d’une proposition prothétique, il est important d’obtenir un devis afin de connaître le montant de la prise en charge mutuelle et donc le reste à charge. Cette analyse permettra de décider l’acceptation ou non de la proposition. Pour encore davantage de transparence, le ministre Emmanuel Macron a indiqué fin 2014 sa volonté de légiférer. Les chirurgiens-dentistes pourraient être prochainement contraints d’indiquer dans leur devis le prix d’achat d’une couronne dentaire. Aujourd’hui, c’est le prix de vente qui est exigé. Quel est le niveau de remboursement d’une couronne dentaire ? Pour une couronne dentaire, la prise en charge de l’Assurance maladie au régime général atteint 70 % de la base de remboursement soit 70% de 107,50 €, ainsi un remboursement dentaire de 75,25 € par couronne. À ce montant, on ajoute le calcul de remboursement de la mutuelle pour déterminer l’indemnisation globale dont peut bénéficier le patient. Si M. X a souscrit une complémentaire santé qui permet d’obtenir 200 % de la base de remboursement pour une couronne, la prise en charge mutuelle sera le double du montant de la base de remboursement soit 215 €. Si nous ajoutons les 75,25 € remboursés par la Sécurité Sociale, M. X bénéficie d’un remboursement total de 290,25 €. Ainsi, dans ce cas de figure, pour une couronne facturée 400 €, 109,75 € resteront donc à la charge du patient. (1) enquête France 2 (2) sante-medecine.commentcamarche.net
min
Poux : de nouveaux traitements
Chaque année, plus de 100 millions de personnes dans le monde sont infestées par des poux. Principalement touchés, les 3-11 ans. Tour d’horizon des nouveaux traitements. S’il est petit (à peine plus gros qu’une tête d’épingle), le pou n’en reste pas moins costaud ! Il aurait même la fâcheuse manie de s’adapter, rendant son élimination parfois compliquée. La génération des 30-40 ans se souvient sans doute encore avec dégoût des lotions grasses et malodorantes dont il fallait, enfant, s’enduire les cheveux durant d’interminables minutes pour venir à bout de l’insecte à six pattes. Pendant longtemps, seuls les insecticides permettaient en effet de le combattre. Problème, ces produits, « potentiellement toxiques pour l’homme », ont engendré « une résistance de plus en plus importante chez le parasite », souligne le Dr Marie-Estelle Roux, dermatologue. Un comble ! Double effet Le pou ayant muté, il a bien fallu innover. Depuis cinq ans, de nouveaux traitements ont donc investi les officines. A commencer par les produits à base de dimethicone, un dérivé de la silicone, qui « agit selon un principe mécanique, en obstruant les voies respiratoires du pou qui meurt étouffé. » Autre possibilité, les traitements à base d’huiles végétales (coco, anis…). Même mode opératoire et mêmes bons résultats. Avec l’avantage, pour les uns comme pour les autres, « de n’engendrer ni résistance ni toxicité pour l’usager », et même de dissoudre la spumaline, la « colle » qui permet aux lentes (les œufs du pou) d’adhérer aux cheveux. Deux effets pour le prix d’une lotion… A condition, toutefois, de respecter certaines précautions d’emploi : ne pas lésiner sur le temps d’application (plusieurs heures, voire toute une nuit), traiter tous les jours jusqu’à l’éradication totale des poux, puis répéter l’opération chaque semaine jusqu’à la disparition complète des lentes. Sans oublier, après chaque application, de passer un peigne fin pour éliminer les parasites. Un seul comprimé Nettement moins fastidieux, le comprimé qu’on avale ! Ce médicament, c’est l’ivermectine. Il s’agit d’un antiparasitaire neurotoxique qui a déjà fait ses preuves contre la gale. « Il est très pratique puisqu’une prise orale unique suffit. » De là à parler de produit miracle, pas d’emballement. « Il faut éviter de généraliser son usage pour ne pas développer de résistance, prévient le Dr Roux. C’est pourquoi il n’est pas prescrit en première intention, mais doit être réservé à des cas particuliers, comme les épidémies en institution. » Décidément tenace, le petit pou ! Et si on misait sur la prévention ? Si votre enfant a les cheveux longs, pensez à les lui attacher. Les cheveux s’attirent comme des aimants à cause de l’électricité statique, ce qui facilite la prolifération des poux d’une tête à l’autre. Mieux vaut également éviter les échanges de bonnets, brosses, foulards et autres écharpes. Et pensez-y : si votre enfant est infesté, c’est toute la famille qu’il faudra sinon traiter, du moins passer au peigne fin !
3 min
Rougeole, oreillons, rubéole : trois maladies, un seul vaccin
Un seul geste peut vous aider à protéger votre enfant contre trois fléaux : la rougeole, les oreillons et la rubéole. Trois maladies qui passent à tort pour de simples « maladies infantiles », alors qu’elles peuvent avoir des conséquences graves. Pourtant, un même vaccin suffit pour mettre votre enfant à l’abri. Et il est entièrement pris en charge par l’Assurance maladie ! En France, seule trois vaccinations sont obligatoires : celles contre la diphtérie, le tétanos et la poliomyélite. D’autres sont simplement recommandées, comme celles contre la coqueluche ou la méningite. Le vaccin ROR (rougeole, oreillons, rubéole), bien qu’il ne soit pas obligatoire, est d’une importance particulière, tant pour les enfants et adolescents que pour les adultes. En effet, il protège contre trois affections réputées mineures, alors qu’elles peuvent s’avérer dangereuses pour la personne atteinte comme pour celle qui sont susceptibles d’être contaminées. La rougeole fait un retour en force Depuis 2008, on assiste à une véritable épidémie de rougeole. Plus de 22 000 cas ont été déclarés en France depuis le 1er janvier 2008, la plupart chez des jeunes adultes. En 2011, on a observé six décès. On estime à 90% la part de la population correctement vaccinée à l’âge de 2 ans. Or, il faudrait que cette proportion atteigne 95% pour que la France soit à l’abri de tout risque épidémique. Car la rougeole, qui se manifeste généralement chez l’enfant par une forte fièvre et des éruptions rouges sur tout le corps, peut aussi donner lieu, dans 10% des cas, à de graves complications : pneumonies, otites, encéphalites. En outre, la maladie est très contagieuse. Stérilité et oreillons : ce n’est pas une légende ! La maladie se caractérise par une forte fièvre, des éternuements, un écoulement nasal, des maux de tête et de ventre, des nausées et surtout une douleur qui irradie jusqu’aux oreilles, d’où son nom. Si elle fait moins parler d’elle que la rougeole, ses complications ne sont pas moins graves, avec là encore des risques d’encéphalites, de méningites, mais aussi des cas de surdité passagères, voire plus rarement définitifs. Chez les adolescents, les oreillons peuvent par ailleurs entraîner des atteintes des testicules ou des ovaires avec un risque de stérilité. La rubéole : dangereuse pour les femmes enceintes De ces trois affections, la rubéole paraît la moins grave. Elle ne dure que quelques jours, se manifeste par de simples ganglions et de petits boutons, et peut même passer inaperçue. Cependant, cette fausse « maladie bénigne », très contagieuse, est gravissime pour les femmes enceintes, notamment pendant les trois premiers mois de grossesse. Elle est susceptible de provoquer des malformations du fœtus : cécité, surdité, malformations cardiaques ou neurologiques, entraînant des déficiences mentales. Trois bonnes raisons de vacciner votre enfant • Le vaccin ROR est un vaccin fiable et efficace, bien toléré, sauf contre-indications. • En vaccinant votre enfant, vous le protégez contre les risques de complications qui peuvent toujours survenir. • Vous protégez également les autres, notamment les adolescents ou jeunes adultes non vaccinés, les femmes enceintes et les très jeunes nourrissons. En pratique Le vaccination ROR s’effectue en deux injections, l’une à partir de 12 mois, l’autre vers l’âge de trois ans. Le vaccin est totalement pris en charge par l’Assurance maladie jusqu’à l’âge de 17 ans. Votre médecin vous remettra une ordonnance séparée afin que vous puissiez vous procurer le vaccin gratuitement auprès de votre pharmacien. En revanche, l’acte d’injection n’est pas gratuit. Si il est pratiqué par le médecin ou le pédiatre, cet acte est remboursé à hauteur de 70% par la Sécurité sociale et à 60% si il est accompli par un infirmier. Votre mutuelle rembourse le complément.
3 min
Complémentaire santé solidaire et Aide pour une complémentaire santé : nouveaux plafonds de ressources
Les plafonds de ressources donnant droit à la Couverture maladie universelle complémentaire et à l’Aide au paiement d’une complémentaire santé ont été, comme chaque année, récemment revalorisés. Les personnes dont les ressources sont situées en dessous de ces nouveaux plafonds pourront bénéficier, soit de la prise en charge gratuite de leurs frais de santé ou d’une aide financière pour souscrire une complémentaire santé.C’est une mesure traditionnellement attendue tous les ans à la même période. Comme le prévoit le Code de la Sécurité sociale, les plafonds d’attribution de plusieurs prestations sociales, dont la CMU Complémentaire et l’Aide au paiement d’une complémentaire santé, sont relevés au 1er juillet chaque année. Cette hausse des plafonds s’applique de façon rétroactive à compter du 1er juillet 2010.Des plafonds relevés de 1,2 %La révision annuelle tient compte de l’inflation prévue pour l’année en cours, un certain nombre de revenus sociaux donnant droit à la CMU (RSA, allocation de solidarité, par exemple) étant calés sur l’évolution des prix. Elle est éventuellement corrigée de la différence constatée par rapport aux prévisions de l’année précédente. Concrètement, le nouveau plafond annuel de ressources pour la CMU-C est fixé à 7 611 € pour une personne seule résidant en métropole, soit 634,25 € par mois. Celui de l’ACS, toujours pour une personne seule vivant en métropole, est quant à lui de 9 134 €, soit 761,17 € par mois.Pour consulter les nouveaux plafonds, cliquez ici.Qu’est-ce que la CMU complémentaire ?La Couverture maladie universelle complémentaire est un droit à la protection complémentaire ouvert sans cotisation en dessous d’un certain plafond de ressources, qui varie selon le nombre de personnes composant le foyer. Elle permet de bénéficier gratuitement d’une prise en charge à 100% des dépenses de santé (consultations, examens, hospitalisation , etc.) et d’un panier de prestations en dentaire et optique. Les bénéficiaires de la CMU-C sont en outre dispensés de l’avance de frais chez les professionnels de santé.Qu’est-ce que l’Aide à la Complémentaire santé ?L’Aide au paiement d’une complémentaire santé (ACS, appelée crédit d’impôt dans la loi), est une aide financière accordée aux personnes dont les revenus sont supérieurs aux plafonds définis pour la CMU-C, à condition que leurs ressources n’excédent pas ce même plafond de plus de 20%. Elle vise à faciliter la souscription d’une complémentaire santé par le bénéficiaire et est versée sous forme de Chèque santé. Son montant varie selon l’âge de ce dernier. A savoir : le bénéficiaire de l’ACS bénéficie de la dispense d’avance des frais sur la part de ses dépenses de santé prises en charge par la Sécurité sociale, à condition qu’il respecte le parcours de soins.Pour connaître le montant de l’ACS, cliquez iciQuelles sont les ressources prises en compte ?Pour la CMU-C, comme pour l’ACS, toutes les ressources, imposables ou non imposables, perçues au cours des douze derniers mois précédant la demande sont prises en compte. Les personnes ayant à leur disposition un logement gratuit (propriétaire, personne logée gracieusement) ou bénéficiant d’une aide au logement se voient appliquer un forfait logement ajouté à leurs ressources, qui varie selon la composition familiale.Comment faire pour en bénéficier ?Pour bénéficier de la CMU-C ou de l’ACS, il existe un formulaire commun à remplir, disponible auprès des Caisses primaires d’assurance maladie ou sur le site ameli.fr. Pour télécharger le formulaire, cliquez ici
2 min
Cancer du col de l'utérus : vers un dépistage organisé ?
Le cancer du col de l'utérus concerne chaque année 3 000 femmes. Le frottis reste la solution la plus efficace pour détecter au plus tôt cette maladie et la guérir. La Haute autorité de santé recommande donc la mise en place d’un dépistage organisé avec un frottis tous les trois ans.
1 min
Le Dossier médical personnel bientôt accessible à tous les e-patients
Le déploiement du Dossier médical personnel a été annoncé le 5 janvier 2011. Gratuit et non obligatoire, il doit se généraliser à partir d'avril. Après 7 ans de gestation, la généralisation du Dossier médical personnel (DMP) au niveau national a été annoncée officiellement le 5 janvier dernier. Véritable carnet de santé numérique consultable en ligne, le DMP est créé à la demande du patient par un professionnel de santé ou par un établissement de soins. Il n'est donc pas obligatoire, contrairement à ce qui avait été envisagé au départ. Mais pour les pouvoirs publics, les objectifs restent les mêmes : favoriser la qualité et la coordination des soins, mieux suivre le cheminement du patient dans le système de soins, faciliter le partage des informations entre celui-ci et son médecin, générer des économies. De fait, grâce à cet outil, le médecin peut avoir rapidement accès à l'histoire médicale de son patient et peut recevoir plus vite les comptes-rendus de spécialistes. Le DMP doit aussi éviter d'onéreux doublons de prescriptions. Plusieurs Régions, dont l'Aquitaine, ont été impliquées dans les phases expérimentales. Les professionnels de ces réseaux pionniers ont ensuite été invités fin 2010 à se familiariser avec l'outil national qui sera déployé progressivement dans la France entière à partir d’avril 2011. "Le DMP va faire gagner du temps" Partout en France, les médecins peuvent désormais créer un DMP pour un patient qui le souhaiterait en passant directement par www.dmp.gouv.fr. Cependant, l'Agence des systèmes d’information partagés de santé, l’Asip santé, qui coordonne la mise en place du dispositif informatique, ne s'attend pas pour l'heure à un afflux trop important de demandes. L’organisme prévoit plutôt une montée en puissance progressive à partir d'avril, une fois que les professionnels se seront équipés des logiciels adaptés. « C'est un processus qui ne va pas se faire en deux mois, prévient Jeanne Bossi, secrétaire générale de l'Asip santé. Et les médecins ne doivent pas craindre une charge de travail supplémentaire. Au contraire, à terme, le DMP va leur faire gagner du temps. » De leur côté, les patients pourront consulter leur DMP en ligne à partir d'avril 2011. Ils seront libres d'autoriser les professionnels de leur choix à accéder à leurs données de santé ou de leur en masquer certaines. Pour en savoir plus, composez le 0810 33 00 33 (Service & appel gratuits) ou consultez la rubrique Patients du site http://www.dmp.gouv.fr en cliquant ici
2 min
« Celui qui fraude sera sanctionné »
Afin de sensibiliser les Français aux conséquences de la fraude fiscale et sociale, les pouvoirs publics ont lancé une vaste campagne de communication. Entre pédagogie et dissuasion. « Frauder c’est voler, et celui qui fraude sera sanctionné. » Tel était le slogan de la campagne de communication menée en août et en septembre par le ministère du Budget, l’ (Acoss) et les caisses de sécurité sociale, dans les médias (radio et affichage). L’objectif ? Faire prendre conscience aux Français des enjeux des fraudes fiscales et sociales et des risques qu’ils encourent en cas d’infraction. Rapport parlementaire En effet, la fraude sociale représenterait un manque à gagner important pour les caisses des organismes sociaux et de l’URSSAF. Un rapport de la Cour des Comptes rendu public en 2010 estime son montant entre 10 et 15 milliards d’euros par an, soit plus de la moitié du déficit de la Sécurité sociale. Il est vrai que cette estimation porte à la fois sur les fraudes des particuliers concernant les prestations sociales et celles des employeurs concernant les cotisations sociales. Pour ce qui est des montants réellement détectés, la mission d’évaluation et de contrôle des lois de financement de la sécurité sociale (MECSS) relève qu’en 2010, ceux-ci ont représenté 458 millions d’euros… La lutte contre la fraude a donc été désignée comme une priorité, et de nombreux efforts y sont consacrés, tant par les caisses de Sécurité sociale que par les URSSAF. À ce titre, les sanctions en cas de fraude sont renforcées de façon régulière depuis plusieurs années. Remboursement et sanctions Concrètement, lorsqu’une fraude est détectée, le fraudeur doit dans tous les cas payer les droits non acquittés, augmentés d’intérêts de retard pour les cotisations sociales, ou rembourser les trop-perçus. Mais ce n’est pas tout : il peut également se voir infliger des sanctions administratives, pénales ou disciplinaires (dans le cas des professions réglementées). Celles-ci sont loin d’être négligeables, puisqu’une fraude aux prestations familiales ou à l’Assurance vieillesse peut entraîner une sanction administrative pouvant aller jusqu’à quatre fois le plafond mensuel de la Sécurité sociale (11 784 € en 2011). Les sanctions pénales, quant à elles, comprennent à la fois des amendes et des peines de prison. Entre 2008 et 2010, plus de 700 condamnations à des peines de prison ont ainsi été prononcées pour fraude à l’Assurance maladie (en moyenne 7 mois de prison ferme ou avec sursis). Alors autant rester prudent… et vertueux !
min
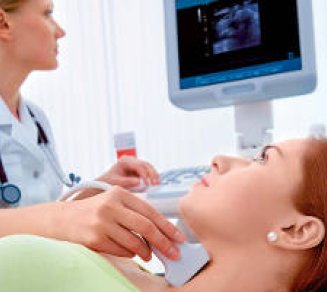
Apnées du sommeil : ne passez pas à côté
En France, une personne sur cinq souffre de troubles du sommeil. Parmi les causes possibles, le syndrome d’apnées obstructives du sommeil (SAOS). Bien qu’assez fréquente, cette pathologie reste mal connue. Eclairage avec le Pr Alain Didier, chef du pôle voies respiratoires au CHU de Toulouse, et le Dr Virginie Bayon, du centre du sommeil de l’Hôtel-Dieu (Paris).
4 min
Stop aux mauvaises odeurs de pieds !
Il nous arrive parfois d'être incommodé par l'odeur de nos pieds, et parfois aussi par celle des autres. Tout d'abord, pourquoi nos pieds peuvent sentir plus ou moins mauvais ? Et ensuite, quelles sont les solutions pour ne plus sentir mauvais des pieds ? Odeurs de pieds : pourquoi nos pieds sentent mauvais ? La peau de nos pieds recèle quelque 250.000 glandes ! Après avoir passé toute une journée enfermés dans des chaussures (voire beaucoup moins longtemps pour certains pieds), rien d'étonnant à ce que nos pieds transpirent et laissent échapper de mauvaises odeurs. En fait, c'est la transpiration qui est à l'origine de l'odeur car elle offre un environnement propice au développement des bactéries. Entre les orteils, l'environnement chaud et humide est aussi propice au développement des champignons, responsables de l'apparition de mycoses. Si la température et qualité des chaussures (on transpire plus dans des chaussures en synthétique) influencent les odeurs plantaires, l'hérédité joue également un rôle. En effet, à chacun son odeur corporelle et son degré de transpiration. A noter qu'il existe aussi une infection touchant surtout les adolescents, la kératolyse ponctuée, qui se surajoute souvent à un excès de transpiration. Elle se manifeste par une peau macérée, blanchâtre et percée de petits trous, qui dégage une odeur très prononcée. L'application d'un antibiotique local permet de se débarrasser de cette infection bénigne mais odorante. Quelles solutions, alors, contre les mauvaises odeurs de pieds ? L'hygiène plantaire Se laver soigneusement les pieds minimum une fois par jour, voire deux fois, à l'eau et au savon, voire avec un savon spécial transpiration excessive (contenant du ticlosan, substance antibactérienne). Bien faire mousser, puis nettoyer la voûte plantaire et entre chaque orteil. Bien assécher les pieds et entre chaque orteil. Saupoudrer de talc ou d'un produit anti-odeur. Le soin des chaussures Procéder de même avec les chaussures : veillez à ce qu'elles soient bien sèches (si nécessaire, alterner avec deux paires de chaussures afin qu'elles aient le temps de bien s'assécher), puis saupoudrer l'intérieur de talc ou de produit anti-odeur ou d'acide borique (une poudre fine et blanche que l'on trouve en pharmacie et qui possède des propriétés antiseptiques). On peut aussi essayer des semelles spéciales contre les odeurs. Les chaussures neuves (ou les baskets sortant de la machine à laver) peuvent aussi être traitées à l'aide d'un spray déodorant antibactérien. Éviter les chaussures en matière synthétique et privilégier les chaussures " respirantes ", notamment celles en intérieur cuir. Utiliser des chaussettes en fibres naturelles et non en synthétique. Les traitements contre les odeurs et la transpiration excessive Selon l'origine des odeurs des traitements peuvent être prescrits, comme des antifongiques en cas de mycoses ou des antibiotiques en cas de développement bactérien. Des traitements à base de sels d'aluminium peuvent aussi être utilisés. Ils s'appliquent localement quotidiennement ou tous les deux jours, avant d'espacer progressivement les applications au fur et à mesure de l'efficacité constatée. Les sels d'aluminium sont présents dans la plupart des produits anti-transpirants. Ils limitent l'excrétion de sueur par les glandes sudoripares. A savoir : les déodorants masquent les odeurs et contiennent souvent des substances antibactériennes (ex. triclosan), mais aussi parfois des sels d'aluminium pour être aussi anti-transpirants. L'iontophorèse s'adresse aux personnes dont la transpiration est très excessive. Les pieds sont placés dans un bac d'eau relié à un courant électrique de faible intensité, lequel interrompt l'activité des glandes sudoripares. C'est assez long : 15 à 20 séances de 15 minutes à raison de 3 séances par semaine. Il est possible d'acheter cet appareil et de faire les séances chez soi au lieu du cabinet du médecin ou du dermatologue. Enfin, les injections de botox (toxine botulique A) peuvent aussi réduire la transpiration locale au niveau de la zone traitée, durant 6 mois environ. Isabelle Eustache
3 min
L'addiction à Facebook, une nouvelle pathologie ?
Peut-on souffrir d'addiction à Facebook ? oui, c'est Internet qui le dit. Certaines personnes passent des heures sur ce site sans réussir à décrocher. C'est parfois une vraie dépendance. Une addiction à Facebook, c'est quoi ? Facebook étant un réseau social, on peut être dépendant de ces contacts faciles, très larges et variés. Dans la dépendance, il devient impossible de ne pas se connecter dans la minute où l'on rentre chez soi, de partager sa journée avec ses amis... Virtuels ou réels. Et il est difficile de fermer son ordinateur pour quitter Facebook. Quand l'addiction est installée, la pratique addictive n'est plus un plaisir mais devient une contrainte. On devient incapable de faire autrement, on perd la liberté d'agir. Quand Facebook commence à envahir votre vie, vous vous sentez devenir prisonnier du web, comme un moucheron dans une toile d'araignée ! Plus moyen de décoller... Et même loin de votre clavier, vos pensées vous y ramènent. Lorsque vous prenez une photo, vous pensez à son rendu sur votre Facebook, quand vous vivez un moment agréable, vous pensez déjà comment le raconter sur Facebook... Facebook procure aussi du plaisir ! Les forts consommateurs de Facebook ne sont pas tous dépendants. On peut passer du temps parce que l'on y trouve du plaisir sans se sentir addict. C'est même une bonne chose. En effet, dans notre société marchande, voire mercantile, gouvernée par la publicité, on oublie parfois que le plus grand des plaisirs humains est celui du contact, de la rencontre avec l'autre. Et c'est ce que Facebook permet à sa manière. C'est un îlot de convivialité. Car ce réseau permet d'entretenir l'amitié quand les amis sont loin, les liens avec la famille quand un membre est parti à l'étranger, de partager ses photos, un film ou de la musique très facilement. Facebook est un outil de maintien du lien social, même s'il peut parfois devenir un perturbateur de vie. Votre ado est addict à Facebook ? 4 conseils pour éviter le dérapage ! Votre ado vous semble dépasser la mesure ? Prenez des décisions pour l'aider à ne pas se faire envahir par le virtuel. - Encouragez-le à sortir avec ses amis, à leur téléphoner. La vie réelle est toujours plus riche que la vie virtuelle ! - Incitez-le à avoir des activités physiques, musique, sport, sorties culturelles, créativité... De la guitare au tennis en passant par la sculpture ou le karaté, il y a bien quelque chose qui l'intéressera. - Imposez des horaires où vous coupez la connexion Internet, un vrai couvre-feu du web. - Ne lui offrez surtout pas un téléphone connectable à Internet qui lui permettrait d'être en ligne 24 heures sur 24. Catherine Solano
1 min
Accidents domestiques : attention, les risques changent avec l'âge
Les accidents de la vie domestique sont la première cause de mortalité accidentelle en France, toutes classes d'âges confondues. Les enfants et les personnes âgées sont les plus exposés, mais ce sont les seniors qui paient le plus lourd tribu en terme de gravité et de mortalité. De plus, dans le domaine de la prévention, ce qui est bien pour un enfant ne l'est pas forcément pour une personne âgée et fragile. Pour chaque type d'accident, certains facteurs de risques sont spécifiquement liés à l'âge et aux maladies du vieillissement. Il est primordial de prendre quelques mesures de prévention : deux tiers des accidents provoquent une lésion grave, nécessitant une hospitalisation et une rééducation. La chute C'est de loin, le risque le plus fréquent. Elle est le plus souvent de plein pied, c'est-à-dire non provoquée par un changement de niveau (escalier), mais due à des troubles de l'équilibre, ou par la diminution des capacités motrices (réduction des mouvements, fatigue). Bien sûr, sols glissants, obstacles, baignoires, rebords en tous genres et escaliers peuvent conduire à l'accident, sans parler des exercices périlleux sur les tabourets ou autres escabeaux ! Quelle prévention ? On tombe souvent parce qu'on ne se tient pas ou mal. Il est donc nécessaire de multiplier les points d'appuis (rampe, mains courantes dans les escaliers ou les couloirs, poignées pour les WC, les douches et les baignoires). On tombe aussi parce qu'un pied a buté contre un obstacle. Il convient de libérer les passages habituels de tout ce qui encombre ou dérange (coin de tapis relevé, moquette qui gondole, objets divers). Attention cependant à ne pas trop en faire. Un intérieur complètement transformé au nom de la sécurité pourra être tout aussi dangereux qu'avant : les repères sont différents, la nouvelle position des choses, les changements de luminosité, peuvent provoquer de nouveaux accidents. De plus, l'aspect affectif ne doit pas être sous estimé : rester chez soi, c'est vivre au milieu d'objets chargés de souvenirs. Enfin, bien des chutes pourraient être évitées pour peu que l'on pense, avant de grimper dessus, à vérifier l'état de la chaise, de l'escabeau ou de l'échelle… Les plaies Une femme se coupera le plus souvent dans la cuisine, un homme en bricolant. Parfois l'utilisation de matériel inadapté est responsable de l'accident. Quelquefois, c'est la perte de force musculaire, la méconnaissance du mode d'emploi ou simplement l'inattention qui en est la cause. Les conséquences ne sont pas négligeables, parce qu'en dehors de l'hémorragie ou des risques d'infection, la perte de la fonction motrice (par exemple, impossibilité d'utiliser la main blessée le temps de la guérison) peut compromettre le maintien à domicile. Quelle prévention ? Vérifier les objets à risque et si possible, se faire aider pour les gestes délicats. C'est peu, mais ça permet de limiter le nombre des blessures. Les intoxications Conséquences d'une mauvaise vue, d'une diminution de l'odorat et du goût, de la perte de la mémoire, les intoxications sont de trois ordres. Intoxication par les médicaments : avoir des difficultés à compter des gouttes (problème de vue), à comprendre les prescriptions de son médecin ; choisir de rajouter ou d'associer tel ou tel médicament sans en avertir son pharmacien, etc. Tout est potentiellement responsable de surdosage, d'autant qu'au grand âge, les doses prescrites sont presque toujours diminuées par rapport à celles de l'adulte. Quelle prévention ? Utiliser des boîtes journalières pour ranger les médicaments, recopier clairement les indications de son médecin, lui demander une forme facile à utiliser. Intoxication alimentaire : attention aux durées de stockage, souvent trop longues ! Ne pas jeter les restes est une habitude qu'il est difficile de changer. Alors, il faut les garder dans de bonnes conditions (boîtes hermétiques propres, congélateur) et pas trop longtemps. N'oublions pas qu'avec le temps, l'odorat et le goût s'amenuisent. Intoxication par produits toxiques : le fait de transvaser des produits dans des bouteilles non identifiées peut aboutir à des accidents très graves. Le mieux est de ne jamais changer d'emballage et de placer les produits toxiques toujours au même endroit. Quelle prévention ? Les bouchons de sécurité placés sur les bouteilles de produits toxiques sont une barrière très efficace contre les enfants, mais inadaptés pour les personnes âgées. Les risques de projection sont réels, parce qu'il faut de la force, comprendre le mécanisme et surtout ne pas aller chercher tournevis ou autre instrument pour l'ouvrir ! Accidents dus à l'électricité La vétusté des installations, le mauvais état des cordons d'alimentation (vieilles lampes, fer à repasser), la proximité de conduites d'eau, l'absence de prise terre, tous ces pièges sont à évaluer régulièrement. Les brûlures De deux types, elles surviennent le plus souvent à cause d'une mauvaise vue ou d'une perte de la sensibilité : brûlures dues au contact avec un élément brûlant : flammes nues, couvertures chauffantes, liquides chauds, manches de casseroles mal isolés, etc. brûlures chimiques : attention aux détartrants ou aux déboucheurs, aux produits de bricolage ou de jardinage. De deux types, elles surviennent le plus souvent à cause d'une mauvaise vue ou d'une perte de la sensibilité :Avec l'avancée en âge, vivre à son domicile expose à certains risques, dont la fréquence peut être contrôlée par quelques mesures simples. Si avant 75 ans, l'environnement est le principal responsable (aménagement du logement), il n'en est pas de même au-delà de cet âge, où la perte des capacités motrices et sensorielles (vue, ouïe, odorat) devient la cause prédominante. L'isolement est un facteur aggravant, puisqu'il contraint à faire seul des tâches de plus en plus difficiles à réaliser. Il faut donc une bonne analyse de départ, faite par une équipe de professionnels, avec la personne et son entourage. Il est important pour la personne aidée de se sentir impliquée et en accord avec toute mesure susceptible de changer son quotidien. Dr Stéphanie Lehmann
6 min
Surpoids de l'enfant : 4 règles pour maigrir et se sentir mieux
Le Dr Vincent Boggio du CHU de Dijon a élaboré une méthode à l'intention des parents et de leur enfant en surpoids. Très originale, elle a la particularité d'être très stricte sous certains aspects (aucune exception n'est tolérée) et très souple sous d'autres (aucun aliment n'est interdit). Un enfant en surpoids est rarement bien dans sa peau. Cette méthode du Dr Vincent Boggio, dénommée " papillote ", devrait lui permettre d'acquérir sur le long terme des principes de comportements simples et efficaces pour perdre du poids progressivement, ne pas en reprendre et se sentir bien dans sa peau. À noter que cette méthode a été testée par 27 ans de pratique a-t-il confié. Quelles sont les 4 règles de la méthode " Papillote " ? 1) Ne pas se resservir. 2) Manger uniquement pendant les repas. 3) Marcher 30 minutes par jour. 4) Ne jamais être seul(e) à la maison. Ces 4 règles sont simples et doivent être respectées à la lettre. Aucun écart n'est autorisé. Il ne faut pas " essayer de ", " limiter " ou " éviter ", mais suivre rigoureusement l'ensemble de ces 4 consignes, et systématiquement tous les jours ! L'enfant doit certes être aidé par ses parents, mais doit aussi bien comprendre les règles et l'impossibilité d'y déroger. En contrepartie, aucun aliment n'est interdit, ni inversement imposé. Petites explications complémentaires Marcher est l'activité la plus naturelle de l'enfant. Il doit donc cumuler un minimum de 30 minutes de marche par jour. En parallèle, il peut regarder la télé ou faire des jeux sur l'ordinateur, à discrétion de ses parents, évidemment. Le repas est un moment pendant lequel l'enfant est assis, à une table, avec des couverts et avec quelqu'un d'autre à côté de lui. Tout aliment, quel qu'il soit (même une barre chocolatée), qui a été désiré en grignotage (et qui n'a donc pas été consommé puisque le grignotage n'est pas autorisé), doit être proposé au dessert du repas suivant. Le goûter ne comporte qu'un seul aliment, qui peut être une viennoiserie, un sachet individuel de chips, un yaourt, une boisson sucrée... Toute boisson sucrée doit être considérée comme un aliment solide. Les parents ne doivent plus prendre d'apéritif entre amis ou en famille. Ce moment de l'apéritif est un véritable piège pour l'enfant. Et même s'il n'y a que des radis, ce grignotage juste avant le repas modifie son appétit. Les parents doivent rendre ce service à leur enfant. L'autre contrainte pour les parents est souvent de faire en sorte qu'il ne soit plus seul à la maison. En conclusion, parents et enfants sont impliqués et c'est ensemble qu'ils gagneront une perte de poids et qu'ils savoureront un nouveau bien-être. À " La méthode papillote. Pour les enfants qui ont des kilos en trop ", Vincent Boggio, éditions Odile Jacob. Isabelle Eustache
min
Où aller et comment voyager avec bébé ?
Parents ou grands-parents peuvent avoir l'idée d'emmener bébé en voyage avec eux. Voici les conseils de la Société francaise de pédiatrie. Où est-il préférable d'aller ? Quelles précautions ? Et autres astuces pour le confort et la sécurité de l'enfant. Où partir en voyage avec bébé ? - Privilégiez les destinations à climat tempéré, surtout jusqu'à l'âge de 18 mois, afin de diminuer les risques de déshydratation. - Les destinations lointaines ne sont à envisager qu'à partir de 2 ou 3 ans, et sous réserve de trois conditions : 1. Éviter les endroits où les vaccins sont obligatoires 2. Éviter ceux où sévit le paludisme 3. Éviter les destinations à risque de gastro-entérites. - Malgré tout, en cas de destinations lointaines, il faut vérifier la mise à jour du calendrier vaccinal bien avant le départ. - Une consultation est obligatoire avant de partir pour un pays en voie de développement. L'exigence ou la faisabilité de certaines vaccinations seront évaluées en fonction de l'âge de l'enfant (vaccin contre la fièvre jaune, typhoïde, hépatite A). - Enfin, il est préférable d'éviter les destinations avec un décalage horaire qui risque de perturber le rythme du bébé, et sinon, d'éviter les décalages de plus de 3 heures. Comment partir avec un bébé ? - Le train est l'idéal, c'est confortable et reposant pour les parents. La climatisation accélérant la déshydratation, il faut prévoir d'hydrater l'enfant régulièrement. - La voiture est un moyen de transport courant, qui nécessite un siège auto adapté à l'âge de l'enfant et un pare-soleil. La plupart des objets doivent être rangés dans le coffre en cas de freinage brusque. - Un bébé peut prendre l'avion à partir de 3 semaines, excepté en cas d'otite. Il est important de donner à boire à l'enfant au moment du décollage et de l'atterrissage afin de favoriser l'entrée et la sortie d'air de ses oreilles. Il est généralement nécessaire de couvrir l'enfant en raison de la climatisation. Tout comme en train ou en voiture, l'enfant doit être régulièrement hydraté en avion. Bébé voyage, les indispensables à emporter Le carnet de santé. Les ordonnances en cas de traitement médical. Une trousse de secours (thermomètre, pansements, désinfectant, pince à échardes, désinfectant oculaire, comprimés pour stériliser les biberons, paracétamol -type doliprane- contre la fièvre). Des sachets de réhydratation pour pouvoir réagir très rapidement en cas de déshydratation. Un emballage thermos et une bouteille d'eau minérale ou de source pour parer à un coup de chaleur. Une protection solaire d'indice élevé pour les enfants de plus de 6 mois. Un chapeau ou casquette. De la Biafine en cas de rougeur. Un produit anti-moustiques et, selon la destination, une moustiquaire. Isabelle Eustache
2 min
Les jouets, des nids à microbes ?
A l'école, à la crèche, chez des amis ou chez le médecin les jouets passent de mains en mains et de microbes en microbes par la même occasion... Quelle attitude adopter? Interdire ou quelques précautions suffisent ? microbes grouillent dans leurs salles d'attente: chaque patient apporte avec lui son lot de bactéries et de virus. Selon une récente étude, les salles d'attente des pédiatres et en particulier les jouets qui s'y trouvent seraient de véritables bouillons de culture. Parmi les plus connus, on retrouve par exemple les virus responsables du rhume, de la grippe, de la bronchiolite ou encore de la grippe intestinale. Une raison valable pour interdire à vos bambins de s'amuser avec ces jouets? Non, ceux-ci sont très importants, ils permettent à votre enfant de ne pas voir le temps passer et de ne pas penser au rendez-vous qui l'attend. Pour éviter que vous ne vous crispiez dès que votre enfant touche l'un de ces jouets, voici quelques précautions qui permettent de limiter les risques de contagion. Ne venez pas les mains vides: une bonne alternative aux jouets du pédiatre est d'amener... les vôtres! Présentez de préférence à votre enfant les jouets aux surfaces lisses. Ceux-ci se désinfectent plus facilement. A l'inverse, évitez les jouets composés de petites pièces, les jouets en tissu et les peluches. Assurez-vous qu'il ne mette pas les jouets en bouche. Lavez les mains de votre enfant juste après son rendez-vous. Pensez aussi aux autres enfants et lavez lui les mains avant d'aller chez le médecin. Evitez de venir avec plusieurs enfants à la consultation. Des contacts qui renforcent le système immunitaire
1 min
Grossesse : le congé parental d'éducation
Après la naissance d'un enfant ou à l'arrivée d'un enfant adopté, la loi autorise le père ou la mère à prendre un congé parental d'éducation. Vous pouvez ainsi vous consacrer totalement ou partiellement à votre enfant pendant un, deux ou trois ans.
2 min
L’activité physique protège du cancer de l’endomètre
Si l’activité physique protège les femmes du cancer de l’endomètre, la sédentarité, comme le fait de passer de longues heures assise, augmente inversement le risque de cancer de l’endomètre. Reste à savoir dans quelle proportion et quel est le niveau d’activité physique idéal à atteindre.
1 min
Choisir un soutien-gorge
Les boutiques spécialisées, tout comme les rayons lingeries des moyennes et grandes surfaces ne se cachent plus. Au même titre que n'importe quel produit, les vitrines s'affichent, voire racolent. Il ne faut pas pour autant sacrifier le maintien et le confort pour la mode. Les seins sont fragiles, ils ne faut pas les malmener au quotidien ni lors des activités sportives. Voici votre guide d'achat soutien-gorge. L'indispensable soutien-gorge! La fragilité des seins est réelle et tout dommage irréversible. En effet, ils ne contiennent pas de muscle. Aussi, s'ils sont mal soutenus ou s'ils subissent des mouvements brutaux, les fibres qui les constituent se distendent et la poitrine s'affaisse de facon définitive. Il est donc impératif de porter quotidiennement un soutien-gorge bien adapté. Et lors d'une pratique sportive, de recourir à un soutien-gorge spécial. Conseils de base pour bien choisir un soutien-gorge Il est toujours recommandé d'essayer un soutien-gorge avant de l'acheter. Oubliez donc les achats par correspondance. Un bon soutien-gorge maintient bien la poitrine, mais ne la comprime pas. Il ne laisse donc aucune marque sur la peau, tant au niveau des épaules que du dos. Misez toujours sur le confort. Avant de vous laissez emporter par la coquetterie, souvenez-vous que vous allez le porter toute la journée ! La taille du soutien-gorge se définit par le tour de dos (85, 90, 95...) et la profondeur du bonnet (A, B, C...). Sachez que plus ces deux valeurs seront adaptées à votre morphologie, plus votre poitrine sera mise en valeur. Les bretelles élastiques offrent le plus de confort et de souplesse, à condition de bien les régler et de les réajuster très régulièrement. Evitez les brassières (à moins d'avoir des petits seins) car elles ne soutiennent pas suffisamment. De la même facon, renoncez aux matières très extensibles (lycra, élasthane...). En ce qui concerne les armatures, d'un côté elles apportent davantage de soutien, d'un autre, un peu moins de confort. La seule règle à respecter est de veiller à ce qu'elles ne gênent pas la poitrine, ni ne la blessent. Parallèlement, changer souvent de forme varie les éventuels points d'appui. Si votre poitrine est lourde, misez impérativement sur le maintien. Ainsi, les formes classiques sont mieux adaptées que les balconnets. Les bonnets doivent être bien englobant et les bretelles larges. Poitrine, sport et soutien-gorge Il existe des gammes de soutiens-gorge adaptés pour le sport. Leur objectif est de limiter l'amplitude des mouvements des seins, sans les comprimer pour autant. En règle générale, ils ne contiennent pas d'armatures afin de ne pas blesser, les bretelles sont larges et non réglables pour optimiser le soutien, leur matière permet d'évacuer rapidement la transpiration (souvent majoritairement en coton). Les dos en X ou en Y sont intéressants car ils offrent une meilleure liberté de mouvements. Là encore, l'essayage est très important. Profitez-en pour réaliser quelques mouvements. Au final, vous devez oublier que vous en portez un ! Isabelle Eustache
3 min
Les déserts médicaux : agir ou subir ?
La lutte contre les déserts médicaux constitue l’une des priorités du ministère de la Santé dont le plan d’actions « Pacte territoire santé », annoncé en décembre dernier, a pour objectif d’enrayer ce phénomène qui ne cesse de prendre de l’ampleur. La Mutualité française a, depuis longtemps, décidé d’agir en favorisant l’accès aux soins grâce aux centres de santé mutualistes.
3 min
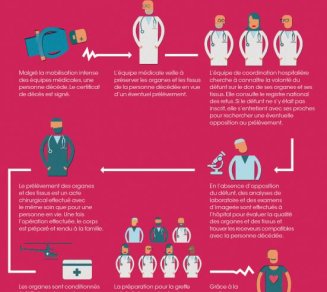
Don d'organes, mode d'emploi
Don d'organes, mode d'emploi Source: Agence de la Biomédecine - www.dondorganes.fr Qui peut bénéficier d'un don d'organes ? Pour bénéficier d'une greffe d'organes ou de tissus, les malades sont inscrits par leur médecin et leur établissement de santé sur la liste nationale d’attente gérée par l’Agence de la biomédecine. L'attribution des organes dépend des priorités médicales et d'un certain nombre d'autres critères (distance entre le centre de prélèvement et le centre de greffe,...). Certains patients de la liste d’attente sont prioritaires : les enfants, les receveurs dont la vie est menacée à très court terme, les receveurs pour lesquels la probabilité d’obtenir un greffon est très faible du fait de caractéristiques morphologiques ou immunogénétiques particulières. Dans quels cas ne prélève-t-on pas les organes ? Certains défunts, pour lesquels un prélèvement est envisagé se révèlent être non prélevables pour des raisons médicales ou logistiques. Pour d’autres, le prélèvement est refusé du fait du refus du défunt qui s’était inscrit de son vivant sur le registre national des refus ou dont l'opposition a été exprimée par ses proches. Actuellement, près d’un prélèvement sur deux ne peut avoir lieu soit par refus soit pour cause médicale. Qui sont les proches qui seront consultés par les médecins ? Par « proches », on entend la famille, le conjoint, le partenaire de PACS ou toute autre personne vivant en grande proximité avec le défunt. La consultation des proches sur le don d’organes est réalisée par l’équipe de coordination hospitalière du prélèvement, peu après l’annonce du décès par le médecin réanimateur de l’hôpital. Quelles sont les étapes du don à la greffe ? Lorsqu'un prélèvement est possible, chaque minute compte. Chacun sait ce qu’il doit faire. Cette coordination entre les acteurs est indispensable pour que les organes qui ont pu être prélevés soient greffés dans les meilleures conditions. C’est une chaîne de vie : la chaîne du don à la greffe. Pour en savoir plus: www.dondorganes.fr
min
L’activité physique contre la maladie
Bientôt, les médecins traitants pourront prescrire de l’activité physique aux patients atteints d’affections de longue durée (ALD). Bouger constitue en effet un élément efficace de la prise en charge de nombreuses maladies. C’est aussi l’un des meilleurs moyens de les prévenir. Le point avec deux experts, les professeurs Martine Duclos et François Carré. « Prendre un chien. » C’est ce qu’a déjà écrit, sur l’ordonnance destinée à l’un de ses patients, le Pr François Carré, cardiologue et physiologiste de l’exercice musculaire à l’hôpital Pontchaillou de Rennes. Caniche ou lévrier, peu importe. L’essentiel réside dans l’obligation de sortir quotidiennement l’animal, de marcher régulièrement pour le contenter. Bref, de bouger. Le médecin aurait pu se contenter de conseiller à son patient de se mettre au sport mais, assure le Pr Carré, « le fait de le prescrire rend les choses plus officielles et leur confère plus de poids ». Combattre les idées reçues Le sport sur ordonnance ? L’idée est déjà expérimentée depuis quelques années à Strasbourg, Rennes, Clermont-Ferrand ou encore Biarritz. Bientôt, tous les médecins traitants pourront à leur tour prescrire de l’activité physique. C’est le sens de l’amendement déposé par quatre députés et adopté, dans le cadre du projet de loi relatif à la modernisation du système de santé, le 27 novembre dernier par l’Assemblée nationale. Concrètement, les patients recevront une ordonnance leur permettant de se tourner vers une structure habilitée à prendre en charge des malades dans une optique de sport-santé. « Il s’agit d’une excellente mesure », se félicite le Pr Martine Duclos. Pour la chef du service de médecine du sport au CHU de Clermont-Ferrand, « prescrire de l’activité physique est un acte fort. Cela permet de lever les freins que pourrait avoir le patient qui associe souvent le fait de bouger à un risque d’infarctus, de fatigue… Beaucoup pensent que l’activité physique n’est pas recommandée chez une personne qui serait déjà éprouvée par la maladie, ou que seuls les médicaments sont nécessaires pour traiter des pathologies graves. Autant de fausses idées que la reconnaissance de cette prise en charge par le législateur va contribuer à combattre. » Accoler sur une même ordonnance sport et médicaments revient, de surcroît, à conférer à ces deux approches thérapeutiques une même importance. « Il s’agit de deux approches plus que complémentaires, confirme le Pr Duclos. Dans le cadre d’une pathologie, il faut souvent penser à l’activité physique ou sportive et, d’une façon générale, aux modifications du mode de vie – avant de se tourner vers les médicaments. » 10 millions de candidats potentiels La loi encadre les cas dans lesquels l’activité physique pourra être prescrite. Seuls les malades souffrant d’affections de longue durée (ALD) bénéficieront de cette mesure, ce qui représente près de 10 millions de personnes atteintes de cancers, maladies coronaires, sclérose en plaques (SEP) ou diabète. Pour toutes ces maladies, preuve est faite de l’intérêt de bouger. C’est le cas des cancers du sein et du côlon, pour lesquels les risques de récidive reculent de 40 à 50 % lorsqu’on pratique régulièrement une activité physique. Il est même recommandé de commencer dès le diagnostic posé pour diminuer les effets secondaires de la chimiothérapie et la fatigue qui persiste parfois des années après l’arrêt du traitement. « Les avantages de l’activité physique ou sportive sont également observés après un infarctus du myocarde : les risques de récidive peuvent être divisés par deux », avance le Pr Duclos. Chez les patients souff rant de diabète de type 2 ou d’hypertension artérielle, le traitement médicamenteux peut parfois être allégé grâce à une pratique sportive régulière. Et dans la prise en charge de l’obésité, le sport permet de maintenir la perte de poids sur le long terme. « Plus largement, l’activité physique fait partie de la prise en charge de presque toutes les maladies, en particulier celles liées à notre mode de vie », assure la chef de service. Jamais trop tard pour commencer Faudrait-il alors étendre la possibilité de prescrire du sport sur ordonnance à toutes les pathologies, voire en prévention ? Ce serait aller trop loin, estime Martine Duclos. « On ne peut pas se substituer à la volonté des patients, mais il reste important d’informer dès l’école primaire de l’importance de bouger. » Une sensibilisation précoce serait d’autant plus urgente que seuls 10 % des enfants atteignent les recommandations (une heure d’exercice physique par jour), contre 30 à 40 % des adultes (trente minutes quotidiennes). Or un enfant actif a plus de chances de le rester à l’âge adulte. En d’autres termes, « le mode de vie est impulsé dès l’enfance ». Il ne faut donc pas attendre d’être malade pour bouger. Car si l’activité physique aide à soigner de nombreuses maladies, elle est encore plus efficace en prévention primaire, c’est-à-dire pour éviter que les maladies n’apparaissent. « Quel que soit l’âge, il n’est jamais trop tard pour s’y mettre, souligne le Pr Carré. Cela peut prendre diverses formes : marche, natation, mais aussi vélo, jardinage, tâches domestiques ou promenade du chien. L’essentiel, c’est de lutter contre la sédentarité qui cause davantage de morts dans le monde que le tabac. » La pratique quotidienne de vingt à trente minutes d’exercice à un niveau d’essoufflement modéré suffit ainsi à faire baisser le risque de développer de multiples affections (cancers, dépression…). Avis d'expert « On parle de sport sur ordonnance, mais il est préférable de conseiller l’activité physique au sens large. Le sport n’est qu’un type d’activité physique très structurée, avec ses règles, parfois contraignantes, et une notion de performance. L’essentiel est de se remuer, peu importe que l’effort soit encadré. » Pr Martine Duclos, chef du service de médecine du sport au CHU de Clermont-Ferrand.
5 min
Trier ses médicaments : un geste éco-santé
Il nous est conseillé de faire régulièrement le ménage dans nos médicaments pour écarter les produits périmés et éviter les accidents. Rapportées chez le pharmacien, les boîtes seront reprises par l’association Cyclamed, puis détruites. En 2014, plus de 12 000 tonnes de médicaments ont été collectées. Pensez à sortir régulièrement de votre armoire à pharmacie les médicaments qui ont dépassé la date de péremption ainsi que tous ceux qui, une fois entamés, se conservent peu de temps : collyres, certains sprays et collutoires, sirops qui cristallisent... Vous éviterez les risques de confusion médicamenteuse. Pourquoi rapporter ses médicaments à la pharmacie ? Tous les médicaments, périmés ou non, ainsi que les contenants vides qui peuvent conserver des traces du produit (inhalateurs), ne doivent pas être jetés dans une poubelle et encore moins dans les toilettes ou les éviers. Ils polluent l’eau, les sols, et sont susceptibles de perturber le fonctionnement des stations d’épuration. La solution : les rapporter dans une pharmacie, à l’exception des seringues, qui pourraient représenter un risque pour le personnel officinal. Ils sont ensuite traités par le réseau Cyclamed, un éco-organisme qui brûle la totalité des produits récupérés et les transforme en électricité et en chaleur. En revanche, quels sont ceux que l’on peut conserver ? Après avoir bien vérifié les dates de péremption, il est recommandé de conserver les médicaments qui sont utilisés régulièrement ou de façon plus espacée, comme le paracétamol, les corticoïdes pour les allergies, la crème pour les brûlures ou les courbatures, les antihistaminiques, les désinfectants, etc. Un échange avec le médecin ou le pharmacien peut aider à déterminer ce qu’il est important de garder chez soi. Importance de la collecte En 2014, 12 056 tonnes de médicaments non utilisés (MNU) ont été collectées par les pharmacies françaises, soit une hausse de 1,7 % par rapport à 2013. Cette augmentation s’explique par une implication plus forte des citoyens et des pharmaciens. Huit Français sur dix déclarent déposer leurs MNU chez le pharmacien. Ce sont les seniors et les femmes qui sont parmi ceux qui rapportent le plus de médicaments. En savoir plus www.cyclamed.org
2 min
Plus de 500 centres de santé ouverts à tous
Médecine générale, gynécologie, dermatologie… La Mutualité Française met à votre disposition plus de 500 centres médicaux et polyvalents. Dans leur cahier des charges, des soins de qualité en tiers payant, mais aussi de la prévention. Si l’histoire des centres de santé remonte au XVIIe siècle et aux premiers dispensaires, leur essor date véritablement des années 1960. C’est à cette période qu’est planifi é le développement des centres de santé en permettant notamment à des sociétés mutualistes de les gérer. À l’époque, l’offre de soins est assez faible et inégalement répartie. Les mutuelles créent donc de nouveaux centres médicaux avec, pour principe, d’accueillir tous les publics, sans discrimination. Cette préoccupation se traduit par un accès à des soins de qualité le plus large possible en termes géographiques et par l’application de conditions financières avantageuses. Ces centres pratiquent des tarifs conventionnés (sans dépassement d’honoraires – secteur 1), le tiers payant et proposent des tarifs maîtrisés pour les actes mal remboursés par la Sécurité sociale, comme les soins dentaires. Pluridisciplinarité Aujourd’hui, le réseau national des centres de santé mutualistes (RNCSM) compte 53 centres médicaux et polyvalents, 472 centres dentaires qui couvrent quasiment tout l’Hexagone, 373 centres d’audition et 23 centres de soins infirmiers (par tradition majoritairement implantés dans les zones rurales). Au total, ces espaces regroupent quelques 1 000 médecins, 1 700 chirurgiens dentistes, 400 audioprothésistes et 130 infirmiers. Autre atout : les centres médicaux offrent une large palette de spécialités. Gynécologie, dermatologie, allergologie, radiologie, rhumatologie, cardiologie, pédiatrie, ostéopathie… autant de disciplines accessibles à des tarifs et dans des délais bien meilleurs que ceux généralement pratiqués par la médecine de ville classique. Deux arguments de poids si l’on en croit une enquête de l’Institut de recherche et documentation en économie de la Santé (Irdes), publiée en juin 2014. Selon cette étude, 17,1 % des Français déclarent avoir renoncé à des soins à cause des délais d’attente pour obtenir un rendez-vous dans certaines spécialités (ophtalmologie…), tandis qu’ils sont 25,7 % à mettre en avant la problématique du coût. Les renoncements, dans ce dernier cas, concernent surtout l’optique et le dentaire, précise l’enquête. C’est là que l’offre mutualiste, notamment en matière de soins dentaires, prend tout son sens. Si les centres dentaires proposent principalement soins courants et prothèses, un tiers d’entre eux pratique également l’orthodontie et un quart, l’implantologie. Prise en charge globale Dans un contexte où l’exercice regroupé est recherché, les centres de santé ont un avantage sur les nouvelles structures pluridisciplinaires qui voient le jour depuis un peu plus d’une décennie, à l’instar des maisons de santé : leur antériorité. De fait, la coopération pluri-professionnelle y est bien rodée. Ce qui permet une prise en charge globale du patient avec, par exemple, la mise en place d’un suivi et de projets thérapeutiques décidés en équipe pour ceux qui souffrent de maladies chroniques (diabète, insuffisance cardiaque ou rénale, hypertension…). Leur parcours est consigné dans un dossier médical unique, disponible à tout moment. Ce principe de partage entre professionnels répond également à l’une des missions premières des centres de santé : la prévention. Pionniers en la matière, les centres de santé s’impliquent depuis toujours dans la promotion de la santé, tant à titre individuel que collectif : éducation à la santé (vaccination, hygiène buccodentaire…), actions de dépistage (cancer du sein, risques cardiovasculaires, caries…) et suivi des patients chroniques font partie de l’arsenal préventif. Leur mission est facilitée par leur grande proximité avec les populations environnantes. La garantie pour celles-ci d’obtenir des réponses adaptées à leurs besoins. Et surtout de conserver une permanence des soins dits de « premier recours », qui n’exclut aucun public. En savoir plus Pour trouver le centre de santé mutualiste le plus proche de chez vous, rendez-vous sur : www.centres-sante-mutualistes.fr
4 min
Audition : agir avant qu’il ne soit trop tard
Les dégâts occasionnés par les traumatismes sonores sont souvent irréversibles et les conséquences aussi pénibles que définitives. Pour éviter perte d’audition, hyperacousie ou acouphènes, un seul mot d’ordre : la prévention.
4 min
Vrai-faux : les pieds, ces malmenés
Les pieds ont aussi leur Journée nationale. Cette année, ce sera le 9 juin. C’est vrai qu’ils ne déméritent pas : ils endurent au minimum 5 000 à 6 000 pas chaque jour. Et selon l’Union française pour la santé du pied (UFSP), 65 % des Français se plaignent de douleurs aux pieds. Ce qu’il faut savoir. Les chaussures à talon sont les pires ennemies des pieds Faux : Jusqu’à 5 cm, les talons se portent facilement au quotidien, surtout s’ils sont larges. En revanche, évitez les talons de 8 ou 9 cm de haut car ils peuvent générer des troubles de l’équilibre et des articulations. Les mauvaises odeurs sont dues à la transpiration Vrai : Enfermés toute la journée, les pieds transpirent. L’humidité stagne et peut provoquer mycoses, verrues et mauvaises odeurs. Une fois lavés et séchés, les pieds n’ont pas d’odeur. Les odeurs nauséabondes proviennent donc souvent des chaussures elles-mêmes. Pensez à en nettoyer l’intérieur régulièrement en le tamponnant avec un coton très légèrement imbibé d’alcool à 70 °C. Et rangez-les dans un endroit aéré. Les ampoules sont bénignes Faux : L’ampoule n’est pas anodine car c’est une brûlure. Si elle s’infecte, elle peut dégénérer très vite, surtout chez les diabétiques. Certains signes peuvent alerter : une zone enflée, rouge et douloureuse qui s’étend autour de la cloque, des écoulements, voire, dans les cas extrêmes, de la fièvre. Le pied gonflé en fin de journée est banal Vrai et faux : Il est normal que vos pieds gonflent en été, car la chaleur augmente la rétention d’eau. En revanche, l’hiver, si vos pieds gonflent, cherchez les responsables : des problèmes de retour veineux, des chaussures étroites, une mauvaise posture, une source de chaleur diffusée près du sol ou une alimentation trop riche en sel favorisant la rétention d’eau. L’hallux valgus concerne en majorité les femmes Vrai : L’hallux valgus est une déformation de l’os situé derrière le gros orteil, qui bifurque vers l’extérieur. Il concerne essentiellement les femmes. Le facteur héréditaire joue un grand rôle dans l’orientation de cet os : si les femmes de votre famille s’en plaignaient, surveillez-le. Évitez de toute façon les chaussures étroites, qui compriment vos orteils, et les collants trop serrés, pour la même raison. L’hallux valgus se soigne très bien en chirurgie ambulatoire.
2 min
Le cancer colorectal : prévenir pour le guérir
Le cancer colorectal est l’un des plus fréquents et des plus meurtriers après 50 ans. Heureusement, lorsqu’il est détecté assez tôt, les chances de guérison augmentent considérablement. Grâce notamment au dépistage organisé, la mortalité a diminué de 21 % en vingt ans. À vous d’agir ! Une maladie qui nous concerne tous Le cancer colorectal touche tout le monde, hommes et femmes. S’il ne survient dans 95 % des cas qu’après 50 ans, il est malgré tout très fréquent. Avec 42 000 nouveaux cas chaque année, il est celui qui atteint le plus de personnes après les cancers du sein et de la prostate. Le cancer colorectal est aussi le plus meurtrier après le cancer du poumon. Le meilleur moyen de se protéger ? Le dépistage ! Le stade auquel la maladie est détectée, puis prise en charge, est crucial pour vaincre le cancer. Diagnostiqué au stade IV, le dernier, le taux de survie au cancer colorectal n’est que de 5 %. Mais repéré au stade I, ce taux monte… à 94 % ! D’où l’importance d’effectuer des dépistages réguliers entre 50 et 74 ans, la tranche d’âge jugée à risques pour ce cancer. Chez les personnes dépistées, ce cancer se guérit, dans 9 cas sur 10. En France, ce dépistage est organisé à l’échelle nationale, avec une efficacité prometteuse grâce à l’utilisation du nouveau test immunologique. Une démarche simple et gratuite Grâce au dépistage du cancer colorectal, vous recevez, à partir de 50 ans, une invitation pour réaliser un test de dépistage, à renouveler tous les 2 ans. Pris en charge par l’Assurance Maladie, ce test à réaliser chez soi, avec l’accord préalable de votre médecin traitant, est gratuit. Il consiste à détecter la présence éventuelle de sang dans les selles. Parlez-en avec votre médecin traitant ! Les symptômes qui doivent alerter Signalez toujours à votre médecin traitant les symptômes suivants : présence de sang rouge ou noir dans les selles ; troubles du transit (diarrhée, constipation inhabituelles) ; douleurs abdominales(surtout après 50 ans) ; amaigrissement inexpliqué. La prévention passe aussi par une bonne hygiène de vie Si un facteur héréditaire est en cause dans 5 % des cas, les risques de cancer colorectal peuvent surtout être réduits grâce à une bonne hygiène de vie : avoir une alimentation équilibrée (éviter les graisses et favoriser les aliments riches en fibres, notamment les fruits et les légumes), faire de l’exercice physique régulièrement, ne pas fumer et limiter sa consommation d’alcool. Dr Gaël Deplanque, chef du service oncologie à l’hôpital Paris Saint-Joseph.
min
AVC : des traitements efficaces à condition d’agir vite
Près de 130 000 Français seraient chaque année victimes d’un accident vasculaire cérébral. L’AVC frapperait ainsi une personne toutes les quatre minutes, avec des séquelles au mieux légères, au pire irréversibles. Le Pr Mathieu Zuber, neurologue, et le Dr Stéphane Bourgeois, médecin urgentiste, nous donnent toutes les clefs pour intervenir à temps.
3 min
Arthrose : chez les quadras aussi !
L’arthrose n’est pas qu’une maladie liée à l’âge. Des facteurs comme le surpoids, l’hérédité ou la sédentarité peuvent déclencher une arthrose avant 40 ans. Le point avec le Pr Patrice Fardellone, chef du service de rhumatologie du CHU d’Amiens. L'arthrose, maladie du vieillissement ? Pas seulement. Si cette maladie qui conduit à une destruction du cartilage des articulations se manifeste généralement après 50 ans, elle peut néanmoins se déclarer plus tôt. « Il arrive que des personnes qui ont connu des traumatismes à répétition(entorses, fractures…) développent une arthrose entre 30 et 40 ans », précise le Pr Patrice Fardellone, chef du service de rhumatologie du CHU d’Amiens. D’une manière générale, une pratique sportive intensive peut faire le lit d’une arthrose précoce. Autre facteur de risque, l’hérédité. « Il existe des familles à arthrose, dont les membres présentent des cartilages plus fragiles », confirme le Pr Fardellone. De même, des gènes sont en cause dans la survenue de certaines dysplasies, ces malformations d’une hanche, d’un pied ou de toute autre partie du corps, à même d’entraîner, là encore, une arthrose précoce. L'ennemi : le surpoids La principale cause reste cependant le surpoids. « Il induit davantage de contraintes sur les articulations et, à ce titre, multiplie les risques d’entorse. Mais, surtout, le tissu graisseux produit des adipokines, des protéines qui abiment le cartilage », détaille le Pr Fardellone. Il est donc impératif de surveiller son poids, plus encore avec l’âge. « Quelques kilos perdus peuvent changer radicalement la façon dont l’arthrose est vécue. » Pratiquer une activité physique régulière est également indispensable pour mobiliser et renforcer les articulations, « à la condition de respecter ses propres limites et de se contenter parfois d’efforts modérés », conseille le Pr Fardellone. Le saviez-vous ? Les moyens de la soulager Face à un diagnostic d’arthrose précoce, il convient de tout mettre en oeuvre pour retarder son évolution et repousser le moment où l’articulation lésée devra être remplacée par une prothèse. Cela peut passer par le recours ponctuel à une canne de marche pour épargner la hanche, la mise en place de semelles visant à répartir différemment les pressions ou encore par le port d’une orthèse de repos pour soulager le pouce. Il existe également des traitements médicamenteux, comme des injections d’acide hyaluronique (bientôt déremboursées), de plasma enrichi en plaquettes (une technique en cours d’évaluation non prise en charge) ou des infiltrations de corticoïdes. Quant aux anti-arthrosiques d’action lente, l’Assurance maladie ne les rembourse plus depuis mars 2015. Enfin en cas de douleur, les antalgiques et les anti-inflammatoires peuvent aider, mais leur consommation doit rester modérée.
2 min
Tabagisme passif : des effets sur le comportement des enfants
L’exposition précoce au tabac serait à l’origine de troubles du comportement chez les enfants. C’est en tout cas ce que démontre une étude menée par des chercheurs de l’Inserm auprès de 5 200 élèves du primaire.
1 min
Compléments alimentaires : pourquoi il faut être prudent
Selon leurs partisans, ils seraient bénéfiques sur bien des plans : mémoire, fatigue, concentration… Dans la plupart des cas, les compléments alimentaires sont pourtant inutiles, voire délétères. Un adulte sur cinq et un enfant sur dix ont consommé, dans l’année, des vitamines, des minéraux ou un autre de ces nombreux produits vendus au rayon « compléments alimentaires ». Si l’on en croit la dernière étude sur les consommations alimentairesindividuelles réalisée par l’Agence nationale de sécurité sanitaire de l’alimentation, de l’environnement et du travail (Anses), les Français sont friands des suppléments nutritionnels censés redonner un coup de fouet avant l’hiver, doper la mémoire, améliorer la concentration, etc. Mais si les promesses sont belles, la réalité, elle, est nettement plus sévère. De rares indications « De façon prouvée, les substances qu’ils contiennent sont importantes pour le bon fonctionnement de l’organisme », reconnaît le Dr Mathilde Touvier, épidémiologiste de la nutrition et chercheur à l’Inserm. « Manquer de magnésium ou de vitamine C fait le lit de la fatigue chronique. Le phosphore et les Oméga 3 sont essentiels à une bonne activité cérébrale. Pour autant, pas besoin de compléments alimentaires : une alimentation équilibrée est largement suffisante pour couvrir nos besoins. » Les situations qui justifient une prescription restent peu nombreuses : acide folique (vitamine B9) pour les femmes enceintes, fer pour celles aux règles abondantes, ou encore vitamine D pour une partie de la population… En parler à son médecin Dans tous les cas, il est indispensable d’en parler avec son médecin traitant, seul apte à juger de l’intérêt d’une cure. Outre une dépense inutile, il pourra vous éviter de mettre votre santé en danger. « Il plane de grosses incertitudes sur les effets à long terme des compléments alimentaires. Ils pourraient être associés à des risques accrus de cancers ou de maladies cardiovasculaires », met en garde le Dr Touvier. Le saviez-vous ? Les compléments alimentaires n’ont guère de raison d’entrer dans le régime alimentaire des enfants. « En réalité, il n’existe qu’une seule indication pour tous les enfants et les adolescents : la vitamine D », souligne le Pr Patrick Tounian, chef du service de nutrition pédiatrique à l’hôpital Trousseau (Paris). On pourrait y ajouter la vitamine K pour les nouveau-nés exclusivement allaités, ou le fluor pour ceux dont le risque carieux est élevé. « Dans tous les cas de figure, le recours aux compléments alimentaires est totalement injustifié en dehors d’une situation pathologique ».
2 min
Monture de lunettes: comment bien la choisir
Si le choix d’une monture de lunettes est bien sûr une question d’esthétique, il influe également sur le type de verres correcteurs que vous pouvez porter. Avec Ligne claire, la plateforme téléphonique d’information et de conseil santé/social de La Mutuelle Générale, découvrez tout ce que vous devez savoir pour faire votre choix de monture optique en toute connaissance de cause.
2 min
Problèmes de thyroïde : quand faut-il s’inquiéter ?
Fatigue, prise de poids, constipation… Nombre de maux d’apparence banale peuvent être les signes d’un dysfonctionnement de la thyroïde. Zoom sur les symptômes qui doivent vous conduire à consulter avec le Pr Jean-Louis Wémeau, chef du service d’endocrinologie du CHRU de Lille. Votre gorge abrite un papillon étonnant, juste en dessous de la pomme d’Adam. En réalité, à cet emplacement se trouve la thyroïde, dont la forme évoque en effet un lépidoptère aux ailes déployées. Petite, cette glande endocrine, qui pèse une vingtaine de grammes, n’en régit pas moins tout l’organisme. Sa mission ? Secréter des hormones et, plus particulièrement, la triiodothyronine (dite T3) et la thyroxine (T4). Ensemble, ces hormones thyroïdiennes sont essentielles au bon équilibre de notre métabolisme. « Elles jouent un triple rôle, explique le Pr Jean-Louis Wémeau, chef du service d’endocrinologie du CHRU de Lille. D’abord, elles maintiennent la production de chaleur. De ce point de vue, la thyroïde est un peu le thermostat de l’organisme. Les hormones sont également indispensables à la croissance. Enfin, elles régulent l’activité des tissus et des organes. » Revers de la médaille, lorsque la machine se dérègle et que la thyroïde fonctionne trop peu ou, au contraire, s’emballe, les conséquences peuvent être nombreuses et prendre des formes aussi banales que variées. Du froid au chaud Lorsqu’elle tourne en sous-régime, on parle d’hypothyroïdie. La production d’hormones diminue, voire cesse totalement. Si ce phénomène ne s’accompagne pas toujours de symptômes, certaines manifestations peuvent toutefois mettre la puce à l’oreille. « Avec l’hypothyroïdie, l’organisme fonctionne au ralenti, souligne le Pr Wémeau. Les systèmes cardiaque et digestif sont surtout affectés, ce qui se traduit par de la bradycardie (rythme cardiaque trop lent, ndlr) et de la constipation. » La fatigue s’installe, la motivation vient à manquer, la mémoire nous trahit… Bref, il faut davantage de temps pour effectuer des tâches quotidiennes. Même la libido peut en prendre un coup. La peau peut également changer d’aspect : elle s’assèche, s’épaissit et devient pâle. Et ce n’est pas tout : « Les gens ont souvent froid, se plaignent de crampes, grossissent un peu et voient leur taux de cholestérol augmenter alors qu’ils ne modifient pas leur régime alimentaire », indique l’endocrinologue. À l’inverse, quand la thyroïde s’emballe, tout s’accélère dans notre corps. Là encore, les manifestations du dérèglement ne sont pas systématiques. Mais lorsqu’elles existent, elles prennent, en quelque sorte, le contre-pied de celles de l’hypothyroïdie. « La peau est chaude, d’ailleurs vous avez toujours chaud, votre coeur bat trop vite, vous maigrissez et souffrez de diarrhées », résume le Pr Wémeau. D’autres signes sont parfois révélateurs. Il peut en effet arriver que l’hyperthyroïdie modifie le comportement. Stress, irritabilité, nervosité ou hyperactivité sont même fréquents quand la sécrétion d’hormones thyroïdiennes passe dans le rouge. Vous êtes alors clairement en surrégime. Prises de sang et imagerie Au vu de la diversité de ces signaux, pas facile d’incriminer la thyroïde avec certitude. C’est pourquoi, il est recommandé de consulter son médecin traitant quand ces désordres se manifestent. Si celui-ci soupçonne un problème thyroïdien, il commencera par palper la glande suspecte pour en vérifier le volume et la régularité. Trop grosse, elle révèle un goitre. Une surface irrégulière et bosselée signifie, quant à elle, la présence de nodules, des excroissances qui sécrètent parfois des hormones. Le praticien prescrira ensuite une prise de sang afin de doser la TSH, l’hormone produite par l’hypophyse pour réguler l’activité de la thyroïde. Le taux est faible ? Hyperthyroïdie en vue. Trop élevé ? Hypothyroïdie assurée. Souvent, un second examen sanguin est souhaitable pour affiner le diagnostic, notamment en ce qui concerne le dosage des hormones secrétées par la thyroïde. Dans la plupart des cas, ces analyses sont suffisantes pour affirmer l’existence d’un désordre thyroïdien. Mais il peut être parfois nécessaire d’en passer par un dosage d’anticorps, une échographie ou, parfois, par une scintigraphie pour évaluer, par exemple, la présence de nodules. Des traitements efficaces Si le diagnostic confirme une hypothyroïdie, le traitement visera à compenser le travail que ne fournit plus la thyroïde. « On prescrit de l’hormone T4 – la même que celle produite par la thyroïde – d’action douce et lente, indique le Pr Wémeau. Avec une prise quotidienne correctement dosée, le taux de TSH se normalise. Quand on a trouvé le bon dosage, on ne le change plus. Il suffit de vérifier tous les ans que le taux de TSH reste stable. » Inversement, en cas d’hyperthyroïdie, l’objectif est de freiner la surproduction d’hormones. Le traitement, cette fois, n’est pas à vie. La prescription court sur plusieurs mois. Dans environ 60 %, les médicaments permettent de guérir. En cas d’échec, le recours passera par un traitement à base d’iode radioactif ou par une intervention chirurgicale. Selon l’option retenue, il s’agit de détruire ou de retirer tout ou partie de la glande pour contrecarrer son emballement. Néanmoins, si le patient est difficilement opérable (sujet âgé, par exemple), des antithyroïdiens de synthèse pourront être utilisés. Avis d’expert Nodules : pas d’opération systématique Pour limiter le nombre d’ablations de la thyroïde consécutives à la découverte de nodules, les spécialistes recommandent de n’intervenir que sur les nodules cancéreux qui semblent inquiétants. On peut raisonnablement les reconnaître sur les données de l’examen clinique, de l’échographie ou, si nécessaire, après une biopsie. « Dans tous les cas, il est inutile d’évaluer les nodules les plus petits, mieux vaut repérer ceux qui dépassent 1 cm », assure le Pr Jean- Louis Wémeau.
6 min
Maladie : comment en parler ?
Parler de sa maladie fait du bien pour accepter, ne pas s’isoler et mieux guérir. Encore faut-il trouver la manière de le faire, voire en être capable. Les conseils du Dr Claude-Alain Planchon, spécialiste en médecine nucléaire, oncologue et président du groupe de parole Choix Vital, et de François Villa, professeur de psychopathologie à l’université Paris-Diderot. Tomber gravement malade représente un tel choc que les mots peuvent manquer pour l’exprimer, paraître inutiles, voire douloureux quand la situation est déjà très difficile. Pourtant, les médecins l’affirment et la majorité des malades le reconnaissent : parler de sa maladie fait du bien. Cela aide à accepter – et donc à se faire soigner –, à retisser du sens autour de cette « cassure », à évacuer les émotions négatives. « Colère, culpabilité, solitude, honte… Cela va mieux quand c’est dit. La parole coûte peu et participe à la pacification intérieure », assure le Dr Claude-Alain Planchon, oncologue à l’Hôpital américain de Paris et président du groupe de parole Choix Vital. Non exprimées, ces émotions naturelles peuvent procurer du stress et éloigner des proches au moment même où l’on a peut-être le plus besoin d’eux. « Parler permet de réduire l’exclusion causée par de longues hospitalisations », ajoute François Villa, psychanalyste et psychopathologue. La parole n’en est pas moins délicate. « Il y a un risque de fermer l’échange, de blesser l’autre », admet-il. Choisir des mots simples Comment faire pour trouver les bons mots au bon moment ? Pour annoncer sa maladie, par exemple. L’important est de se sentir prêt, de ne pas forcer les choses. Mais en gardant à l’esprit qu’attendre trop longtemps peut nourrir des non-dits lourds à assumer et des incompréhensions blessantes : être considéré comme paresseux ou en « petite forme » quand on est tout simplement épuisé. Être prêt, c’est aussi, précise le Dr Planchon, « être bien informé sur sa maladie et son dossier médical » : « Je conseille d’avoir en permanence un carnet sur soi et d’y noter toutes les questions qu’on se pose. » Ce n’est qu’une fois intériorisés que les éléments techniques pourront être traduits en mots simples et clairs, pour aller à l’essentiel de façon graduelle. Raconter toutes les étapes, de la découverte de la maladie à sa prise en charge, permet un cheminement qui aide à comprendre et accepter la situation. « Personnellement, j’ai mis l’accent sur les aspects positifs, comme les traitements et la possibilité de greffe », témoigne Tony, 49 ans, atteint de sarcoïdose, une maladie des poumons. Toutefois, il est important que les proches mesurent la gravité de la maladie au risque, sinon, de ne pas montrer l’attention ou le soutien espérés. Quant aux enfants, « il est crucial de leur dire les choses, même simplement, souligne le Dr Planchon. Si on leur ment par omission, ils s’inventent des histoires et culpabilisent. » Des dessins, des livres spécialisés peuvent aider à leur expliquer. Des répercussions positives Reste que tout ne peut pas être dit, même aux intimes. D’où l’importance de solutions alternatives pour exprimer son vécu, son ressenti, ses questionnements les plus délicats ou difficiles, sans s’autocensurer ni risquer de blesser les proches. C’est le rôle des groupes de parole qui réunissent régulièrement des personnes atteintes ou concernées par une même pathologie. Les participants échangent informations et conseils sur les traitements et leurs effets secondaires, s’apportent réconfort, optimisme et énergie, et peuvent se sentir ainsi compris, moins seuls. Preuve que la maladie peut avoir des répercussions positives comme vecteur de rencontres et, dans le cas d’une thérapie spécialisée, d’une meilleure connaissance de soi. Depuis l’ablation de son sein, Valérie, 48 ans, est suivie par une psycho-oncologue. « La maladie a soulevé en moi des choses douloureuses de mon passé, raconte-t-elle. Au début, je ne supportais pas d’aller aux séances de chimiothérapie, j’avais peur. La thérapeute m’a appris à faire le lien avec une tentative de suicide quand j’étais jeune. Pour moi, le médicament était inconsciemment associé à la mort et non à la guérison. » La parole, une aide thérapeutique D’autres personnes choisissent la voie de l’écriture, seules ou en atelier collectif. Quant aux forums Internet, Tony recommande la prudence. « Il faut s’en méfier car on y trouve beaucoup d’informations fausses, obsolètes ou inadaptées, et c’est propice à l’exagération. Mieux vaut privilégier les forums avec un médecin médiateur. » Enfin, et sans aller jusqu’à employer le mot de guérison, parler de sa maladie contribue à un mieux-être. « Soigner les maux psychiques est indissociable d’une meilleure qualité de vie globale, à laquelle participent aussi l’auto-hypnose, l’acupuncture, le sport, l’alimentation, etc., avance le Dr Planchon. Les malades avec une bonne qualité de vie connaissent moins de récidives que les autres. » C’est juste un processus psychologique : quelqu’un de plus heureux sécrète davantage d’endorphines, connues pour stimuler l’immunité. En savoir plus : Le Cancer maux à mots, Claude-Alain Planchon, éd. Josette Lyon (2011). Choix Vital. Parole & Cancer : www.choixvital.fr
4 min
Maladies parodontales : les prévenir, c’est simple !
La parodontite touche un Français sur cinq. Or dans un grand nombre de cas, cette affection, qui aboutit à la destruction de l’os de soutien de la dent, peut être évitée. Les explications du Dr Antoine Jonard, chirurgien-dentiste.
1 min
Boule dans le sein : une consultation s'impose
Adénofibrome, kyste, lipome, cancer... Bien que celle-ci soit généralement bénigne, la découverte d'une boule dans le sein est toujours source inquiétude. Une consultation médicale permettra donc de se rassurer et, surtout, d'identifier les causes.
1 min
Sport et cancer : les liaisons bénéfiques
Si l’impact de l’activité physique est bien connu en prévention d’un certain nombre de cancers, une pratique sportive est également bénéfique après un cancer. Elle diminue, entre autres, les risques de récidive. Explications. Toutes les études le disent : l’activité physique a un effet préventif, mais également thérapeutique. Depuis mars 2012, l’Institut Curie, à Paris, propose ainsi à ses patientes soignées pour un cancer du sein de participer à des séances d’activité physique à la fin de leur traitement. « Quand j’ai lu que l’activité physique entraînait une réduction de 30 à 40 % du risque de rechute, je me suis dit qu’il fallait offrir cette aide aux patientes », raconte le Dr Laure Copel, oncologue, à l’origine du projet « Programme Activ ». L’idéal ? Avoir une pratique dynamique durant une demi-heure, trois fois par semaine. S’astreindre à bouger a également un retentissement sur le moral et sur la qualité de vie. C’est moins de fatigue, de troubles de sommeil, voire de dépression. L’activité physique permet, en outre, de « refaire » du muscle. « Si la masse musculaire est altérée par les traitements, avec des fontes musculaires de plusieurs kilos parfois, la qualité des muscles l’est aussi », précise le Dr Thierry Bouillet, cancérologue à l’hôpital Avicenne(Bobigny) et président de la Fédération nationale sport et cancer(CAMI). Les fédérations sportives mobilisées C’est pour toutes ces raisons que le Dr Bouillet invite ses patients à avoir une activité physique accompagnée, y compris durant les traitements, car elle stimule le système immunitaire. « L’activité physique réduit le taux de diverses hormones impliquées dans la prolifération des cellules cancéreuses, et elle permet de mieux résister aux traitements. » Un Vidal du sport doit sortir cette année, dans lequel chaque fédération sportive prodiguera, selon les maladies, conseils de bonne pratique, contre-indications, etc. Parmi les pathologies retenues, figurent les cancers du sein, du côlon, de la prostate et du poumon. Jeunes patients : l’intérêt du sport, aussiOuverture, éveil, autonomie… « Les jeunes patients qui pratiquent une activité sportive encadrée voient leur estime de soi restaurée, observe le Pr Gérard Michel, chef du service d’hématologie-oncologie pédiatrique de l’hôpital de La Timone (Marseille). Cela les rend acteurs de leur maladie. » Pour évaluer précisément cet impact, le Pr Michel a initié une étude appelée à suivre, pendant trois ans, une cohorte d’enfants âgés de 5 à 18 ans. En savoir plus CAMI : www.sportetcancer.com Programme Activ
2 min
Alzheimer : une maladie redoutée
Aujourd’hui, en France, on estime à plus de 850 000 le nombre de personnes atteintes de la maladie d’Alzheimer ou d’une maladie apparentée. Selon une étude de l’Institut national de prévention et d’éducation pour la santé, les Français s’estiment mal informés sur cette maladie qu’ils redoutent, mais 91% aimeraient connaître leur diagnostic s’ils en étaient atteints. Dans le cadre du Plan Alzheimer 2008-2012, l’Institut national de prévention et d’éducation pour la santé (INPES) était chargé de réaliser plusieurs études sur les perceptions de la maladie par le grand public, mais aussi les professionnels de santé et les aidants familiaux. Cette attention aux représentations sociales de la maladie d’Alzheimer s’explique par l’image très négative qu’elle véhicule et ses conséquences sur la prise en charge des malades. Une représentation si négative qu’elle contribue à expliquer le sous-diagnostic de cette maladie dégénérative. Médecins, patients et entourage seraient en effet tentés de repousser au plus tard l’annonce d’une pathologie qui cristallise toutes les peurs liées au vieillissement. Une maladie mal connue… Selon l’étude de l’INPES, près de quatre personnes sur dix s’estiment mal informées sur la maladie d’Alzheimer, à comparer avec d’autres thèmes de santé comme le tabac (5%), l’alcool (10%) ou le cancer (18%). Ils sont par ailleurs 79% à penser que les média devraient en parler davantage, non seulement pour informer sur la maladie, ses symptômes et les traitements, mais aussi pour rassurer les proches des malades.Même les aidants familiaux et, dans une certaine mesure les professionnels de santé, s’estiment mal ou pas assez informés. Un constat qui peut s’expliquer par le flou qui subsiste sur ses causes, son évolution et les diverses formes qu’elle peut revêtir. … mais redoutée La maladie d’Alzheimer est considérée comme la troisième maladie jugée la plus grave après le cancer et le sida. Et la troisième la plus crainte devant le cancer et les accidents de la circulation. Pour les proches et les professionnels de santé, cette peur se double d’un sentiment d’impuissance : les médecins généralistes interrogés par l’INPES redoutent d’avoir à affonter la nécessité de poser un diagnostic : peur de se tromper, peur de l’annoncer et peur d’avoir à gérer une pathologie face à laquelle ils éprouvent un fort sentiment d’impuissance.En effet, selon une étude menée par l’Inpes, 91% des personnes interrogées souhaiteraient connaître leur diagnostic si elles avaient des signes évocateurs de la maladie. Un sujet tabou Plus préoccupant, la maladie d’Alzheimer apparaît comme une maladie qui stigmatise les personnes atteintes et leur entourage. Les comportements inadaptés que peuvent avoir les malades sont source d’exclusion. Ainsi, 31% des plus de 18 ans déclarent qu’ils se sentent ou se sentiraient mal à l’aise face à une personne souffrant de cette affection. Une volonté de savoir et de fortes attentes vis-à-vis de la recherche Malgré les craintes qu’elle suscite auprès du grand public, 91% des personnes interrogées souhaiteraient connaître leur diagnostic s’ils avaient des signes évocateurs de la maladie d’Alzheimer. Un souhait qui semble aller de pair avec l’espoir de la mise au point de nouveaux traitements : 65% des personnes interrogées mentionnent cet objectif comme l’une des trois priorités à mettre en œuvre par les pouvoirs publics, juste devant le soulagement des familles et le développement de structures d’hébergement spécialisées. C’est également sur les progrès de la recherche que souhaite être informé prioritairement le grand public. Une note d’optimisme à ce sujet : 65 % des plus de 18 ans pensent qu’un traitement permettant de soigner la maladie sera trouvé de leur vivant. pour consulter l'étude de l'INPES, cliquez ici.
min